Die häufigste, zum rheumatische Erkrankung ist die rheumatoide Arthritis oder auch chronische Polyarthritis genannt. Es handelt sich um eine systemische, d.h. den gesamten Körper betreffende, meist voranschreitende Entzündungskrankheit, welche die von einer sog. Synovialis ausgekleideten Organe (Gelenke, Sehnenscheiden, Schleimbeutel) befällt. Im Verlauf der Erkrankung kommt es zur Zerstörung von Gelenken und Sehnen, was zu Form- und Achsabweichungen sowie Bewegungseinschränkungen führt. Der Krankheitsverlauf vom Rheuma ist sehr unterschiedlich, in seltenen Fällen kommt es auch zum Befall von Organen außerhalb des Bewegungsapparates (Auge, Haut, Gefäße, Lunge, Herz, Niere oder Magen-Darm-Trakt). Männer erkranken meist zwischen dem 45. und 65. Lebensjahr, Frauen zwischen dem 25. und 35. Lebensjahr oder nach dem 50. Lebensjahr.
Inhaltsverzeichnis
- Rheumatoide Arthritis
- Synonyme im weiteren Sinne
- Definition
- Abbildung Rheuma der Hand
- Ursache
- Symptome
- Diagnose
- ACR-EULAR-Klassifikationskriterien für die rheumatoide Arthritis
- Laborwerte
- Röntgen
- Stadien der rheumathoiden Arthritis
- Körperliche Untersuchung
- Rheumatoide Arthritis an verschiedenen Lokalisationen
- Rheumatoide Arthritis der Hände
- Rheumatoide Arthritis der Füße
- Rheumatoide Arthritis im Knie
- Rheumatoide Arthritis in der Hüfte
- Rheumatoide Arthritis in der Schulter
- Rheumatoide Arthritis im Ellenbogen
- Rheumatoide Arthritis der Wirbelsäule
- Therapie (Leitlinien)
- Biologika
- Methothrexat
- Naturheilkunde
- Zusammenfassung Rheuma
- Weitere Informationen
Rheumatoide Arthritis
Synonyme im weiteren Sinne
- Rheumatoide Arthritis (R.A./ RA)
- chronische Polyarthritis (c.P. / cP)
- Erkrankung aus dem rheumatischen Formenkreis
- primär chronische Polyarthritis (pcP / p.c.P.)
Englisch: Rheumatoid arthritis, rheumatism
Definition
Die häufigste, zum rheumatischen Formenkreis gehörende, entzündliche Gelenkerkrankung ist die sog. (seropositive) rheumatoide Arthritis oder chronische Polyarthritis.
Es handelt sich um eine systemische, d.h. den gesamten Körper betreffende, meist voranschreitende Entzündungskrankheit, welche die von einer sog. Synovialis ausgekleideten Organe (Gelenke, Sehnenscheiden, Schleimbeutel) befällt.

Im Verlauf der Erkrankung kommt es zur Zerstörung von Gelenken und Sehnen, was zu Form- und Achsabweichungen sowie Bewegungseinschränkungen führt.
Der Krankheitsverlauf vom Rheuma ist sehr unterschiedlich, in seltenen Fällen kommt es auch zum Befall von Organen außerhalb des Bewegungsapparates (Auge, Haut, Gefäße, Lunge, Herz, Niere oder Magen-Darm-Trakt).
Ca. 1% der Bevölkerung, ohne wesentliche geographische oder rassische Unterschiede, leiden an rheumatoider Arthritis.
Frauen sind dreimal häufiger betroffen als Männer.
Männer erkranken meist zwischen dem 45. und 65. Lebensjahr, Frauen zwischen dem 25. und 35. Lebensjahr oder nach dem 50. Lebensjahr.
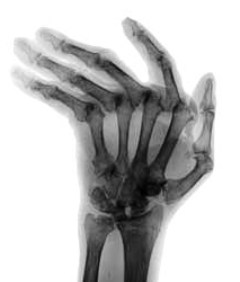
Abbildung Rheuma der Hand
Typische Röntgenbild einer Hand, die an einer fort- geschrittenen rheumatoiden Arthritis leidet.
Typisch ist die medizinisch bezeichnete “Ulnardeviation” der Hand. Dieses bedeutet, das im Rahmen der Erkrankung die Finger Richtung des Kleinfingers abweichen.
Durch modere Medikamente sieht man diese ausgeprägten rheumatischen Veränderungen immer seltener.
Ursache
Die Ursache der R.A. (= rheumatoide Arthritis) ist weitgehend unbekannt. Eine vereinzelte familiäre Häufung der Erkrankung macht jedoch eine genetische Komponente wahrscheinlich. Angenommen werden mehrere genetische Faktoren, die bestimmte Immunreaktionen steuern und sich unter gewissen Bedingungen verselbstständigen und so die für die rheumatoide Arthritis / primär chronische Polyarthritis charakteristische Entzündung auslösen. Als Auslöser werden verschiedene Krankheitserreger (z.B. Epstein-Barr-Virus) oder eine mehreren Erregern gemeinsame Erregersubstanz (z.B. ein Glykoproteid) vermutet.
Lesen Sie mehr zum Thema: Ursachen der rheumatoiden Arthritis
Symptome
Durch die fehlgesteuerte Immunreaktion kommt es zur Entzündung der sämtliche Gelenke auskleidenden Gelenkschleimhaut (=Synovialitis). Diese verdickt sich und bildet vermehrt Gelenkflüssigkeit ( Gelenkerguss). Es entsteht eine schmerzhafte Gelenkschwellung. Dadurch werden die Gelenkkapseln und der Bandapparat der Gelenke überdehnt und die Gelenke können instabil werden. Die entzündete und wuchernde Gelenkschleimhaut greift nach und nach auf den Gelenkknorpel über. Gemeinsam mit freigesetzten Enzymen (aggressive Gelenkproteine) wird dadurch im Laufe der Zeit der Gelenkknorpel zerstört. Im fortgeschrittenen Stadium unterminiert das entzündete Gewebe von den Gelenkrändern her den Knochen und führt schließlich zu Zerstörung bzw. Deformierung des gesamten Gelenkes.
Lesen Sie auch zu diesem Thema: Gelenkschleimhautentzündung
Meist beginnt die rheumatoide Arthritis (RA) schleichend.
Typische Symptome sind:
- Schmerzen bei Druck oder Bewegung,
- Schwellung und
- Überwärmung von Gelenken.
In der Regel besteht eine bis zu drei Stunden andauernde Morgensteifigkeit, d.h. Funktionseinbuße der betroffenen Gelenke und anschließendes „Auftauen“ mit deutlichem Funktionszuwachs. Am häufigsten sind Finger-, Hand-, Ellenbogen-, Schulter-, Knie-, Sprung- und Zehengelenke, meist symmetrisch, befallen. Es können jedoch praktisch alle Gelenke, einschließlich der Wirbelsäule, von der chronische Polyarthritis (cP) betroffen sein.
Manchmal treten auch begleitend allgemeine Krankheitszeichen wie Fieber, schnelle Erschöpfbarkeit, Appetitlosigkeit und Schwächegefühl auf.
Neben den Gelenken können auch die Sehnenscheiden von der rheumatoide Arthritis befallen sein. Diese Sehnenscheidenentzündung (= Tendovaginitis) tritt meist im Handbereich auf und kann zum Sehnenriss führen.
Des Weiteren kommen bei etwa 30% der Patienten sog. Rheumaknoten vor. Das sind kleine Knötchen, die sich im Bereich von Knochenvorsprüngen, Sehnen oder Bändern bilden und deren Größe oft von der entzündlichen Aktivität der Erkrankung abhängt.
Lesen Sie mehr zum Thema unter: Sehnenentzündung bei Rheuma, geschwollene Knöchel
Diagnose
Die Diagnosestellung der rheumatoiden Arthritis ergibt sich aus:
- Symptomen
- körperlicher Untersuchung
- Laborwerte und Röntgenbild.
Das American College of Rheumatology (ACR) hat 1987 Kriterien für die Diagnose rheumatoiden Arthritis (R.A.) aufgestellt. Von einer chronische Polyarthritis (cP) ist auszugehen, wenn ein Patient mindestens vier der sieben Kriterien erfüllt, wobei die Kriterien 1-4 für mindestens sechs Wochen bestanden haben müssen.
ACR-Kriterien für die Diagnose der rheumatoiden Arthritis:
- Morgensteifigkeit von mindestens einer Stunde Dauer
- Mindestens drei Gelenkbereiche müssen gleichzeitig eine Weichteilschwellung oder einen Gelenkerguss aufweisen
- Mindestens eine Gelenkschwellung betrifft ein Hand-, Fingergrund- oder Fingermittelgelenk
- Symmetrischer gleichzeitiger Befall der gleichen Gelenkregionen auf beiden Körperseiten
- Rheuma - Knoten über Knochenvorsprüngen oder in Gelenknähe
- Sog. Rheuma - Faktor (RF) im Blut nachweisbar
- Für die rheumatoiden Arthritis (RA) typische radiologische Veränderungen auf einem Röntgenbild der Hand
Lesen Sie mehr zum Thema unter: Wie erkennt man Rheuma?
ACR-EULAR-Klassifikationskriterien für die rheumatoide Arthritis
2010 wurden auf gemeinsame Initiative von ACR (American College of Rheumatology) und EULAR (European League against rheumatism) neue Kriterien erstellt, die als wichtigsten Vorteil die Möglichkeit einer sehr frühen Diagnose-Stellung bieten.
Die neuen Kriterien verzichten im Unterscheid zu den alten Kriterien von 1987 auf die Merkmale Morgensteifigkeit, Symmetrie des Gelenkbefalls und Rheumaknoten. Das Vorhandensein von Erosionen im Röntgenbild gilt von vornherein als Merkmal der sicheren Diagnose. Als Gelenkbefall gilt nicht nur eine Gelenkschwellung, sondern auch eine Druckschmerzhaftigkeit der Gelenke.
ACR-EULAR-Klassifikationskriterien für die R.A.:
Gelenkbefall
- 1 mittleres/großes Gelenk: 0 Punkte
- >1 mittleres/großes Gelenk, nicht symmetrisch: 1 Punkt
- >1 mittleres/großes Gelenk, symmetrisch: 1 Punkt
- 1-3 kleine Gelenke: 2 Punkte
- 4-10 kleine Gelenke: 3 Punkte
- >10 Gelenke, einschl. kleiner Gelenke: 5 Punkte
Serologie (RF + ACPA)
- weder RF noch ACPA positiv: 0 Punkte
- Mindestens 1 Test schwach positiv: 2 Punkte
- Mindestens 1 Test stark positiv: 3 Punkte
Dauer der Synovialitis
- <6 Wochen: 0 Punkte
- >6 Wochen: 1 Punkt
Akute Phase Proteine (CRP/BSG)
- Weder CRP-Wert noch BSG erhöht: 0 Punkte
- CRP oder BSG erhöht: 1 Punkt
Bei Erreichen von 6 Punkten liegt eine R.A. vor. Voraussetzungen: gesicherte Synovialitis in mindestens einem Gelenk, Ausschluss anderer, die Synovialitis erklärender Diagnosen, keine typischen Erosionen im Röntgenbild (dann gilt die R.A. als gesichert).
Laborwerte
Die Labordiagnostik dient der Diagnosefindung, aber auch zur Verlaufs-/ Aktivitätsbeurteilung der Erkrankung, dem Ansprechen einer Therapie und sie hat einen prognostischen Wert. Die Laborwerte sind immer in Zusammenschau mit anderen Befunden zu beurteilen.
Zur Diagnosefindung stehen der Rheumafaktor (RF) oder Antikörper gegen citrullinierte cyclische Peptide (CCP-Antikörper oder ACPA: Anti-Citrulliniertes Protein Antikörper) zur Verfügung.
Der Rheumafaktor wird im Blut nachgewiesen. Er entwickelt sich in den ersten Jahren der Erkrankung. Es handelt sich um ein Immunglobulin, das in der Gelenkschleimhaut der erkrankten Gelenke gebildet wird. Der Rheumafaktor wird bei 75-80% der Patienten mit rheumatoider Arthritis / primär chronische Polyarthritis im Verlauf der Erkrankung positiv. Er kann jedoch manchmal auch bei anderen Erkrankungen und im höheren Alter nachgewiesen werden.
Zur Frühdiagnostik eignen sich CCP-Antikörper/ACPA besser, da sie schon in sehr frühen Phasen der Erkrankung nachgewiesen werden können. Die Kombination mit einem positiven Rheumafaktor erhöht die Wahrscheinlichkeit an rheumatoider Arthritis erkrankt zu sein auf fast 100%.
Der sog. Rheumafaktor (RF) ist wohl einer der bekanntesten Autoantikörper. Erfahren Sie mehr zu vielen anderen Autoantikörper und ihre Krankheitsbilder unter dem folgenden Artikel: Autoantikörper
Prognostisch scheinen die ACPA eine erhebliche Bedeutung zu haben. Bei hohen ACPA-Titern steigt das Risiko für einen schweren Krankheitsverlauf.
Weitere typische Laborbefunde im Blut von Patienten mit primär chronische Polyarthritis sind erhöhte Entzündungswerte, z.B. CRP (C - reaktives Protein), und eine beschleunigte Blutsenkungsgeschwindigkeit (BSG). Der Eisenwert sowie Hämoglobin (Hb) und Leukozyten (=weiße Blutkörperchen) sind häufig erniedrigt, der Kupferwert, Gammaglobuline und Thrombozyten (=Blutplättchen) können erhöht sein.
Des Weiteren dient die Labordiagnostik dem Ausschluss anderer Erkrankungen.
Röntgen
Die erkrankten Gelenke sollten zur Diagnosestellung und insbesondere in den ersten Jahren zur Verlaufsbeobachtung jährlich geröntgt werden.
Die radiologischen Veränderungen auf dem Röntgenbild sind Gelenkspaltverschmälerungen, gelenknahe Entkalkung (Osteoporose), Erosionen der Gelenkflächen, später Zerstörung der Gelenkflächen sowie Einsteifung / knöcherne Durchbauung der Gelenke oder Gelenkluxationen / Gelenkfehlstellungen.
Es gibt eine radiologische Stadieneinteilung auf dem Röntgenbild nach Schweregrad der Gelenkveränderungen in 5 Stadien (Klassifikation nach Larsen).
Weitere diagnostische Untersuchungen, die bei speziellen Fragestellungen durchgeführt werden können, sind:
Sonographie (Ultraschall) der Gelenke oder Sehnen, z.B. zur Darstellung eines Gelenkergusses am Hüftgelenk, zur Darstellung einer Bakerzyste (Poplitealzyste) in der Kniekehle oder Darstellung von Sehnenrissen im Bereich der Schulter (Riss der Rotatorenmanschette) oder der Achillessehne (Achillesehnenriss).
Weitere Informationen finden Sie bei unseren weiteren Themen:
Computertomographie oder Kernspintomographie, z.B. bei Befall der Wirbelsäule.
Synoviaanalyse und feingeweblicher (histologischer) Befund: Laboruntersuchung der Gelenkflüssigkeit bzw. der Gelenkschleimhaut. Dies ist jedoch nur im Hinblick auf die Aktivitätsbeurteilung der Entzündung, nicht zur Diagnosestellung hilfreich.
Stadien der rheumathoiden Arthritis
Die rheumatoide Arthritis ist eine chronisch entzündliche Erkrankung, die auf eine überschießende Reaktion des Körpers auf körpereigene Zellen zurückzuführen ist. Man kann sagen, dass das Immunsystem körpereigene Zellen nicht erkennt und aus diesem Grund diese bekämpft. Die Erkrankung, die vor allem die Gelenke des Körpers betrifft, verläuft in vier verschiedenen Stadien.
- Stadium: Es kommt meist zu einem symmetrischen Befall der Fingergrundgelenke beider Hände, sowie zu einer Gelenkschwellung. Außerdem klagen die Patienten, die von einer rheumatoiden Arthritis im 1.Stadium betroffen sind, über eine Morgensteifigkeit, die länger als 30 Minuten nach dem Aufstehen immer noch vorhanden ist.
- Stadium: Es kommt zu einer zunehmenden Vermehrung von Bindegewebe im Bereich der betroffenen Gelenke und einem zunehmenden Einstrom von entzündlicher Flüssigkeit in die Gelenke. Daraus resultiert eine zunehmende Einschränkung in der Mobilität der Gelenke bei Bewegung. Auch kann es zu einer Ausstülpung der Gelenkkapsel kommen, was ebenfalls die Bewegungsmöglichkeiten stark beeinträchtigen kann.
- Stadium: Es kommt bereits zu Fehlstellungen der Fingergelenke. Die Finger werden meistens in die Richtung der Elle des Unterarms gezogen. Durch die chronischen Entzündungsprozesse kommt es auch nach und nach zu einer Zerstörung der Sehnenscheiden, was zur Folge hat, dass die Muskeln, die die Finger bewegen, nicht mehr ohne Widerstand bewegt werden können. Es kommt zu sogenannten Schwanenhalsdeformationen der Finger (siehe Unterpunkt Rheuma Hand/Hände).
- Stadium: Das letzte Stadium einer rheumatoiden Arthritis tritt im fortgeschrittenen Krankheitszustand auf. Es zeigt schwere Deformitäten und Zerstörungen der Fingerknochen. Des Weiteren können in diesem Krankheitszustand auch andere Organe von der Rheumaerkrankung betroffen sein. So kann es in einigen Fällen zu einem Befall von Herz oder der Lunge sowie des Bindegwebes kommen. Aufgrund der heute sehr guten Behandlungsmöglichkeiten durchleben die wenigsten Rheumapatienten heute dieses Stadium, da schon in früheren Stadien medikamentös gegen die chronische Erkrankung vorgegangen werden kann.
Körperliche Untersuchung
Neben den o.g. Symptomen wie Morgensteifigkeit, Gelenkschmerzen, rasche Ermüdbarkeit findet der Arzt bei der körperlichen Untersuchung bei der chronische Polyarthritis (cP) charakteristische klinische Veränderungen bzw. Deformitäten (Rheuma - bedingte Abweichung der Gelenke).
Die Untersuchung umfasst in der Regel die Untersuchung der:
- Hand / Hände
- Fuß / Füße
- Knie
- Hüfte
- Schulter
- Ellenbogen
- Wirbelsäule
- Laborwerte
- Röntgen
- Weitere diagnostische Untersuchungen
Rheumatoide Arthritis an verschiedenen Lokalisationen
Rheumatoide Arthritis der Hände
Es bestehen schmerzhafte Gelenkschwellungen der Hand-, Fingergrund- und Fingermittelgelenke, meist symmetrisch auf beiden Körperseiten. Die Gelenke sind druckempfindlich, z.B. beim Händedruck. Es kann eine Bewegungseinschränkung der Hand- und Fingergelenke bestehen, so dass der Faustschluss nicht mehr komplett ist. Die Muskulatur des Daumen- und Kleinfingerballens sowie die Muskulatur der Hohlhand kann vermindert und kraftlos sein. Sehnenschwellungen oder Sehnenrisse treten auf. Bei fortgeschrittener Erkrankung kommt es zu typischen Deformitäten im Bereich der Hände:
- Handskoliose: Abweichen der Handwurzel im Handgelenk nach außen (ulnar = ellenwärts),
- Caput ulnae – Syndrom: Hervortreten und Überbeweglichkeit des Ellenköpfchens am Handgelenk
- Knopflochdeformität: fixierte Beugestellung im Fingermittelgelenk und Überstreckung des Fingerendgelenkes
- Schwanenhalsdeformität: Überstreckung im Fingermittelgelenk und fixierte Beugestellung im Fingerendgelenk
- 90° / 90°-Deformierung des Daumens: fixierte Beugestellung im Daumengrundgelenk und Überstreckung des Daumenendgelenk
Rheumatoide Arthritis der Füße
Es bestehen schmerzhafte Gelenkschwellungen der Fuß- und Zehengelenke, meist symmetrisch auf beiden Körperseiten. Die Gelenke sind druckempfindlich. Sehnenschwellungen treten streckseitig sowie hinter dem Innen- oder Außenknöchel auf. Bei fortgeschrittener Erkrankung kommt es zu typischen Deformitäten im Bereich der Füße:
- Hallux valgus: Abweichung der Großzehe nach außen
- Hallux rigidus: Arthrose des Großzehengrundgelenkes mit schmerzhafter Beweglichkeit und evtl. Überstreckung des Großzehenendgelenkes
- Hammerzehen: fixierte Beugestellung der Zehenendgelenke
- Spreizfuß
- Windmühlenvorfuß: Abweichung aller Zehen nach außen, durch rheumatischen Angriff der Sehnen und Bänder des Fußes
- Platt- Knickfuß: ebenfalls durch Erweichung des Bindegewebes durch das Rheuma
Weitere Informationen finden Sie bei unseren weiteren Themen:
Rheumatoide Arthritis im Knie
Meist besteht eine Weichteilschwellung und ein Gelenkerguss mit tanzender Patella (durch den Erguß im Kniegelenk wird die Kniescheibe (Patella) abgehoben, wodurch sich beim Druck auf die Kniescheibe ein elastischer Widerstand ergibt), manchmal auch eine Bakerzyste in der Kniekehle. Die Beweglichkeit bei Beugung und Streckung ist eingeschränkt. Muskelminderung des Oberschenkelmuskels. Durch zunehmende Instabilität kann es zum O - Bein oder X - Bein kommen. Folgen hieraus sind in der Regel eine Gonarthrose (Kniegelenksarthrose). Hierdurch muss häufig ein künstliches Kniegelenk implantiert werden.
Weitere Informationen finden Sie bei unseren weiteren Themen:
Rheumatoide Arthritis in der Hüfte
Eine Schwellung ist meist nicht sicht- oder tastbar. Druckschmerzhaftigkeit besteht in der Leiste oder über der Oberschenkelaußenseite und dem großen Rollhügel (Trochanter major). Die Beweglichkeit des Gelenkes kann eingeschränkt sein. Tritt diese Einschränkung vor allem morgens auf, spricht man von Morgensteifigkeit.
Folgen von langbestehenden Rheuma sind in der Regel eine Arthrose des Hüftgelenks (Coxarthrose). Häufig kommt es zu einem Wandern der Hüftpfanne ins kleine Becken (Protrusio actetabuli). Bei schweren Verläufen muss ein künstliches Hüftgelenk implantiert werden.
Weitere Informationen finden Sie bei unseren weiteren Themen:
Rheumatoide Arthritis in der Schulter
Es besteht eine druckschmerzhafte Schwellung, am ehesten von vorne zu tasten, da hinten ein relativ kräftiger Muskelmantel das Schultergelenk überdeckt. Die Beweglichkeit des Gelenkes ist eingeschränkt. Die das Schultergelenk umgebenden Sehnen sind meist druckschmerzhaft, ebenso wie das Schultereckgelenk.
Rheumatoide Arthritis im Ellenbogen
Auch im Bereich vom Ellenbogen besteht bei Befall eine druckschmerzhafte Schwellung und eine Bewegungseinschränkung des Gelenkes, meist ein Streckdefizit.
Rheumatoide Arthritis der Wirbelsäule
Druckschmerzhaftigkeit kommt im Bereich der Dornfortsätze und in der neben den Dornfortsätzen gelegenen Muskulatur vor. Bewegungseinschränkung des Kopfes und Rumpfes. Je nach Kopfstellung können Missempfindungen der Arme, Beine oder des Rumpfes auftreten. Gefühlsstörungen und Muskelschwäche der Arme und Beine kommen vor, ebenso Schwindel, Übelkeit oder sogar Schluckstörungen oder Atemstörungen.
Therapie (Leitlinien)
Es existieren einige Leitlinien zur Behandlung der rheumatoiden Arthritis. Ihnen liegt allen eine Behandlung der Beschwerden und der Symptome mit der sogenannten DMARD ("disease modifying antirheumatic drug") Behandlung zugrunde. #
Unter der DMARD Behandlung versteht man eine entzündungshemmende medikamentöse Behandlung mit einem nicht steroidalen Antirheumatika, wie Ibuprofen oder Diclofenac sowie eine Behandlung mit einem steroidalen, entzündungshemmenden Medikament. Hierzu zählt das Kortison, das meistens einen großen Teil der Behandlung bei einer rheumatoiden Arthritis ausmacht.
Die Leiltinie sieht vor, dass eine Behandlung mit einem entzündungshemmenden Medikament und mit Kortison in Kombination sofort begonnen werden sollte, wenn die Diagnose der rheumatoiden Arthritis als gesichert gilt. Die Behandlung sollte nur unter genauer Kontrolle erfolgen. Das Ziel sollte es sein so schnell wie möglich die Krankheitsaktivität einzudämmen. Gegebenenfalls muss die medikamentöse Behandlung angepasst werden. Kortison-Präparate sollten mit niedriger Anfangsdosierung als Beginndosis gestartet werden. Wenn es zu keiner zügigen Besserung der Beschwerden kommt, sollte ein rasches Aufdosieren der Medikamente erfolgen.
Zur DMARD Behandlung zählt auch das Medikament Methotrexat, das ebenfalls eingesetzt wird und zu einer Drosselung des Immunsystems beiträgt.
Sollte die Behandlung mit einem DMARD nicht den gewünschten Erfolg erzielen, sollte eine ergänzende Behandlung mit einem sogenannten Biological begonnen werden.
Kommt es unter der einzelnen oder auch kombinierten Behandlung zu einer Symptomverbesserung, sollte überlegt werden schrittweise die Medikamente zu reduzieren. Es kann aber notwendig werden, dass eine gewisse Grundmedikation vorhanden bleiben muss, um ein baldigen Rückfall der Beschwerden möglichst weit herauszuziehen.
Neben diese Medikamenten kann das entzündunghemmende Medikament Enbrel® ebenfalls zur Linderung der Symptome führen
Lesen Sie hier mehr zum Thema Therapie von rheumatioder Arthritis
Biologika
Die sogenannten Biologicals haben schon seit einigen Jahren Einzug in die Behandlung der rheumatoiden Arthritis genommen. Unter diesem Begriff fasst man biotechnologisch hergestellte Medikamente zusammen. Bei der Behandlung der rheumatoiden Arthritis kommen vor allem synthetisch hergestellte Antikörper zum Einsatz, die gegen das überschießende Immunsystem, das die Beschwerden bei der rheumatoiden Arthritis auslöst, entgegenwirken.
Hierzu gehört Adalimumab, auch unter dem Handelsnamen Humira bekannt.
Bei diesen sogennaten Biologicals, die auch noch bei anderen Erkrankungen zum Einsatz kommen, handelt es sich um sehr teure Medikamente. Da sie, wenn sie in Tablettenform eingenommen werden würden, nicht an ihren Bestimmungsort gelangen, werden sie in Form einer Spritze verabreicht. Meistens werden die Medikamente in Form einer Depotspritze in den Muskel gespritzt. Eine Wiederauffrischung erfolgt alle paar Wochen oder Monate. In aller Regel werden die Medikamente gut vertragen.
Lesen Sie mehr zum Thema unter: Biologika
Methothrexat
Methotrexat (MTX) ist ein Gegenspieler der Folsäure und hemmt einen bestimmten Rezeptor. Das Medikament wird zum einen in der Krebsbehandlung aber auch in der Behandlung von Autoimmunerkrankungen eingesetzt. Es sorgt dafür, dass das überschießende Immunsystem gedrosselt wird und dadurch Rheumaschübe in ihrer Stärke reduziert werden oder aber gar nicht mehr stattfinden.
Bei der Behandlung einer rheumatoiden Arthritis kommt Methotrexat dann zum Einsatz, wenn Ibuprofen oder Diclofenac bzw Kortison nicht in dem gewünschten Ausmaß zu einer Besserung führen. MTX kann als Tablette eingenommen oder auch gespritzt werden. Während der Einnahme sollte auf eine regelmäßige Kontrolle der Blutwerte geachtet und bei Auffälligkeiten mit einer Dosisveränderung oder einem Absetzen des Methotrexat reagiert werden.
In aller Regel wird MTX von den Patienten gut vertragen. Trotzdem gibt es einige Nebenwirkungen, die beachtet werden sollten. Zu nennen wären eine erhöhte Infektanfälligkeit, Lungenfibrose, Übelkeit und Erbrechen, Haarausfall, Blutbildveränderungen, Nieren-, und Blasenschädigung sowie Entzündungen der Schleimhäute. In seltenen Fällen kann es auch zu einer Störung des zentralen Nervensystems kommen. Bei der Einnahme von Methotrexat muss zuvor eine Schwangerschaft ausgeschlossen worden sein. Das Medikament wird vom Rheumatologen verschrieben.
Lesen Sie mehr zum Thema: Methothrexat und Methothrexat Nebenwirkungen
Naturheilkunde
Auch gibt es neben der schulmedizinischen Behandlung der rheumatoiden Arthritis einige naturheilkundliche Ansätze, die zumindest ergänzend zu den schulmedizinischen Medikamenten gegeben werden können. In den letzten Jahren kommen naturheilkundliche Ansätze immer mehr zum Einsatz. Naturheilkundliche Substanzen sollten immer parallel zu den schulmedizinischen gegeben werden. Diese Kombination sorgt dafür, dass die Wirkung der schulmedizinischen Medikamente verbessert wird, aber auch die Nebenwirkungen dieser Medikamente reduziert werden kann.
Schon lange in der begleitenden Rheumabehandlung im Einsatz ist die Hydrotherapie. Darunter versteht man eine Bädertherapie sowie auch die bekannte Kneipp-Therapie.
Auch Behandlungen mit Heilschlamm (Fango) und kalten und warmen Güssen kommen bei der Hydrotherapie zum Einsatz. Sie sorgen dafür, dass Rheumaschübe seltener auftreten und nach dem Auftreten schneller abheilen. Die Intensität der Rheumaschübe wird ebenfalls unter der Hydrobehandlung reduziert.
Ebenfalls zur naturheilkundlichen Behandlung gehört auch die richtige Ernährung. Sie sollte vor allem wenig Fleisch und Fett und viel Fisch beinhalten. Alle Produkte, die reich an der Arachidonsäure sind und an Omega 3 Fettsäuren eignen sich sehr gut für eine Ernährung, die einer rhematoiden Arthritis entgegenwirkt. Auch wird das Fasten immer angeführt, wenn es um Auswirkungen der Ernährung auf die Entstehung von Rheuma geht. Eine vorherige ärztliche Beratung ist wichtig. Ein Fastenbeginn sollte genauestens abgewogen werden.
Weitere Informationen finden Sie unter: Ernährung bei Rheuma
Zusammenfassung Rheuma
Die rheumatoide Arthritis ist die häufigste rheumatische Erkrankung mit chronischer Entzündung der Gelenkschleimhäute, Sehnenscheiden und Schleimbeuteln. Der Verlauf ist meist schubweise voranschreitend. Beginnend mit schmerzhaften Schwellungen und Überwärmung, Druckempfindlichkeit und Bewegungseinschränkung von Gelenken kann die rheumatoide Arthritis / chronische Polyarthritis bis zur völligen Zerstörung von Gelenken und Sehnen führen.
Die Diagnosestellung erfolgt anhand der Symptome und des körperlichen Untersuchungsbefundes. Zur Stützung der Diagnose sollten Laborwerte sowie Röntgenbilder der betroffenen Gelenke durchgeführt werden.
Die Therapie ist einerseits medikamentös, andererseits stehen verschiedene operative Verfahren zur Verfügung. Ziel der Therapie ist die Verlangsamung des entzündlichen Prozesses, die Schmerzlinderung und möglichst der Erhalt von Funktion und Kraft der Gelenke. Begleitend kommen Krankengymnastik, Ergotherapie und physikalische Maßnahmen zum Einsatz.
Weitere Informationen
Weitere Informationen zum Thema rheumatoide Arthritis finden Sie unter:

