Die Diagnose und Therapie der Blinddarmentzündung stützt sich auf die körperliche Untersuchung, Laborparameter und bildgebende Verfahren. Die Sonographie ist ein verlässliches Verfahren zur Diagnose einer Binddarmentzündung. Therapie der Wahl bei der Blinddarmentzündung ist die operative Entfernung des Wurmfortsatzes.
Inhaltsverzeichnis
- Diagnose einer Blinddarmentzündung
- Die körperliche Untersuchung
- Abbildung einer Blinddarmentzündung
- Laborwerte
- Sonographie
- Röntgen
- Therapie bei einer Blinddarmentzündung
- Ausschlusserkrankungen
- Konservative Therapie/ OP
- Operation Blinddarmentzündung
- Therapie der chronischen Blinddarmentzündung
- Antibiotika bei einer Blinddarmentzündung
- Chronische Blinddarmentzündung
- Weitere Informationen
Diagnostik und Therapie der Blinddarmentzündung
Synonyme im weiteren Sinne
Therapie der Appendizitis, Behandlung der Blinddarmentzündung, Erkennen einer Blinddarmentzündung
Einleitung
Die Diagnose einer Blinddarmentzündung kann auch für einen erfahrenen Arzt eine Herausforderung werden. Die Symptome sind nicht immer so eindeutig und es gibt einige Diagnosen die sich mit ähnlichen Symptomen präsentieren (Differentialdiagnosen). Die variable Lage des Wurmfortsatzes (Appendix) ebenfalls ein diagnostisches Problem darstellen.
Sobald die Diagnose gesichert ist, kann über eine angemessene Therapie nachgedacht werden.
Diagnose einer Blinddarmentzündung
Die körperliche Untersuchung
Im Arzt-Patient-Gespräch (Anamnese) sollte erfragt werden, ob es die typische Verlagerung des Schmerzes vom Mittelbauch in den rechten Unterbauch gegeben hat.
Am wichtigsten ist jedoch der Befund der körperlichen Untersuchung, bei der einige Untersuchungsmethoden wegweisend sein können.
- Ein Druckschmerz im rechten Unterbauch ist der wichtigste Leitbefund. Mit dem Schmerzmaximum im McBurney-Punkt und/oder Lanz-Punkt. Der McBurney Punkt liegt im äußerden Drittel zwischen der rechten vorderen oberen Darmbeinstachel (Spina iliaca anterior superior) und dem Bauchnabel. Der Lanz-Punkt liegt im rechten Drittel der Linie zwischen den Beiden vorderen oberen Darmbeinstacheln.
- Das Blumberg-Zeichen ist ein Loslassschmerz auf der linken (kontralateralen) Bauchseite. Dabei wird der linke Unterbauch langsam eingedrückt und danach schnell wieder losgelassen.
- Wenn man den Dickdarm in Richtung des Zäkumpols ausstreicht kann man einen Schmerz provozieren, was man das Rovsing-Zeichen nennt.
- Wenn das Bauchfell (Peritoneum) bereits beteiligt ist, kann man beim Tasten des Bauchs eine erhöhte muskuläre Abwehrspannung (Défense musculaire) bemerken.
- Von besonderer Bedeutung ist ein Klopfschmerz (Perkussionsschmerz) im Dreieck zwischen der rechten vorderen oberen Darmbeinstachel (Spina iliaca anterior superior), dem Bauchnabel und dem Schambeinfuge (Symphyse), dem so genannten Sherren-Dreieck.
- Beim Abhören (Auskultation) des Bauchs mit dem Stethoskop fallen bei Beginn der Entzündung zunächst lebhafte Darmgeräusche auf. Die Darmgeräusche verstummen im Verlauf, da sich mit der Entstehung einer Bauchfellentzündung (Peritonitis) eine reflektorische Darmlähmung mit drohendem Darmverschluss (Ileus) entwickeln kann.
- Im weiteren Verlauf einer komplizierenden Bauchfellentzündung zeigt sich vereinzelt ein Schmerz beim austasten des Enddarms mit dem Finger (rektal-digitale Untersuchung). Dieses Phänomen lässt auf ein Abszess oder entzündliche Flüssigkeitsansammlung im Becken schließen.
- Die Körpertemperatur sollte sowohl in der Achselhöhle (Axilla) und im Rektum gemessen werden. 50% der Erkrankten weisen ein Axillär-rektale Differenz von 1-0,8°C auf.
- Die Psoaszeichen zeigen sich wenn der Wurmfortsatz auf dem Muskulus ileopsoas, dass heißt hinter dem Blinddarm (retrozäkal), liegt. In diesem Fall ist die Beugung des Beines im Hüftgelenk gegen Wiederstand schmerzhaft.
- Beim Chapman-Zeichen hat der Patient Schmerzen wenn er sich aus dem Sitzen aufrichtet.
Lesen Sie mehr zum Thema: Tests zum Erkennen einer Blinddarmentzündung
Abbildung einer Blinddarmentzündung
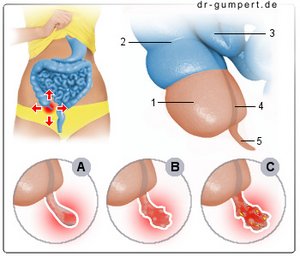
- Blinddarm -
Caecum - Dickdarm, aufsteigender Teil -
Colon ascendens - Endteil des Krummdarms -
Ileum, Pars terminalis - Freier Bandstreifen -
Taenia libera - Wurmfortsatz -
Appendix vermiformis
Wurmfortsatzentzündung -
Appendicitis
A - Katarrhalisches Stadium
(Der Wurmfortsatz ist
geschwollen, gerötet
und schmerzhaft)
B - Seropurulentes Stadium
(Übergangsstadium zwischen A und C)
C - Destruktives Stadium
- Appendicitis ulcerophlegmonosa -
Die Schleimhaut zeigt Geschwüre.
Beginn des Gewebszerstörung
- Appendicitis empyematosa -
Es bildet sich Eiter im Wurmfortsatz
- Appendicitis gangrenosa -
Der Wurmfortsatz stirbt langsam ab.
Es entsteht eine Gangrän
(Gewebeuntergang)
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Laborwerte
In der Blutuntersuchung sollte man insbesondere auf die Entzündungswerte achten. Zu diesen Werten gehören die weißen Blutkörperchen (Leukozyten), die bei einer Infektion im Körper vermehrt sind( >12.000 Zellen/µl Blut (Leukozytose). Der Grad der Leukozytose korreliert nicht immer mit der Dringlichkeit der Erkrankung. Bei Kleinkindern kann die Leukozytenzahl besonders rasch ansteigen und bei älteren Menschen kann sie sehr niedrig sein oder gar ausbleiben.
Als zusätzlicher Parameter dient das C-reaktive-Protein (CRP-Wert). Das von der Leber gebildete CRP ist ein so genanntes Akute-Phase-Protein und steigt bei viralen und besonders bei bakteriellen Infektionen stark an.
Um eine urologische Ursache (z.B.: Blasenentzündung), die mit ähnlichen Symptomen einhergehen kann auszuschließen, sollte man immer ein Urinteststreifen (Urostix) einsetzen.
Lesen Sie mehr Informationen zum Thema: Entzündungswerte im Blut
Sonographie
Mit der Sonographie (Ultraschall) können Bauchorgane nicht invasiv (ohne Körperverletzung) und ohne Strahlenbelastung beurteilt werden. Zum einen sendet der Schallkopf Ultraschallwellen, die von den verschiedenen Gewebearten, auf die er trifft, absorbiert oder reflektiert werden. Zum anderen empfängt der Schallkopf diese reflektierten Wellen wieder, die in elektrische Impulse umgewandelt werden und auf einem Bildschirm in verschiedener Grauabstufung dargestellt werden. Die Darstellung des Wurmfortsatzes (Appendix) in der Sonographie ist besonders schwierig und gehört in die Hände eines erfahrenen Untersuchers. Die heutigen Geräte besitzen eine hohe Auflösung, wodurch es in einem sehr hohen Prozentsatz gelingt eine Blinddarmentzündung zu diagnostizieren. Die Untersuchung gestaltet sich zum Teil schwierig, weil die Appendix eine besonders variable Lage hat und oft von Darmgasen, die sich im Blinddarm und Dünndarm befinden, überlagert wird. Der Untersucher muss mit stetigem Druck und viel Geduld die Luftüberlagerung „wegdrücken“. Eine gesunde Appendix hat ein Durchmesser von ca. 6 mm und besitzt eine Dreischichtung. Ein entzündeter Wurmfortsatz erscheint aufgequollen und ist größer als 8 mm. Bei einem Appendixdurchmesser zwischen 6 und 8 mm sollten wiederholte sonographische Kontrollenerfolgen, um eine Verschlechterung des Befundes schnell zu erfassen. Weitere Hinweise auf eine Entzündung sind ein Flüssigkeitssaum um den Wurmfortsatz, vermehrte Durchblutung der Appendixwand, ein Druckschmerz und eine unkomprimierbare Appendix bei gezieltem Druck. Das charakteristischste Zeichen ist jedoch die „Kokarde“ (die Appendix wirkt im Querschnitt wie eine Zielscheibe), die im Verlauf der Erkrankung immer verwaschener und echoärmer (dunkler) wirkt. Besonders wichtig ist die sichere Diagnose eines perityphilitischen Abszesses. Dabei wirkt die Darmwand zerstört (destruiert) und es imponieren echoarme Höhlen.
Lesen Sie mehr zum Thema: Ultraschall des Bauches
Röntgen
Bei einem plötzlichen heftigen Bauchschmerz (akutes Abdomen) kann eine Röntgenaufnahme des Bauches zwar nicht direkt eine Entzündung des Wurmfortsatzes diagnostizieren, aber unter Umständen Komplikationen ausschießen. Eine Röntgenaufnahme kann jedoch gewisse Indizien für eine Blinddarmentzündung (Appendizitis) darstellen. So kann ein stark lufthaltiger Blinddarm (Zäkummeteorismus) mit Flüssigkeitsspiegeln im rechten Unterbauch ein wichtiger Hinweis sein. Bei Lage des Wurmfortsatzes hinter dem Blinddarm (retrozäkale Lage) und Mitentzündung der Hülle (Faszie) des Muskulus Ileopsoas kann der Psoasrandschatten im Röntgen im Vergleich zur Gegenseite verstrichen sein. Bei weit fortgeschrittener, diffuser Bauchfellentzündung kann sich das Bild einer Darmlähmung (paraytischen IIeus) präsentieren, mit stark lufthaltigen Darmschlingen und Flüssigkeitsspiegeln. Diese Spiegel entstehen durch stehende Flüssigkeit in den Darmschlingen, über welchen ein lufthaltiger Hohlraum entsteht. Die Hohlräume muten im Röntgenbild wie dunkle Halbkreise an. Wenn sich bereits ein Abszess gebildet hat, kann man unter Umständen ein Flüssigkeitsspiegel im Inneren des Abszesses erahnen, der nicht von Darmwand (extraintestinal) umgeben ist.
Therapie bei einer Blinddarmentzündung
Die einzig kausale Therapie der Appendizitis ist die operative Wurmfortsatzentfernung (Appendektomie). Das wichtigste dabei ist die schnelle Diagnosesicherung oder zumindest ein begründeter Verdacht, damit möglichst innerhalb von 48 Stunden nach Symptombeginn operiert werden kann. Der Arzt wird zunächst eine Nahrungskarenz (Nulldiät) anordnen und die Ernährung über die Vene (parenteral) zuführen lassen. Die Kühlung des Unterbauchs mit einer "Eisblase" kann Linderung verschaffen und die die Gabe von Antibiotika (Bakterien abtötende Medikamentevor der Operation vermindert die Gefahr der Bakterienausbreitung.
Zwei Möglichkeiten der chirurgischen Wurmfortsatzentfernung bestehen:
1. Offene Appendektomie:
Der häufigste Zugang bei einer Appendektomie ist der Wechselschnitt. Dieser Schnitt verläuft schräg von rechts oben nach links unten im rechten Unterbauch.
Nach dem Hautschnitt wird zunächst der Blinddarm aufgesucht und der Wurmfortsatz dargestellt. Der Wurmfortsatz ist, wie der Dünndarm, an einem kleinen Gekröse (Mesenterioum) an der Bauchhöhlenhinterwand befestigt. In diesem Gekröse verlaufen die Appendix-versorgenden Gefäße, die während der OP durch Unterbindungen (Ligaturen) abgebunden (Skelletierung) und dann abgetrennt werden. Danach wird die Appendix selbst abgebunden und abgeschnitten. Der danach entstandene Appendixstumpf wird mittels Tabacksbeutelnaht oder Z-Naht im Blinddarm versenkt.
2. Laparoskopische Appendektomie:
Hirunter versteht man die Entfernung des Wurmfortsatzes mit Hilfe kleinster Bauschnitte und Einsatz einer Operationskamera (Minimal-invasive Chirurgie; Schlüssellochoperation). Der erste Schnitt wird unter dem Bauchnabel (infraumbillical) gesetzt, und über diesen eine Mini-Kamera in die Bauchhöhle eingeführt. Auf diese Weise wird die Bauchhöhle inspiziert. Über zwei weitere Schnitte (meist im linken und rechten Unterbauch) werden Arbeitsinstrumente eingebracht. In der Folge wird der entzündete Wurmfortsatz über diese Arbeitskanäle entfernt. Die Vorteile des laparoskopischen Verfahrens sind die geringe Gewebeverletzung und die gute Übersicht in der Bauchhöhle durch die Kamera.
Bei einer operativ nicht bestätigten Blinddarmentzündung ist es trotzdem vertretbar eine vorbeugende (prophylaktische) Appendektomie durchzuführen. Der Bauchraum sollte jedoch intensiv nach anderen Ursachen der Beschwerden abgesucht werden. Dabei sollte stets der Dünndarm systematisch nach einem Meckel-Divertikel untersucht werden. Bei Frauen ist die Untersuchung des weiblichen inneren Genitale von besonderer Bedeutung, da hier häufige Ursachen von Unterbauchschmerzen gefunden werden (Siehe oben).
Bei vorliegen einer anderen Ursache für die Beschwerden als eine Blinddarmentzündung, sollte die Appendix belassen werden.
Nach dem Entfernen des Wurmfortsatzes sollte das Präparat vom Pathologen unter dem Mikroskop feingeweblich (histologisch) untersucht werden. Dabei sollte ausgeschlossen werden, dass ein bisher unentdecktes Karzinom oder Karzinoid in dem entzündeten Wurmfortsatz steckt.
Auch nach der Operation können einige Komplikationen entstehen. Dazu gehören Wundinfektionen, Abszesse, Darmlähmung mit Darmverschluss (Ileus) und eine Undichtigkeit des Appendixstumpfes (Fistel). Ein mechanischer Darmverschluss (Ileus) kann nach der Wurmfortsatzentfernung nach einigen Tagen als frühe Darmlähmung (Frühileus) bei Verklebungen durch die Wundheilung entstehen. Aber auch noch Jahre nach der OP kann durch Verwachsungen (Briden) im Bauchraum ein Spätileus entstehen.
Die postoperative Sterblichkeit liegt bei unkomplizierten Verläufen bei 0,2% und erhöht sich bei einer diffusen Bauchfellentzündung auf 10%.
Ausschlusserkrankungen
Bei nicht eindeutigen Krankheitszeichen für eine Blinddarmentzündung muss auch an andere Erkrankungen mit ähnlicher Symptomkonstellation gedacht werden (Differentialdiagnosen).
Im Kleinkindalter muss als Differentialdiagnosen an eine teleskopartige Darmeinstülpung (Invagination) oder Drehung des Darms samt Darmgekröse (Volvolus) gedacht werden. Aber auch ein Diabetes mellitus kann sich mit unspezifischen Bauchschmerzen manifestieren.
Schulkinder hingegen können ähnliche Symptome bei einer Darmgrippe (Enteritis) oder bei Wurmerkrankungen bieten.
Mit der Pubertät und im jungen Erwachsenenalter kommen Erkrankungen wie MorbusCrohn oder Harnwegsinfekte hinzu. Bei Frauen kommen gynäkologische Erkrankungen hinzu, wie Endometriose im Darm, Eileiterentzündung (Adnexitis) und Eileiterschwangerschaft (Tubargravidität). Zudem können auch besonders ausgeprägte Menstruationsschmerzen (Dysmenorrhoe) ein ähnliches Beschwerdebild aufzeigen.
Bei Unterleibsschmerzen bei Menschen im mittleren Alter kommen noch Erkrankungen wie Nierensteine (Urolithiasis) und bei Frauen größere schmerzhafte Eierstockzysten (Ovarialzysten) in Frage.
Ältere Menschen erkranken eher an Erkrankungen wie Darmausstülpungen (Divertikel) im Zäkum, einem Zäkumkarzinom, einer ischämischen Kolitis oder an einem Darminfarkt.
Gewisse Differentialdiagnosen zeigen sich wenig altersunabhängig, wie Meckel-Divertikel, Leistenbruch (Leistenhernie), Karzinoide der Appendix und Salmonelleninfektionen (Typhus, Paratyphus).
Konservative Therapie/ OP
Eine Blinddarmentzündung (Appendizitis) entsteht durch die Einwanderung von Keimen über das Blut in den Wurmfortsatz (allgemein als Blinddarm bezeichnet) oder durch die Verlegung von Darminhalt (Kot) mit Bakterien/ Keimen in den Wurmfortsatz.
Meist kommt es dann innerhalb von wenigen Stunden zu starken Schmerzen im rechten Unterbauch, Übelkeit und Erbrechen.
Wenn die Symptome von Stunde zu Stunde immer schlimmer werden, handelt es sich meist um eine akute Appendizitis, also eine schnell voranschreitende Entzündung des Wurmfortsatzes (Blinddarm).
Hier ist es wichtig, schnell zu handeln und dem Arzt bleibt meist keine andere Wahl als eine Operation durchzuführen um es zu vermeiden, dass das Darmgewebe durchbricht und der entzündete und keimbesiedelte Inhalt in die offene Bauchhöhle gelangt.
Prinzipiell besteht jedoch auch die Möglichkeit, eine Blinddarmentzündung konservativ, also ohne eine Operation zu behandeln. Dies wird in seltenen Fällen vom Arzt vorgeschlagen, kann jedoch bei keiner schlimmen Entzündung durchgeführt werden.
Vor allem Patienten, die unter einer chronischen Blinddarmentzündung leiden, also immer wieder auftretenden Symptomen, können auf diese Methode zurückgreifen, jedoch ist der Begriff chronische Appendizitis nicht wirklich festgelegt, weswegen die konservative Methode nur sehr selten verwendet wird.
Möchte der Patient jedoch eine Therapie ohne eine Operation so muss der Patient absolute Bettruhe halten um den Bauch nicht unnötig zu belasten und eine Ruptur der Darmwand nicht zu provozieren.
Zusätzlich darf der Patient über die komplette Zeit der Entzündung nichts essen (Nahrungskarenz).
Um die Heilung zusätzlich voran zu treiben sollten außerdem die passenden Antibiotika (je nach Bakterium) eingenommen werden.
Außerdem sollte der Patient streng klinisch bewacht werden um bei schlimmer werdenden Anzeichen dann so schnell wie möglich operiert werden zu können.
Allgemein sei gesagt, dass eine Blinddarmentzündung (Appendizitis) immer ein klinischer Notfall ist und deswegen immer operiert werden sollte.
Vor allem, da die Operation mittlerweile ein Routineeingriff mit wenigen Risiken ist.
Bei der konservativen Therapie provoziert man hingegen eine Verschlimmerung der Erkrankung.
Operation Blinddarmentzündung
Die Blinddarmentzündung (Appendizitis) ist eine recht häufige Erkrankung, die vor allem bei jungen Menschen unter 23 Jahren auftritt.
Genauer genommen ist jedoch nicht der Blinddarm (Caecum) entzündet sondern nur der Wurmfortsatz (Appendix vermiformis) des Blinddarms.
Man spricht dennoch im allgemeinen Sprachgebrauch von einer Blinddarmentzündung.
Dementsprechend wird auch die operative Entfernung des Wurmfortsatzes als Blinddarmoperation bezeichnet, die Mediziner sprechen jedoch von einer Appendektomie (operative Entfernung des Wurmforsatzes).
Eine Operation ist immer bei einer akuten Blinddarmentzündung nötig. Wichtig ist, dass bei einer Blinddarmentzündung schnell gehandelt wird.
Der Patient sollte spätestens 36 Stunden nach den ersten Beschwerden operiert werden um einen Durchbruch des entzündeten Gewebes zu vermeiden da das entzündete Gewebe ansonsten in die offene Bauchhöhle dringen kann.
Vor der Operation sollte eine sichere Diagnose gestellt werden, meist durch eine Ultraschalluntersuchung.
Bei der Operation muss der Patient zunächst narkotisiert werden sodass er schmerzfrei ist (Analgesie) und während der Operation schläft.
Meist wird eine Vollnarkose verwendet.
Grundsätzlich gibt es zwei Operationsarten bei einer Blinddarmentzündung. Zum einen gibt es die offene Operation, bei der die Bauchdecke mithilfe eines Skalpells komplett eröffnet wird.
Vorteil dieser Methode ist die sehr gute Übersicht auch über andere Organsysteme.
Nachteil ist die größere Narbe und die längere Nachbehandlung.
Meist wird diese Methode heute nur noch bei einem Durchbruch des Blinddarms verwendet da der Arzt in diesem Fall den Bauchraum ausspülen muss um das entzündete Sekret im Bauchraum zu entfernen.
Die zweite Operationstechnik ist die Laparoskopie bei der der Arzt mithilfe eines kleinen Endoskops und einer kleinen Kamera den Wurmfortsatz („Blinddarm“) entfernen kann.
Zusätzlich wird Kohlendioxid in den Bauch gepumpt um den Darm von den umliegenden Strukturen zu lösen.
Anschließend wird mithilfe von einem Klammernahtgerät der Blinddarm entfernt. Der Operateur hat bei dieser Technik zwar eine schlechtere Übersicht, der Patient kann jedoch sehr viel schneller nach der Operation wieder nach Hause entlassen werden und hat keine große Narbe, stattdessen bleiben nur drei kleine Punkte im Bereich des Bauches durch welche der Operateur operiert hat.
Beide Operationen werden meist mit selbstauflösenden Fäden durchgeführt um Fäden-ziehen nach der Operation zu vermeiden.
Bereits einen Tag nach der laparoskopischen Operation kann der Patient wieder Flüssignahrung zu sich nehmen. Bei einer offenen Operation dauert es meist länger bis der Patient wieder normal laufen kann und Speisen zu sich nehmen kann.
Weitere Informationen zu diesem Thema finden Sie unter: Blinddarm-OP
Therapie der chronischen Blinddarmentzündung
Bei einer Blinddarmentzündung sollte man grundsätzlich zwischen einer akuten Blinddarmentzündung und einer chronischen Blinddarmentzündung unterscheiden. Eine akute Blinddarmentzündung ist eigentlich immer eine Indikation für eine Operation (seltene Ausnahmen sind Patienten, die durch Operationen stark gefährdet sind da sie beispielsweise kein Narkosemittel vertragen).
Eine chronische Blinddarmentzündung hat einen schleichenden Verlauf, die Symptome treten mal schlimmer und mal weniger schlimm auf.
Häufig handelt es sich auch nur um eine Blinddarmreizung.
Viele Autoren vermeiden daher den Begriff der chronischen Blinddarmentzündung und sprechen ausschließlich von einer Reizung des Blinddarms.
Auch hier kann als Therapie eine Blinddarmentfernung helfen da die häufig auftretenden Symptome danach verschwinden.
Man kann jedoch stattdessen auch eine konservative Therapie durchführen. Hierbei ist es wichtig, bei den ersten Anzeichen der Blinddarmentzündung von Schmerzen im rechten Unterbauch auf jegliche Nahrung zu verzichten und absolute Bettruhe zu halten. Außerdem sollte man am besten von einem Arzt überwacht werden und zusätzlich Antibiotika gegen den entsprechenden Keim bekommen.
Da der Patient auch nicht trinken sollte ist es wichtig, eine Infusion legen zu lassen und eventuell auch eine Nahrungssonde sich legen zu lassen. Wenn die Symptome innerhalbe des nächsten Tages nicht besser werden sollte man jedoch sofort zum Arzt gehen und sich einer Blinddarmoperation unterziehen da sonst die Gefahr eines Durchbruchs droht.
Antibiotika bei einer Blinddarmentzündung
Eine akute Blinddarmentzündung ist immer eine Indikation für eine Notoperation da sonst der Durchbruch des Blinddarms droht.
In manchen Fällen, beispielsweise bei Patienten, die einer Operation beispielsweise aufgrund von Narkose-Unverträglichkeit, nicht möchten, kann man zunächst versuchen, die Operation zu verhindern und stattdessen den Patienten konservativ mit Antibiotikum zu behandeln.
Die Meinungen ob solch eine Behandlung sinnvoll ist oder ob eine Antibiotika-Therapie den Operationszeitpunkt nur herauszögert, sind sehr unterschiedlich.
Da ein Patient, der sich für die konservative Antibiotika-Therapie entscheidet jedoch dauerhaft im Krankenhaus überwacht werden muss und während der Zeit der Behandlung künstlich ernährt werden muss, wird meist eine Operation vorgezogen.
Vor allem bei der chronischen Blinddarmentzündung (manchmal auch als Blinddarmreizung bezeichnet) versucht man jedoch mithilfe von Antibiotika eine Operation zu vermeiden.
Das Antibiotikum wird hier je nach Erreger und je nach Resistenzen des Erregers gewählt.
Einige Studien zeigt sich, dass wenn ein Kind 24 Stunden Antibiotika intravenös (also über das Blut in die Vene) verabreicht bekommt und dann noch eine Woche lang das Antibiotikum schluckt (oral aufnimmt), dass diese Kinder sehr viel schneller wieder fit sind als Kinder die sich einer Operation unterziehen mussten.
In Deutschland wird die konservative Antibiotikatherapie bei einer Blinddarmentzündung jedoch als kritisch betrachtet.
Kommt es zu einem Durchbruch (Perforation) des Blinddarms, muss der Patient danach mit einer hohen Gabe von Antibiotika behandelt werden da die Bakterien sich dann in der freien Bauchhöhle befinden und durch das Antibiotikum unschädlich gemacht werden müssen um beispielsweise eine Blutvergiftung (Sepsis) zu vermeiden.
Lesen Sie mehr zu diesem Thema unter Blinddarmdurchbruch
Chronische Blinddarmentzündung
Die Diagnose einer chronischen Appendizitis ist oft umstritten. Man spricht von einer chronischen Appendizitis, wenn sich wiederholte, nahezu symptomlose Entzündungsschübe des Wurmfortsatzes ereigneten, die sich jedoch von allein zurückgebildet haben. Die Symptome sind oft sehr diskret aber immer wiederkehrend. Die Operation ist nicht selten eine Verlegenheitslösung, verschafft aber dem Großteil der Betroffenen dauerhafte Linderung. In der histologischen Präparataufbereitung zeigen sich oft Verwachsungen und entzündliche Infiltrate.
Weitere Informationen
Weitere Informationen zum Thema Diagnostik und Therapie der Blinddarmentzündung finden Sie unter:
- Hauptthema Blinddarmentzündung
- Tests zum Erkennen einer Blinddarmentzündung
- Anzeichen einer Blinddarmentzündung
- Symptome Blinddarmentzündung
- Blinddarmentzündung Ursachen
- Blinddarmreizung
- So kann man eine Blinddarmentzündung erkennen
Diese Themen könnten für Sie von Interesse sein:
- Unterleibschmerzen
- Schmerzen im Unterleib rechts
- Schmerzen im Unterleib links
- Darmentzündung
- Meckelsches Divertikel
Eine Übersicht aller Themen aus dem Gebiet der Chirurgie finden Sie unter:
- Chirurgie A-Z