Der Dünndarm ist der Abschnitt des Verdauungstrakts, der dem Magen folgt. Dieser gliedert sich in drei Abschnitte. Er beginnt mit dem Zwölffingerdarm (Duodenum), gefolgt vom Leerdarm (Jejunum) und Krummdarm (Ileum). Die Hauptaufgabe des Dünndarms ist die Spaltung des Nahrungsbreis (Chymus) in seine kleinsten Bestandteile und die Aufnahme (Resorption) dieser Bestandteile durch die Darmschleimhaut.
Inhaltsverzeichnis
- Abbildung Dünndarm
- Zwölffingerdarm / Duodenum
- Abbildung “Innere Organe”
- Leerdarm / Krummdarm
- Länge
- Wand vom Dünndarm
- Schleimhaut vom Dünndarm
- Feingeweblicher Aufbau
- Funktion / Aufgaben
- Bewegung / Peristaltik
- Nahrungsaufnahme
- Abbildung Verdauungstrakt
- Dünndarm Schmerzen
- Dünndarm entzündet
- Wichtige Erkrankungen
- Colitis ulcerosa
- Zwölffingerdarmgeschwür
- Zöliakie
- Weitere Informationen zum Thema Dünndarm
Dünndarm
Synonyme im weiteren Sinne
Interstitium tenue, Leerdarm (Jejunum), Krummdarm (Ileum), Zwölffingerdarm (Duodenum)
Englisch: intestinal
Definition
Der Dünndarm ist der Abschnitt des Verdauungstrakts, der dem Magen folgt. Dieser gliedert sich in drei Abschnitte. Er beginnt mit dem Zwölffingerdarm (Duodenum), gefolgt vom Leerdarm (Jejunum) und Krummdarm (Ileum). Die Hauptaufgabe des Dünndarms ist die Spaltung des Nahrungsbreis (Chymus) in seine kleinsten Bestandteile und die Aufnahme (Resorption) dieser Bestandteile durch die Darmschleimhaut.
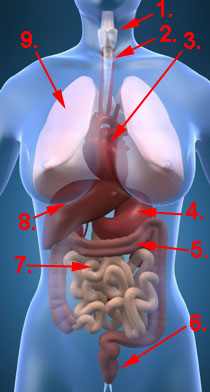
Abbildung Dünndarm
- Dünndarm -
Intestinum tenue - Zwölffingerdarm, oberer Teil -
Duodenum ,Pars superior - Zwölffingerdarm-
Leerdarm-Übergang -
Flexura duodenojejunalis - Leerdarm (1,5 m) -
Jejunum - Krummdarm (2,0 m) -
Ileum - Endteil des Krummdarms -
Ileum, Pars terminalis - Dickdarm -
Intestinum crassum - Mastdarm - Rectum
- Magen - Gaster
- Leber - Hepar
- Gallenblase -
Vesica biliaris - Milz - Splen
- Speiseröhre -
Oesophagus
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Zwölffingerdarm / Duodenum
Anatomie
Dieser Abschnitt folgt direkt dem Magenausgang (Pylorus). Er ist ca. 24 cm lang, hat die Form eines „C´s“ und umschließt mit diesem „C“ den Kopf der Bauchspeicheldrüse (Pankreas). Der Zwölffingerdarm Duodenum wird zusätzlich aufgeteilt in einen oberen Teil (Pars superior), der direkt an den Magenausgang anschließt, den absteigenden Teil (Pars deszendens), den horizontalen Teil (Pars horizontalis) und den aufsteigenden Teil (Pars ascendens).
Der Zwölffingerdarm (Duodenum) ist der einzige Dünndarmteil, welcher fest an der hinteren Bauchwand anliegt. In seinem absteigendem Anteil enden die Ausführungsgänge des Gallengangs (Ductus choledochus) und des Pankreasgangs (Ductus pancreaticus). Diese münden meistens gemeinsam in die Papilla vateri (Papilla duodenalis major). Münden die Gänge in seltenen Fällen getrennt von einander in den Zwölffingerdarm, gibt es noch einen zusätzlichen Pankreasausgang in eine kleinere Papille (Papilla duodenalis minor).
Weitere Informationen zur Anatomie des Bauchraums finden Sie hier: Bauchraum
Leerdarm / Krummdarm
Die zwei längeren Teile des Dünndarms Leerdarm (Jejunum) und Krummdarm (Ileum) liegen in der Mitte des Bauchraumes und werden vom Dickdarm umrahmt. Diese beiden Abschnitte des Dünndarms sind sehr beweglich, weil sie auf einer speziellen Aufhängestruktur, den so genannten Mesenterium aufgehängt sind, welches den Darm flexibel an der hinteren Bauchwand befestigt. Diese fettreiche Struktur enthält außerdem die Blutgefäße, Nerven und Lymphknoten, die den Dünndarm versorgen. Der Dünndarm ist so am Mesenterium aufgehängt, dass er sich in große Falten legt, die auch als das Dünndarmgekröse bezeichnet werden.
Der Leerdarm (Jejunum) ist ca. 3,5 m lang, der Krummdarm (Ileum) misst ca. 2,5 m. Zwischen diesen beiden Dünndarmabschnitten kann man mit bloßem Auge keine scharfe Grenze abzeichnen. Nur feingeweblich (histologisch) kann man die Dünndarmteile von einander unterscheiden. Am Ende des Dünndarms mündet das Ileum seitlich in den Blinddarmanteil des Dickdarms ein, wobei diese Mündung von der Dickdarmklappe (Ileozaekalklappe, Bauhinschen Klappe) bedeckt wird. Diese Klappe dient als funktioneller Verschluss des Ileums gegenüber dem Dickdarm. Durch dieses Ventil können die in dem Dickdarm besiedelten Bakterien nicht in den sterilen Dünndarm vordringen.
Länge
Der Dünndarm ist ein sehr bewegungsaktives Organ und hat daher keine fixe Länge. Je nach Zustand der Kontraktion ist der Dünndarm 3,5 bis 6 Meter lang, wobei die einzelnen Abschnitte unterschiedlicher Größe sind. Der kleinste Teil des Dünndarms ist der Zwölffingerdarm (Duodenum), welcher sich direkt dem Magen anschließt. Er misst im Durchschnitt 24-30 cm. An den Zwölffingerdarm schließt sich der Leerdarm (Jejunum) an, der in entspanntem Zustand 2,5 Meter misst. Der letzte Abschnitt vor dem Übergang in den Dickdarm ist der Krummdarm (Ileum), dieser ist ca. 3,5 Meter lang. Hierbei handelt es sich um Richtwerte, die von Mensch zu Mensch variieren können, auch ist rein anatomisch keine klare Grenze zwischen Leer- und Krummdarm zu ziehen.
Wand vom Dünndarm
Schichtaufbau und Strukturen der Dünndarmwand
- Von Innen wird die Dünndarmwand von Schleimhaut ausgekleidet (Tunica mucosa), die man in drei Unterschichten unterteilt. Die oberste Lage ist ein Deckgewebe (Lamina epithelialis mucosae). In diesem Deckgewebe sind besondere Zellen (Becherzellen) eingelagert, die mit Schleim gefüllt sind, den sie periodisch ins Darminnere abgeben und so die Gleitfähigkeit des Darms gewährleisten. Als nächste Unterschichten folgen dann eine bindegewebige Verschiebeschicht (Lamina propria mucosae), anschließend eine sehr schmale Eigenmuskelschicht (Lamina muscularis mucosae), die das Relief der Schleimhaut verändern kann.
- Es folgt noch eine lockere Verschiebeschicht (Tela submucosa), die aus Bindegewebe besteht und in der ein dichtes Netz von Blut- und Lymphgefäßen verläuft, sowie ein Nervenfasergeflecht das als Plexus submukosus (Meißner-Plexus) bezeichnet wird. Dieses Nervengeflecht stellt das so genannte Enterische Nervensystem dar und innerviert den Darm unabhängig vom Zentralen Nervensystem. Im Zwölffingerdarm befinden sich in dieser Schicht außerdem die so genannten Brunner-Drüsen (Glandulae interstinales), die verschiedene Enzyme und einen alkalischen Schleim bilden, welcher die Magensäure neutralisieren vermag. Die folgende Darmmuskelschicht (Tunica muscularis) unterteilt man in zwei Unterschichten, deren Fasern jeweils in verschiedene Richtungen verlaufen: zunächst eine innen liegende stark ausgebildete Ringmuskelschicht (Stratum circulare) und dann eine äußere Längsmuskelschicht (Stratum longitudinale). Zwischen dieser Ring- und der Längsmuskelschicht verläuft ein Nervenfasergeflecht, der Plexus myentericus (Auerbach-Plexus), welcher diese Muskelschichten innerviert (anregt). Diese Muskulatur sorgt für die wellenartige Bewegung des Darmes (Peristaltische Bewegung).
- Es folgt wieder eine bindegewebige Verschiebeschicht (Tela subserosa).
- Den Abschluss bildet ein Überzug vom Bauchfell (Peritoneum) der alle Organe auskleidet. Man nennt diesen Überzug auch Tunica serosa.
Schleimhaut vom Dünndarm
Für die Aufnahme (Resorption) der Nahrungsbestandteile benötigt der Dünndarm eine große Aufnahmefläche. Durch eine starke Fältelung und zahlreiche Ausstülpungen wird eine starke Vergrößerung der Schleimhautoberfläche erreicht. Dies wird durch verschiedene Strukturen gewährleistet:
- Kerkig-Falten (Plicae circulares)
Das sind Ringfalten, die das Grobrelief des Dünndarms bilden und bei denen sowohl die Mukosa als auch die Submukosa ausstülpt. - Dünndarmzotten (Villi interstinales)
In allen Dünndarmabschnitten finden sich diese fingerförmigen 0,5-1,5 mm großen Ausstülpungen, bei denen sich das Epithel und die Lamina propria ausstülpen. - Lieberkühn-Krypten (Glandulae interstinales)
In den Tälern der Zotten finden sich schlauchförmige Vertiefungen, die bis zur der Lamina muscularis reichen. - Mikrovilli
Dieser so genannte „Bürstensaum“ bildet das Mikrorelief der Dünndarmschleimhaut und vergrößert diese um das 10fache. Bei den Mikrovilli stülpt sich das Zytoplasma (ausfüllender Inhalt der Zellen) der einzelnen Dünndarmzellen (Enterozyten) aus.
Die feingeweblichen (histologischen) Unterschiede der einzelnen Dünndarmabschnitte werden hier noch mal kurz dargestellt:
- Zwölffingerdarm (Duodenum)
Das Duodenum ist gekennzeichnet durch sehr hohe Kerking-Falten und durch blattförmig imponierende Dünndarmzotten. Das wichtigste Merkmal stellen jedoch die nur im Zwölffingerdarm vorkommenden Brunner-Drüsen (Glandulae interstinales) dar, die in der Submukosa liegen und sich an der Bildung des Dünndarmsaftes beteiligen und Enzyme wie Maltase und Amylase bilden. - Leerdarm (Jejunum)
Hier werden die Kerking-Falten im Verlauf niedriger, die Dünndarmzotten werden länger und haben eine eher fingerförmige Struktur - Krummdarm (Ileum)
Die Kerking-Falten sind in diesem Dünndarmabschnitt besonders niedrig und fehlen im unteren Ileum ganz. Die Dünndarmzotten werden auch immer kürzer und die Anzahl der Becherzellen nehmen im Verlauf des Darmes zu. Besonders auffällig ist das zahlreiche Vorkommen der Lymphfollikel (Ansammlung von Lymphzellen) im Ileum. Wenn viele Follikel auf einer Stelle versammelt sind nennt man diese Stelle auch Peyer-Platten. Diese Strukturen sind im hohen Maß an der Immunabwehr des Darmes beteiligt.
Funktion / Aufgaben
Als Teil des Verdauungstraktes besteht die Hauptaufgabe des Dünndarms in der Weiterverarbeitung des Speisebreis und der Aufnahme der enthaltenen Nährstoffe, Elektrolyte, Vitamine und Flüssigkeit.
Im Dünndarm werden hierzu die vorher zerkleinerten Nahrungsbestandteile in ihre Grundbestandteile zerlegt und aufgenommen. Dies geschieht zum einen durch den Zusatz von Verdauungsenzymen zum Speisebrei, zum anderen durch Kontakt der Grundbestandteile mit den Zellen der Dünndarmschleimhaut. Um die Kontaktfläche des Speisebreis mit der Schleimhaut und somit die Resorption der Nahrung möglichst großflächig zu gestalten, bedient sich der Dünndarm hier mehrerer Tricks: Faltige Ausstülpungen ragen in das Innere der Darmabschnitte, von denen ausgehend noch einmal Zellverbände wie Tentakeln abstehen. Jede einzelne Zelle dieser Tentakel hat nun auf ihrer Oberfläche noch einmal sogenannte Mikrovilli, fingerhafte Ausstülpungen die die Kontaktfläche noch einmal vergrößern. Insgesamt vergrößert der Dünndarm seine Oberfläche so auf bis zu 200 m².
Gelangt der Speisebrei durch die Magenpassage in den Zwölffingerdarm, entleeren sich in dessen sogenannten „Absteigenden Teil“ die Sekrete aus Gallenblase und Bauchspeicheldrüse (Pankreas). Die Bauchspeicheldrüse produziert täglich bis zu 1,5l Sekret. Dieses besteht zum Großteil aus Bikarbonat, welches das saure Milieu des Speisebreis neutralisiert.
Die Hauptarbeit erledigen hier allerdings die ebenfalls enthaltenen Pankreasenzyme, sie spalten die Nahrung weiter auf. Es gibt für jeden Nahrungsbestandteil ein bestimmtes Enzym: für Fette (u.a. Pankreas-Lipase und Phospholipase A), Kohlenhydrate (Alpha-Amylase), Eiweiße (u.a. Trypsin und Aminopeptidasen), DNA-Bestandteile (Ribonuklease, Desoxyribonuklease) etc.
Der für die Verdauung wichtige Part der Gallenflüssigkeit sind die Gallensäuren, welche eine besondere Eigenschaft haben. Sie können sowohl Fett als auch Wasser binden und vereinfachen so die Verarbeitung der Fette in der Nahrung. Die Gallensäuren, welche aus Cholesterin synthetisiert werden, bilden mit den Nahrungsfetten sogenannte Micellen. Es handelt sich hierbei um kleine „Klümpchen“ von Fett, bestehend aus den Fett-Bestandteilen im Inneren und den Gallensäuren als schützendem Ring zum wässrigen Außenmilieu.
Das Gemisch aus Speisebrei und Verdauungsenzymen wird nun durch die Dünndarmperistaltik weiter Richtung Dickdarm transportiert. Die Wände der Dünndarmabschnitte kontrahieren umso langsamer je weiter sie sich vom Magen entfernen. Das Duodenum kontrahiert 12 Mal pro Minute, während das Ileum nur noch 8 Kontraktionen pro Minute aufweist.
Die Dünndarmabschnitte unterscheiden sich allerdings nicht nur in der Anzahl der Kontraktionen pro Minute, sondern insbesondere durch ihren Wandaufbau und die resorbierten Nahrungsbestandteile. Im Zwölffingerdarm werden vornehmlich Kalzium, Eisen, Magnesium, Ein- und Zweifachzucker resorbiert.
Im weiteren Verlauf werden nun in absteigender Reihenfolge fettlösliche Vitamine, Eiweiße, wasserlösliche Vitamine und Fette resorbiert, bis im terminalen Ileum letztlich vor allem die Gallensäuren rückresorbiert werden und das Vitamin B12 aufgenommen wird.
Je weiter in Richtung Dickdarm man sich bewegt, desto mehr Ansammlungen von Lymphfollikeln findet man außerdem in der Darmwand. Der Darm dient hier also nicht nur als Verdauungsorgan, sondern auch als Station der Immunabwehr gegen mit der Nahrung aufgenommene Keime und Bakterien.
Den abschließenden Teil des Dünndarms bildet die Bauhin´sche Klappe. Sie definiert den Übergang vom Dünn- zum Dickdarm und verhindert den Rückfluss des Stuhls aus dem Dick- in den Dünndarm. Ab der Bauhin´schen Klappe steigt die Anzahl der Darmbakterien rapide an und die vorkommenden Arten ändern sich.
Lesen Sie mehr zum Thema: Dünndarm Aufgaben
Bewegung / Peristaltik
Nach der Aufnahme in die Dünndarmschleimhaut werden die Nährstoffe in die Blutbahn weitergeleitet. Durch das Gefäßnetznetzwerk (Kapillaren) in den Dünndarmzotten werden die Zucker, die Aminosäuren (aus Peptiden) und die kurz bis mittelkettigen Fettsäuren in die Blutgefäße aufgenommen und über die Pfortader in die Leber weitergeleitet. Die langkettigen Fettsäuren, die Cholesterinesther und Phosphilipide, werden in große Protein - Fett - Moleküle (Chylomikronen) eingebaut und über das Lymphgefäß in der Dünndarmzotte zunächst an der Leber vorbei in den Blutkreislauf geschleust.
Der Darm ist außerdem noch wichtig für die Resorption von Wasser. Ca. 9 Liter Flüssigkeit wird insgesamt an einem Tag aufgenommen. Davon stammen etwa 1,5 Liter von der getrunkenen Flüssigkeit und den Rest stellen die Flüssigkeiten (Sekrete) dar, die der Magen-Darm-Trakt bildet. Dazu gehören Speichel, Magensaft, Dünndarmsaft, Pankreas- und Gallensaft.
Nahrungsaufnahme
Nach der Aufnahme in die Dünndarmschleimhaut werden die Nährstoffe in die Blutbahn weitergeleitet. Durch das Gefäßnetznetzwerk (Kapillaren) in den Dünndarmzotten werden die Zucker, die Aminosäuren (aus Peptiden) und die kurz bis mittelkettigen Fettsäuren in die Blutgefäße aufgenommen und über die Pfortader in die Leber weitergeleitet. Die langkettigen Fettsäuren, die Cholesterinesther und Phosphilipide, werden in große Protein-Fett-Moleküle (Chylomikronen) eingebaut und über das Lymphgefäß in der Dünndarmzotte zunächst an der Leber vorbei in den Blutkreislauf geschleust.
Der Darm ist außerdem noch wichtig für die Resorption von Wasser. Ca. 9 Liter Flüssigkeit wird insgesamt an einem Tag aufgenommen. Davon stammen etwa 1,5 Liter von der getrunkenen Flüssigkeit und den Rest stellen die Flüssigkeiten (Sekrete) dar, die der Magen-Darm-Trakt bildet. Dazu gehören Speichel, Magensaft, Dünndarmsaft, Pankreas- und Gallensaft.
Abbildung Verdauungstrakt
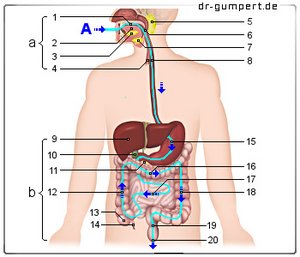
Verdauungstrakt
A - Speiseweg
a - Verdauungsorgane
in Kopf und Hals
(oberer Teil des Verdauungstraktes)
b - Verdauungsorgane
in der Leibeshöhle
(unterer Teil des Verdauungstraktes)
- Mundhöhle - Cavitas oris
- Zunge - Lingua
- Unterzungenspeicheldrüse -
Glandula sublingualis - Luftröhre - Trachea
- Ohrspeicheldrüse -
Glandula parotidea - Rachen - Pharynx
- Unterkieferspeicheldrüse -
Glandula submandibularis - Speiseröhre - Oesophagus
- Leber - Hepar
- Gallenblase - Vesica biliaris
- Bauchspeicheldrüse - Pancreas
- Dickdarm, aufsteigender Teil -
Colon ascendens - Blinddarm - Caecum
- Wurmfortsatz -
Appendix vermiformis - Magen - Gaster
- Dickdarm, Querteil -
Colon transversum - Dünndarm - Intestinum tenue
- Dickdarm, absteigender Teil -
Colon descendens - Mastdarm - Rectum
- After - Anus
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Dünndarm Schmerzen
Schmerzen im Dünndarm sind nicht einfach abzugrenzen. Es gibt viele verschiedene Krankheitsbilder, die Schmerzen im Dünndarm verursachen können. Das Spektrum reicht hier von einfachen Verstopfungen oder Magen-Darm-Entzündungen bis über schwerere chronische Entzündungen bis hin zu Darmgeschwüren oder Mesenterialinfarkten.
Viele dieser Krankheiten verursachen zudem relativ unspezifische Schmerzen im Unterbauch, die einerseits nicht einfach voneinander abzugrenzen sind und desweiteren auch Schmerzbildern anderer erkrankter Organe wie z.B. der Bauchspeicheldrüse, der Gallenblase, dem Bauchfell oder dem Dickdarm ähneln.
Schmerz im Dünndarm zeigt sich je nach Krankheitsbild mit unterschiedlichen „Schmerzqualitäten“. Diese reichen von Kolikartigen (starken, in Wellen auftretenden) Schmerzen bei der Dünndarm Blockade (Illeus) über dumpfe, lang anhaltende Schmerzen bis zu akut einsetzenden, stechenden Schmerzen bei einem Ulkus oder einer akuten Entzündung.
Prinzipiell gilt hier die Devise, je akuter und stärker der Schmerz, desto ernst zu nehmender die Erkrankung. Auch sollte beachtet werden, ob zusätzlich zum Schmerz eine sogenannte Abwehrspannung auftritt, die hier eine reflektorische und nur bedingt willkürliche auslösbare Bauchdeckenverhärtung bei Berührung meint.
Schmerzen in der Dünndarmgegend müssen immer im Kontext mit bereits bekannten Vorerkrankungen gesehen werden. So können Schmerzen bei akuten Dünndarmentzündungen nach Magen-Darm-Viren oder einer Lebensmittelvergiftung „normal“ sein, solange sie nicht länger als vier Tage anhalten, auf der anderen Seite äußert sich z.B. ein Mesenterialarterieninfarkt mit anschließender Blutminderversorgung des betroffenen Dünndarmabschnittes mit kurzen, starken Schmerzen, die sich anschließend wieder bessern und nahezu verschwinden, während die Krankheit bedrohliche Ausmaße annimmt.
Dünndarm entzündet

Die entzündliche Erkrankung des Dünndarms wird als Enteritis bezeichnet. Aufgrund der engen Lagebeziehung können auch Magen und Dickdarm mit entzündet sein, diese Krankheitsformen werden dann Gastroenteritis (Magen) bzw. Enterokolitis (Dickdarm) genannt.
Die Enteritis wird anhand verschiedener Kriterien eingeteilt: 1. Ist die Enteritis infektiös oder nicht infektiös 2. Ist die Entzündung akut oder chronisch? 3. Durch was wurde die Entzündung verursacht?
Infektiöse Enteritiden können durch Bakterien ( u.a. Salmonellen, Shigellen, E. coli, Clostridien), Viren (u.a. Rotaviren, Noro-Viren, Adenoviren) oder Parasiten ( u.a. Amöben, Würmer, Pilze) ausgelöst werden.
Als nicht infektiöse Enteritiden werden Dünndarmentzündungen bezeichnet, die medikamentösen Ursprungs sind (Cyclosporine, Zytostatika), durch Strahlentherapie ausgelöst werden, eine Folge von Blutminderversorgung im entsprechenden Abschnitt sind, durch Giftstoffe hervorgerufen wurden, durch Allergien, wie z.B. Nahrungsmittelallergien oder nach Operationen entstehen oder idiopathisch (ohne bekannte Ursache) sind wie die Colitis Ulcerosa oder der Morbus Crohn.
Enteritiden äußern sich überwiegend durch Diarrhöen (Durchfall), welche oft von Übelkeit und Erbrechen begleitet werden. Weitere, unspezifischere Symptome sind Darmkrämpfe, Bauchschmerzen und Fieber. Im Verlauf der Erkrankung kommt es durch die vermehrte Wasserausscheidung und verminderte Aufnahme zu Zeichen des Wasserentzuges und Störungen des Elektrolythaushalts wie Schwindel, Müdigkeit, Antriebslosigkeit und Wadenkrämpfen.
Die Therapie der Enteritis ist abhängig von ihren Auslösern. Die meisten Enteritiden zeigen einen spontanen Heilungsverlauf mit Abklingen der Durchfälle innerhalb von 3-7 Tagen und Nachlassen von Übelkeit und Erbrechen innerhalb von 1-3 Tagen. In diesen Fällen erfolgt die Behandlung symptomorientiert und nach Schweregrad mit ggf. medikamentöser Behandlung der Übelkeit, des Durchfalls und der Elektrolytentgleisung. Bei hartnäckigeren Entzündungen ist ein ausführliches Patientengespräch wichtig, um die oben genannten Auslöser abzuklären, desweiteren erfolgt ein Erregernachweis via Stuhlprobe. Die Therapie wird dann den Ergebnissen der Untersuchungen angepasst. Bakterielle und parasitäre Enteritiden z.B. werden bei Fortbestehen der Symptomatik mit Antibiotika therapiert.
Wichtige Erkrankungen
Colitis ulcerosa
Die Colitis ulcerosa ist auch eine Krankheit aus der Gruppe der chronisch-entzündlichen Darmerkrankungen (CED). Die Colitis ulcerosa kennzeichnet sich besonders durch Befall des Dickdarms aus, kann jedoch auch manchmal den Dünndarm befallen. Man spricht dann von einer „hineingewachsenen“ Dünndarmentzündung („Backwash-Ileitis“). Auch diese Erkrankung ist autoimmunologisch getriggert und macht sich mit Bauchschmerzen und blutigen Durchfall (Diarrhöe) bemerkbar.
Weitere Informationen zu diesem Thema finden Sie unter: Colitis ulcerosa
Diese chronisch-entzündliche Darmerkrankung (CED) kann theoretisch den gesamten Magen-Darm-Trakt von der Mundhöhle bis zum After befallen. Bevorzugt befällt die Krankheit jedoch den unteren Dünndarm (terminales Ileum) und erscheint oft mit Symptomen, wie krampfartigen Bauchschmerzen und schleimigen Durchfall (Diarrhöe). Das charakteristische an dieser Autoimmunkrankheit ist jedoch der abschnittsweise (segmentale) Befall der Darmschleimhaut.
Weitere Informationen zu diesem Thema erhalten Sie unter: Morbus Crohn
Zwölffingerdarmgeschwür
Das so genannte Ulcus duodeni bezeichnet ein Geschwür im Zwölffingerdarm. Die zwei wichtigsten Verursacher für diese sehr häufig vorkommende Erkrankung sind das Bakterium Helicobacter pylori und Schmerzmedikamente wie Aspirin oder Nicht-Steroidale-Anti-Rheumatika (NSAR). Eine gefährliche Komplikation der Ulkuskrankheit tritt auf, wenn das Geschwür ein größeres Gefäß erreicht und es so zu einer lebensgefährlichen Blutung (Magen-Darm-Blutung) kommt.
Zöliakie
Diese Erkrankung wird allgemein als glutensensitive Enteropathie oder einheimische Sprue bezeichnet. Hierbei handelt es sich um eine Unverträglichkeit der Dünndarmschleimhaut gegen das in vielen Getreidesorten vorkommende Klebereiweiß (Gluten). Die Betroffenen klagen über Durchfälle und Gewichtsverlust. Die Therapie dieser Errankung besteht in einer lebenslangen glutenfreien Diät.
Weitere Informationen zu diesem Thema finden Sie unter: Zoeliakie
Weitere Informationen zum Thema Dünndarm
- Aufgaben des DünndarmsAufgaben des Dünndarm
- Dickdarm
- Aufgaben des Dickdarms
- Gefäßversorgung des Darms
- Schmerzen Dünndarm
- Darm Entzündung
- MRT des Dünndarms
Weitere Informationen zu anatomischen Themen finden Sie unter Anatomie A-Z