Die Bauchspeicheldrüse ist eine etwa 80g schwere, 14 bis 18 cm lange Drüse und liegt im Oberbauch zwischen Dünndarm und Milz. Die Bauchspeicheldrüse liegt eigentlich nicht innerhalb der Bauchhöhle, sondern sehr weit hinten direkt vor der Wirbelsäule. Die Bauchspeicheldrüse ist daher auch nicht wie viele andere Organe des Magen-Darm-Trakts mit der die Bauchhöhle auskleidende Haut (Peritoneum = Bauchfell) überzogen ist. Aufgrund ihres Aussehens wird die gesamte Drüse in Kopf (Caput), Körper (Corpus) und Schwanz (Cauda) unterteilt.
Inhaltsverzeichnis
- Abbildung der Bauchspeicheldrüse
- Lage der Bauchspeicheldrüse
- Funktion der Bauchspeicheldrüse
- Normalwerte / Blutwerte der Bauchspeicheldrüse
- Symptome die von der Bauchspeicheldrüse kommen können
- Erkrankungen der Bauchspeicheldrüse
- Zyste an der Bauchspeicheldrüse
- Bauchspeicheldrüsenentzündung
- Schmerzen durch die Bauchspeicheldrüse
- Bauchspeicheldrüsenschwäche
- Bauchspeicheldrüsenüberfunktion - Gibt es das?
- Verfettete Bauchspeicheldrüse - Warum?
- Steine in der Bauchspeicheldrüse
- Verkalkungen in der Bauchspeicheldrüse
- Bauchspeicheldrüsenkrebs
- Bauchspeicheldrüsenentfernung
- Abbildung Pankreas und Gallenbalse
- Erkrankungen der Bauchspeicheldrüse durch Alkohol
- Bauchspeicheldrüse und Ernährung
- Bauchspeicheldrüsenerkrankung und Durchfall
- Weitere Informationen zum Thema Bauchspeicheldrüse
Die Bauchspeicheldrüse
Synonyme
Medizinisch: Pankreas
Englisch: pancreas
Anatomie
Die Bauchspeicheldrüse ist eine etwa 80g schwere, 14 bis 18 cm lange Drüse und liegt im Oberbauch zwischen Dünndarm und Milz. Sie liegt eigentlich nicht innerhalb der Bauchhöhle, sondern sehr weit hinten direkt vor der Wirbelsäule. Sie ist daher auch nicht wie viele andere Organe des Magen-Darm-Trakts mit der die Bauchhöhle auskleidende Haut (Peritoneum = Bauchfell) überzogen ist.
Aufgrund ihres Aussehens wird die gesamte Drüse in Kopf (Caput), Körper (Corpus) und Schwanz (Cauda) unterteilt.
Abbildung der Bauchspeicheldrüse
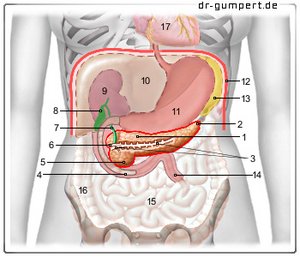
- Körper der
Bauchspeicheldrüse -
Corpus pancreatis - Schwanz der
Bauchspeicheldrüse -
Cauda pancreatisauda - Bauchspeichelgang
(Hauptausführungsgang) -
Ductus pancreaticus - Zwölffingerdarm unterer Teil -
Duodenum, Pars inferior - Kopf der Bauchspeicheldrüse -
Caput pancreatis - Zusätzlicher
Bauchspeichelgang -
Ductus pancreaticus
accessorius - Hauptgallengang -
Ductus choledochus - Gallenblase - Vesica biliaris
- Rechte Niere - Ren dexter
- Leber - Hepar
- Magen - Gaster
- Zwerchfell - Diaphragma
- Milz - Splen
- Leerdarm - Jejunum
- Dünndarm -
Intestinum tenue - Dickdarm, aufsteigender Teil -
Colon ascendens - Herzbeutel - Pericardium
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
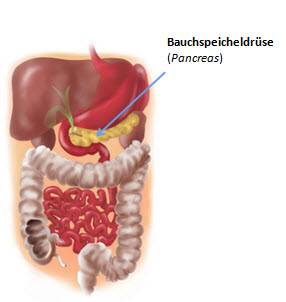
Lage der Bauchspeicheldrüse
Die Bauchspeicheldrüse (Pankreas) liegt quer im Oberbauch.
Während der embryonalen Entwicklung wird sie vollständig vom Bauchfell überzogen (intraperitoneale Lage), verändert ihre Lage jedoch während des Heranwachsens und lässt sich nach der Geburt hinter dem Bauchfell (Peritoneum) finden (sekundär retroperitoneale Lage).
Die Bauchspeicheldrüse liegt demnach im sogenannten Retroperitonealraum und wird auf der rechten Seite von der Leber, auf der linken Seite von der Milz und nach vorne (lat. Ventral) vom Magen begrenzt. Darüber hinaus bestehen enge Nachbarschaftsbeziehungen zur Aorta, der unteren Hohlvene und dem Zwölffingerdarm (Duodenum).
Die C- förmige Schlinge des Zwölffingerdarms umrahmt dabei den Kopf der Bauchspeicheldrüse (Caput pancreatis).
Auch die restlichen Abschnitte der Drüse haben enge anatomische Beziehungen zu spezifischen Strukturen des Bauchraumes.
So durchzieht der große Pankreaskörper (Corpus) den Oberbauch und überquert dabei die Wirbelsäule im Bereich des zweiten Lendenwirbels.
Der Pankreasschwanz zieht soweit in den linken Oberbauch, dass er in Nachbarschaft zur linken Niere und der Milz tritt.
Eine kleine Aussackung der Bauchspeicheldrüse (Processus uncinatus) findet sich zwischen dem Kopf- und dem Körperanteil und steht in einer Lagebeziehung zu den wichtigsten Gefäßen für die Versorgung des Darmtraktes (Arteria et Vena mesenterica superior).
Funktion der Bauchspeicheldrüse
Hauptaufgabe der Bauchspeicheldrüse ist die Produktion von Verdauungsenzymen und Verdauungshormonen.
Hier finden Sie alles zu dem Thema: Bauchspeicheldrüsenenzyme
Die Hormone der Bauchspeicheldrüse werden direkt ins Blut abgegeben (sogenannte endokrine Sekretion).
Unter Enzymen versteht man Eiweiße, die aktiv in der Lage sind, Nahrungsmittel zu zerlegen und sie für die Nahrungsaufnahme über die Schleimhaut vom Darm vorzubereiten.
Lesen Sie mehr zum Thema:
Über einen speziellen, längs durch die gesamte Drüse ziehenden Ausführgang, den Bauchspeicheldrüsengang (lat. ductus pancreaticus) gelangen die Enzyme an ihren Wirkort im Dünndarm. Da die gebildeten Enzyme der Zerkleinerung von Nahrungsbestandteilen dienen, handelt es sich um sehr aggressive Substanzen. Die Bauchspeicheldrüse verfügt daher über effektive Schutzmechanismen vor Selbstverdauung: Eiweißspaltende Enzyme (Peptidasen) wie Trypsin und Chymotrypsin werden in Form von inaktiven Vorstufen gebildet. Die Umwandlung in „biologisch aktive Scheren“ erfolgt im Dünndarm (mittels eines Enzyms namens Enterokinase, das kleine Bruchstücke von der Trypsinvorstufe Trypsinogen abschneidet, so dass funktionsfähiges Trypsin entsteht. Dieses ist zugleich der Aktivator für die anderen Hormone.Außerdem bildet die Bauchspeicheldrüse Stärke spaltende Enzyme (Amylasen), Fett spaltende Enzyme (Lipasen) sowie Nukleinsäure spaltende Enzyme (Ribonukleinasen; diese dienen dem Verdau von Zellkernbestandteilen).
Alle genannten Enzyme funktionieren aber nur dann optimal, wenn in ihrer Umgebung ein nicht zu hoher Säuregehalt herrscht (= pH 8). Da die Nahrung aber gerade aus dem mittels Salzsäure vorverdauenden Magen stammt, muss die Magensäure vorher unschädlich gemacht (neutralisiert) werden. Dazu werden die Enzyme mit 1-2 Litern einer wässrigen, bicarbonatreichen (=neutralisierend wirkenden) Flüssigkeit, dem Bauchspeichel, in den Dünndarm abgegeben.
Für diese sogenannte exokrine Funktion ist der größte Anteil der Bauchspeicheldrüse zuständig. Unter exokriner Funktion versteht man die Produktion der Enzyme für den Verdauungstrakt.
Das gesamte Gewebe der Bauchspeicheldrüse ist - wie auch viele andere Drüsen, z.B. die Schilddrüse – in Lappen gegliedert, die durch Bindegewebe voneinander getrennt sind. Innerhalb der Bindegewebsstraßen liegen die die Bauchspeicheldrüse mit Blut versorgenden Gefäße, Nerven und Lymphgefäße.
Zuständig für die Enzymproduktion sind spezialisierte Zellen, die Drüsenendstücke (Azini). Diese geben die Enzyme in innerhalb der Bauchspeicheldrüse verlaufende Ausführgänge ab, die letztlich alle in einen großen, gemeinsamen Ausführgang, den ductus pancreaticus (siehe oben) münden.
Das Besondere dieser vielen kleinen Ausführgänge ist, dass sie außerdem noch eine weitere Funktion haben: Sie sind für die Neutralisation der Magensäure durch Bildung des Bauchspeichels zuständig.
Dagegen ist der hormonproduzierende (endokrine) Anteil der Bauchspeicheldrüse nur klein. Er wird auch als Inselorgan bezeichnet: Die Anordnung dieser Zellen in Gruppen, die diffus verstreut in der gesamten Drüse zu finden sind, erinnert unter dem Mikroskop, an Inseln. Am häufigsten sind die etwa 1 Million Inseln im hinteren Teil (dem so genannten Schwanz) zu finden. Das wichtigste (und mit einem Anteil von über 80% auch am meisten gebildete) Hormon ist das Insulin. Seine Aufgabe besteht darin, die Aufnahme von Zucker (Glucose; Abbauprodukt von kohlehydratreicher Nahrung) in die Körperzellen zu ermöglichen und auf diese Weise den Blutzuckerspiegel zu senken. Bei Fehlen oder Mangel dieses Hormons kommt es zur Zuckerkrankheit (Diabetes mellitus): Das Blut wird mit nicht verwertetem Zucker übersättigt.
Die Insulin produzierenden Zellen werden als B-Zellen bezeichnet. A-Zellen hingegen produzieren ein gegensätzlich wirkendes Hormon, das Glukagon. Liegt die letzte Mahlzeit länger zurück, sorgt es für die Abgabe von Zucker aus den Vorräten der Leber. So wird jederzeit die ausreichende Versorgung der inneren Organe gewährleistet (v.a. vom Gehirn, das zwingend auf Zucker angewiesen ist und nicht auf andere Nahrungsbestandteile zurückgreifen kann).
Nur ein sehr geringer Anteil der Hormonbildung entfällt auf jene Botenstoffe, die speziell für die Regulation der Bauchspeicheldrüse selbst produziert werden: Das hemmend auf Insulin- und Glukagonproduktion wirkende Hormon der D-Zellen, Somatostatin, sowie das den Verdauungsenzyme produzierenden (exokrinen) Teil hemmende Pankreatische Polypeptid (PP).
Auch für die Regulation der Enzymausschüttung sind eigens für diesen Zweck gebildete Hormone sowie das vegetative Nervensystem zuständig. (Dieser Anteil des Nervensystems wird auch als autonomes, d.h. selbstständiges Nervensystem bezeichnet, da es die unbewusst im Körper ablaufenden Vorgänge steuert.
Gemeinsam kurbeln der Parasympathikus genannte Anteil des autonomen Nervensystems und das Hormon Cholecystokinin (kurz CCK) die Enzymproduktion an. Sekretin stimuliert ebenfalls als Hormon die Abgabe (=Sekretion) von Wasser und Bicarbonat durch die Zellen der Bauchspeicheldrüsengänge.
Sowohl Sekretin als auch Cholezystokinin werden von spezialisierten Zellen, den sog. S-Zellen und I-Zellen, gebildet. Diese sind eingestreut zwischen die Oberflächenzellen im gesamten Magen-Darm-Trakt (vor allem im Dünndarm) zu finden und werden gemeinsam auch als enteroendokrine Zellen bezeichnet (=gr. enteron = Darm, entsprechend dem Hauptwirkorgan dieser Hormone).
Durch dieses komplexe Zusammenspiel verschiedener Regualtionsmechanismen wird die gesamte Verdauung und der Zuckerhaushalt des Körpers durch sich selbst kontrollierende Mechanismen reguliert. Dieses Prinzip findet man an verschiedenen Stellen des Körpers, wie z.B. bei der Schilddrüse.
Normalwerte / Blutwerte der Bauchspeicheldrüse

Eine Reihe von im Blut und/oder Urin nachweisbare Werte können zur Beurteilung der Bauchspeicheldrüsenfunktion herangezogen werden.
Für den behandelnden Arzt ist das Wissen um die Normalwerte aus diesem Grund umso essenzieller.
Die Pankreasamylase (Alpha-Amylase), ein Enzym zur Kohlenhydratverdauung, kann im Blutserum, im 24- Stunden- Urin und sogar in der Flüssigkeit einer Aszites festgestellt werden.
Die Normalwerte einer Frau liegen im Blutserum bei ungefähr 120 U pro Liter (U/L) und im Urin bei etwa 600 U/L. Beim Mann gelten die gleichen Normwerte.
Weitere Informationen zu diesem Thema unter: Alpha-Amylase
Außerdem lässt sich Bilirubin (bzw. Urobilinogen) im Blutserum, -plasma und im Urin nachweisen. Die Norm liegt beim Erwachsenen im Blutserum zwischen 0,1 und 1,2 Milligramm pro Deziliter (mg/dl). Der Urin sollte im Normalfall keine Bilirubin- Bestandteile enthalten. Ein erhöhter Bilirubin- Wert weißt im Bezug auf Erkrankungen der Bauchspeicheldrüse auf das Vorliegen einer Zyste mit Einengung der Abflusswege der Gallenblase hin.
Auch die Anzahl der weißen Blutkörperchen (Leukozyten) im Vollblut oder Urin kann als Parameter herangezogen werden. Der Normwert eines gesunden Erwachsenen liegt im Vollblut zwischen mindesten 4000 bis höchstens 10.000 Leukozyten pro Mikroliter. Beim gesunden Menschen sollten im Urin keine weißen Blutkörperchen nachweisbar sein, denn das Ausscheiden von Leukozyten mit dem Urin weist immer auf einen krankhaften Prozess hin. Eine erhöhte Leukozyten- Anzahl entsteht in den meisten Fällen durch eine Entzündung innerhalb des Organismus.
Darüber hinaus spricht eine Erniedrigung der Kalziumkonzentration in Blutserum und/ oder Urin für eine Entzündung der Bauchspeicheldrüse (Normwert: 8,8- 10,4 mg/dl).
Das Enzym Chymotrypsin kann im Stuhl ermittelt werden, beim gesunden beträgt der Normwert ungefähr 6 U/g, eine Erniedrigung kann Hinweis auf eine Funktionsminderung der Bauchspeicheldrüse sein.
Auch eine Erniedrigung der Pankreaslipasekonzentration spricht für eine Funktionsminderung (Normwert: 190 U/L).
Lesen Sie mehr zum Thema unter:
Weitere relevante Werte:
- LDH (Laktatdehydrogenase)
- Probe: Blutserum, Blutplasma
- Normalwert: 120- 240 U/l
- Kreatinin
- Probe: Blutserum, Urin
- Normalwert:
Serum: ca. 1,0 mg/ dl
Urin: 28- 218 mg/ dl
Weitere Informationen auch unter unserem Thema: Kreatinin
- Insulin
- Probe: Blutplasma, Blutserum
- Normalwert: 6- 25 mU/l (nüchtern)
- Elastase 1
- Probe: Blutserum, Stuhl
- Normalwert:
Serum: ca. 3,5 ng/l
Stuhl: 175- 2500 mg/g
Weitere Informationen auch unter unserem Thema: Elastase
Symptome die von der Bauchspeicheldrüse kommen können
Die häufigste Erkrankung der Bauchspeicheldrüse im weitesten Sinne ist die unzureichende Bereitstellung des lebensnotwendigen Insulin. Die daraus entstehende, auch als Diabetes Mellitus bekannte Erkrankung kommt in den westlichen Ländern sehr häufig vor. Da sie in der Regel zunächst keine akuten Beschwerden verursacht, wird der Diabetes meistens nur durch Routineuntersuchungen festgestellt.
Wesentlich schmerzhafter ist die Bauchspeicheldrüsenentzündung. Sie kommt in aller Regel durch übermäßigen Alkoholkonsum zustande und kann entweder chronisch oder akut sein. Charakteristisch sind meistens ziehende oder dumpfe, gürtelartige Schmerzen, die den Entstehungspunkt zwischen Magen und Bauchnabel haben und dann nach hinten um den Rücken herum ziehen können. Die Schmerzen werden als äußerst unangenehm und quälend beschrieben, meistens befinden sich die Patienten auch in einem schlechten Allgemeinzustand, der auch von einer blassen Gesichtsfarbe, ausgeprägter Schwäche aber auch hohem Fieber begleitet sein kann. Neben dem akuten und chronischen Alkoholkonsum können auch diagnostische Maßnahmen, wie die sogenannte ERCP (eine Untersuchung, bei der ein Kontrastmittel in den Gallen-, und Bauchspeicheldrüsengang injiziert wird) zu einer Bauchspeicheldrüsenentzündung führen. Diagnostisch weisen ein druckschmerzhafter Oberbauch, in den Rücken ziehende Schmerzen sowie ein auffallendes Blutbild (erhöhte Lipasewerte und Entzündungswerte) auf eine Bauchspeicheldrüsenentzündung hin.
Im Ultraschall kann man oftmals ein aufgetriebenes Organ mit nicht selten umspülter entzündlicher Flüssigkeit sehen. Auch die Krankenbefragung und vor allem die genaue Dokumentation des Alkoholkonsums können weitere wichtige Hinweise liefern, ob es sich um eine Bauchspeicheldrüsenentzündung handelt oder nicht.
Ist die Diagnose einer Bauchspeicheldrüsenentzündung gestellt, muss umgehend mit der Behandlung begonnen werden, da weiteres Abwarten zu einer auch zum Teil lebensbedrohlichen Situation führen kann. In aller Regel müssen die Patienten nach Diagnosestellung eine 24-stünde Nahrungskarenz einhalten. Danach kann der langsame Kostaufbau wieder begonnen werden.
Wichtig ist, dass der Patient keinen Alkohol trinkt. Neben diesen enthaltsamen Maßnahmen sollte eine umgehende antibiotische Behandlung begonnen und konsequent durchgeführt werden. In einigen Fällen kann es auch notwendig werden das Antibiotikum als Infusion dem Patienten zu verabreichen.
Weitere Erkrankungen, die etwas seltener vorkommen, sind exokriner Natur. Neben der Insulinausschüttung trägt die Bauchspeicheldrüse einen erheblichen Teil zur Verdauung und zur Aufspaltung verschiedener Stoffe in der Nahrung bei. Diese Enzyme werden in der Bauchspeicheldrüse gebildet und bei Bedarf in den Verdauungstrakt abgegeben, wo sie dann der aufgenommenen Nahrung zugegeben werden. Kommt es zu einer sogenannten Pankreasinsuffizienz, also einer Bauchspeicheldrüsenschwäche, können die lebenswichtigen Enzyme zur Aufspaltung der Nahrung nicht mehr in der Menge bei Bedarf ausgeschüttet werden, wie sie notwendig wären.
Daraus resultiert, dass die aufgenommene Nahrung nicht mehr so aufgeschlüsselt wird, wie sie soll. Der Darm reagiert daraufhin meistens mit breiigen Stuhlgängen oder dünnflüssigen Durchfällen.
Dies ist auch eines der ersten Symptome einer Bauchspeicheldrüseninsuffizienz, die der Patient angibt. Die Durchfälle werden durch Medikamente nicht besser oder kommen zurück, sobald das entsprechende Medikament abgesetzt wurde.
Manchmal wird bei schweren Durchfällen ein Behandlungsversuch mit Perenterol durchgeführt. Dabei handelt es sich um ein Hefepräparat, das die Aufgabe hat, den Stuhl einzudicken.
Manchmal kann es auch bei einer Insuffizienz der Bauchspeicheldrüse zu einer leichten Besserung der Beschwerden kommen, die aber nach dem Absetzen des Medikaments sich wieder vermindert. Der Verdacht liegt nun oftmals bei einer Unverträglichkeitsreaktion des Darms.
Die häufigsten Unverträglichkeitsreaktionen sind die Laktoseunverträglichkeit, die Fruktose und die Glutenunverträglichkeit. Alle kann man testen lassen und sollte dies bei immer wieder kehrenden Durchfällen auch tun. Sind alle Tests unauffällig verlaufen kann es sein, dass es sich bei der Ursache der Durchfälle um die etwas seltenere Pankreasinsuffizienz handelt. Hierfür werden spezielle Testungen im Stuhl und im Blut durchgeführt, bevor eine entsprechende Diagnose gestellt werden kann.
Ist die Diagnose einer Bauchspeicheldrüseninsuffizienz gestellt, so muss eine umgehende Behandlung erfolgen. In aller Regel ist diese mit einer genauen Dokumentation der Essensaufnahme verbunden. Denn besonders wichtig ist, was der Patient mit dieser Erkrankung am Tag alles isst. Meistens werden dann in regelmäßigen Abständen dem Patienten die fehlenden Enzyme, die nur unzureichend von der Bauchspeicheldrüse gebildet werden, in Tablettenform verabreicht. Je nachdem, ob die Durchfälle besser werden oder nicht, muss die Dosis der eingenommenen Enzyme reduziert oder angehoben werden.
In der Regel ist eine Pankreasinsuffizienz eine Dauerdiagnose d.h. die Bauchspeicheldrüse wird von selbst nicht mehr in der Lage sein, die fehlenden Enzyme in ausreichendem Maße zu bilden.
Eine Ausnahme stellt die durch Entzündung entstandene Bauchspeicheldrüseninsuffizienz dar. In aller Regel müssen aber die fehlenden Enzyme das ganze Leben lang eingenommen werden.
Lesen Sie mehr zum Thema: Symptome der Bauchspeicheldrüse
Erkrankungen der Bauchspeicheldrüse
Zyste an der Bauchspeicheldrüse
Eine Zyste der Bauchspeicheldrüse (Pankreaszyste) ist ein blasenartiger, abgeschlossener Gewebehohlraum innerhalb des Drüsengewebes, der in der Regel mit Flüssigkeit gefüllt ist.
Mögliche Flüssigkeiten in einer Zyste sind Gewebswasser, Blut und/oder Eiter.
Die typische Zyste der Bauchspeicheldrüse wird in zwei Klassen eingeteilt, die echte Zyste und die sogenannte Pseudozyste. Eine echte Pankreaszyste ist mit Epithel ausgekleidet und enthält in der Regel keine natürlichen Enzyme dieses Drüsenorgans (Lipase, Amylase). Die Pseudozyste entsteht häufig im Zusammenhang mit einem Unfall, bei dem es zu Quetschungen oder Rissen der Bauchspeicheldrüse kommt. Im Gegensatz zur echten Zyste werden Pseudozysten nicht von Epithel- sondern von Bindegewebe umschlossen. Da die Enzyme der Bauchspeicheldrüse bei Freisetzung innerhalb des Gewebes zu einem Selbstverdauungsprozess beitragen, ist diese Form der Zyste besonders gefährlich. Typische Flüssigkeiten im Zysteninneren sind Blut und/oder abgestorbene Zellreste.
Eine Zyste der Bauchspeicheldrüse ist eine äußerst schmerzvolle Angelegenheit. Die wahrgenommenen Schmerzen beschränken sich nicht bloß auf den Bereich des Oberbauches sondern strahlen im Regelfall sogar bis in den Rücken, besonders auf Höhe der Lendenwirbelsäule, aus. Gerade das Auftreten von nicht erklärbaren Rückenschmerzen ist ein deutlicher Hinweis auf das Vorliegen einer Zyste. Zudem äußern sie sich als kolikartig auftretende Schmerzen.
Das bedeutet, dass sie den Wehen während einer Geburt ähneln, nicht durch bestimmte Bewegungen oder Schonhaltungen besser oder schlimmer werden und der Zustand des betroffenen Patienten ständig zwischen beschwerdefrei und durch den Schmerz stark eingeschränkt wechselt.
Eine Zyste der Bauchspeicheldrüse lässt sich sowohl mittels Ultraschall, als auch durch eine Computertomographie (CT) darstellen. Nach erfolgreicher Diagnose wird der Zustand der Drüse zunächst beobachtet, dies ist sinnvoll, weil sich viele Zysten im Pankreasgewebe spontan zurückbilden und keiner Behandlung bedürfen. Bei extrem starken Beschwerden kann eine Drainage Abhilfe schaffen.
Der behandelnde Arzt wird dazu über die Bildung eines Lochen in der Magen oder der Darmwand Zugang zur Bauchspeicheldrüse erlangen, die Pankreaszyste eröffnen und ein kleines Plastikröhrchen (Stent) einlegen. Die innerhalb der Zyste gesammelte Flüssigkeit kann dadurch abfließen. Der Stent wird nach ungefähr 3 bis 4 Monaten entfernt.
Mögliche Komplikationen einer Zyste der Bauchspeicheldrüse sind Blutungen, die Bildung eines Abszesses, Wassereinlagerungen im Bauch (Aszites) und/ oder die Einengung der Abflusswege der Gallenblase. Letzteres führt in vielen Fällen zu einem als „Gelbsucht“ (Ikterus) bekannten Phänomen.
Bauchspeicheldrüsenentzündung
Hauptursache für eine Entzündung der Bauchspeicheldrüse ist der chronische übermäßige oder der akute Alkoholkonsum. Daneben stellt die Bauchspeicheldrüsenentzündung auch eine Komplikation der sogenannten ERCP, eine Untersuchungsmethode zur Bauchspeicheldrüsendiagnostik da. Hierbei wird durch eine endoskopische Untersuchung Kontrastmittel in den Bauchspeicheldrüsengang injiziert. In einigen Fällen kann daraus eine Bauchspeicheldrüsenentzündung entstehen, die dann entsprechend schnell behandelt werden muss.
Die ersten Beschwerden einer Bauchspeicheldrüsenentzündung sind gürtelförmige Schmerzen, die sich vom Bauch oberhalb des Bauchnabels bis in den Rücken ziehen. Der Bauch ist sehr druckschmerzhaft, der Schmerzcharakter dumpf. Der Hauptschmerzpunkt liegt zwischen Bauchnabel und der Unterkante des Brustbeins auf Höhe des Magens. Die Patienten sind durch die Schmerzen teilweise sehr stark beeinträchtigt, können normale Bewegungen, wie drehen oder nach vorn oder hinten beugen nicht mehr schmerzfrei durchführen.
Neben den Schmerzen befinden sich die Patienten in einem zum Teil sehr schlechten Allgemeinzustand, manchmal deutet bereits die blass graue Hautfarbe des Patienten darauf hin, dass er an einer schweren zum Teil lebensgefährlichen Krankheit erkrankt ist. Ein häufiges Begleitsymptom ist auch das Fieber, das bei manchen Patienten 39-40 Grad sein kann und dringend gesenkt werden muss.
Je nachdem, wie stark die Bauchspeicheldrüsenentzündung ist, kann es auch schon zu einer unzureichenden Enzymausschüttung des Organs kommen, was wiederum auf die Verdauung und Zuckerverstoffwechselung schwere Auswirkungen haben kann. So kann es zu Fettstühlen und Durchfällen kommen, da die Nahrung nicht mehr richtig aufgespalten und verarbeitet werden kann, solange die Bauchspeicheldrüse sich in einem stark entzündeten Zustand befindet. Auch kann es zu einer starken Überzuckerung kommen, da die Insulinausschüttung der Bauchspeicheldrüse unzureichend ist.
Neben den Beschwerden kann die ausführliche Krankenbefragung den Verdacht auf eine Bauchspeicheldrüsenentzündung untermauern. So müssen die Patienten unbedingt gefragt werden, ob sie regelmäßig oder exzessiv Alkohol konsumieren oder ob sie sich in den letzten Monaten oder Wochen einer Bauchspeicheluntersuchung unterziehen mussten. Der Hintergrund ist der, dass die Ursache einer Bauchspeicheldrüsenentzündung häufig der Alkoholmissbrauch ist, sowie sich bei einer sogenannten ERCP (endoskopisch retrograde Cholangiopankreatikographie- Untersuchung der Gallenblase, der Gallengänge und der Bauchspeicheldrüse) die Bauchspeicheldrüse durch das eingespritzte Kontrastmittel entzünden kann.
Die Diagnose erfolgt u.a. durch eine Ultraschalluntersuchung. Hierbei kann ein wolkenförmiger aufgetriebener Pankreas gesehen werden.
Neben einer konsequenten Alkoholkarenz und 24-stündiger Nahrungskarenz stellt die antibiotische Behandlung eine Möglichkeit dar, den Patienten bald beschwerdefrei zu machen. In einigen schweren Fällen müssen Teile der Bauchspeicheldrüse operativ entfernt werden.
Lesen Sie mehr zu diesem Thema unter: Bauchspeicheldrüsenentzündung
Schmerzen durch die Bauchspeicheldrüse
Schmerzen durch die Bauchspeicheldrüse können sich unterschiedlich äußern. Oft sind sie als solche nicht eindeutig erkennbar. Abhängig von der Ursache und Ausprägung der verursachenden Erkrankung für die Schmerzen können diese in den kompletten Bauchbereich ausstrahlen.
Sie können aber auch lokalisierbar zu spüren sein. Meist treten sie im Bereich des Oberbauchs (auch Epigastrium genannt) auf und strahlen gürtelförmig über den gesamten Oberbauch bis hin in den Rücken. Es kann auch vorkommen, dass nur Schmerzen im Rücken oder an der linken Seite auf Höhe der Bauchspeicheldrüse auftreten. Die Schmerzen besitzen abhängig von der Ursache einen unterschiedlichen Charakter. Bei akuteren Erkrankungen, wie einer Entzündung, sind sie meist eher stechend, bei chronischen Erkrankungen, wie tumorösen Veränderungen, werden die Schmerzen eher als dumpf beschrieben.
Da die Schmerzen an der Bauchspeicheldrüse als solche oftmals erst spät erkannt werden, ist es wichtig, bei deren Auftreten schnell zu handeln. Bestehen solche Schmerzen über einen längeren Zeitraum, sollte dies auf jeden Fall ärztlich abgeklärt werden.
Warum verursacht eine erkrankte Bauchspeicheldrüse Rückenschmerzen?
Bei Erkrankungen der Bauchspeicheldrüse kommt es gehäuft zu Schmerzen im Rückenbereich. Dies lässt sich durch die Lage der Bauchspeicheldrüse im Oberbauch erklären. Sie liegt im hinteren Teil der Bauchhöhle auf Höhe der unteren Brustwirbel. Durch ihre anatomische Nähe zur Wirbelsäule im Rücken-nahen Bereich äußern sich viele krankhafte Veränderungen der Bauchspeicheldrüse in Rückenschmerzen auf dieser Höhe. Die Rückenschmerzen sind meist gürtelförmig und strahlen über den gesamten Rückenbereich auf dieser Höhe.
Dabei sollte bedacht werden, dass die Rückenschmerzen lediglich Ausdruck einer leichten Reizung der Bauchspeicheldrüse, aber auch Ausdruck einer ernsthaften Erkrankung der Bauchspeicheldrüse darstellen können. Da dies oft schwer zu differenzieren ist sollte bei längerfristig bestehenden Rückenschmerzen ein Arzt aufgesucht werden.
Mehr zum Thema "Schmerzen durch die Bauchspeicheldrüse" finden Sie unter: Entzündung der Bauchspeicheldrüse
Bauchspeicheldrüsenschwäche
Eine Schwäche der Bauchspeicheldrüse bedeutet, dass die Bauchspeicheldrüse ihre Funktionen nur unzureichend erfüllen kann. Dies zeigt sich vor allem bei der Verdauung: die Bauchspeicheldrüse ist für die Bildung der meisten Verdauungsenzyme verantwortlich. Diese werden benötigt, um die verschiedenen Bestandteile aus der Nahrung, also Proteine, Fette und Zucker, zu spalten, damit diese dann im Darm aufgenommen und im Körper gespeichert werden können. Kommt es zu einer Schwäche der Bauchspeicheldrüse können die Verdauungsenzyme, wie beispielsweise Trypsin oder die Cholesterinesterase, nur vermindert ausgeschüttet werden und wirken. Dies zeigt sich vor allem in Form von Blähungen, Appetitlosigkeit und Nahrungsmittelunverträglichkeiten. Da diese Symptome allerdings auch für andere Ursachen, wie zum Beispiel ein Reizdarm oder ein Problem mit der Gallenblase, sprechen wird die Bauchspeicheldrüsenschwäche als solche selten diagnostiziert.
Lesen Sie auch: Cholesterinesterase - Dafür ist sie wichtig!
Auch verursacht eine Bauchspeicheldrüsenschwäche oft sogenannten Fettstuhl.
Mehr zu diesem Thema finden Sie unter: Fettstuhl
Bauchspeicheldrüsenüberfunktion - Gibt es das?
Eine Überfunktion der Bauchspeicheldrüse ist ein äußerst seltenes und kaum auftretendes Krankheitsbild. Hierbei kommt es abhängig vom betroffenen Teil der Bauchspeicheldrüse zu einer übermäßigen Produktion der verschiedenen Enzyme für die Verdauung (bei einer exokrinen Überfunktion) und von Insulin (bei einer endokrinen Überfunktion). Letzteres kann sich je nach Ausmaß der übermäßigen Funktion in einer Unterzuckerung äußern. Dies kann durch die Einnahme regelmäßiger kleiner Mahlzeiten verhindert werden.
Verfettete Bauchspeicheldrüse - Warum?
Eine verfette Bauchspeicheldrüse kann im Rahmen von verschiedenen Krankheiten als Folge entstehen. Eine der häufigeren und bekannteren Ursachen ist der übermäßige Konsum von Alkohol. Dieser führt zu einer akuten Entzündung der Bauchspeicheldrüse. Bei einem langjährigen Verlauf kann dadurch das Gewebe der Bauchspeicheldrüse geschädigt werden und untergehen. Bei einigen Patienten äußert sich dies durch eine vermehrte Fettanlagerung im Bereich der Bauchspeicheldrüse.
Eine andere mögliche Ursache für eine verfette Bauchspeicheldrüse ist die Nachfolgeerscheinung aufgrund einer Entzündung anderer Genese, also eine Entzündung, die durch eine andere Ursache als den übermäßigen Alkoholkonsum hervorgerufen wurde. Dabei kann es sich um eine Entzündung handeln, die durch ein Gallenproblem mit Rückstau der Galle in die Bauchspeicheldrüse verursacht wird. Alternativ können bestimmte Medikamente, ein Diabetes Mellitus oder ein Gelbfärbung (Ikterus) durch die Leber zu einer Entzündung der Bauchspeicheldrüse führen, die nach Ausheilung der Erkrankung vermehrt Fett ansetzt.
Steine in der Bauchspeicheldrüse
Ein Stein in der Bauchspeicheldrüse ist in der Regel eher selten, dafür aber umso gefährlicher. Dabei handelt es sich um einen Gallenstein, der durch die gemeinsame Mündung der Gallengänge und des Bauchspeicheldrüsenabflusses in die Bauchspeicheldrüse wandern kann. Dadurch kann das Sekret der Bauchspeicheldrüse nicht in den Darm fließen. Stattdessen staut es sich an und beginnt stattdessen das eigene Drüsengewebe zu verdauen. Daher handelt es sich um ein akutes sehr gefährliches Krankheitsbild, dass sich in einer akuten Bauchspeicheldrüsenentzündung äußert und schnellstmöglich behandelt werden sollte.
Weiterführende Informationen finden Sie unter: Komplikationen einer Gallenblasenentzündung
Verkalkungen in der Bauchspeicheldrüse
Verkalkungen in der Bauchspeicheldrüse treten häufig im Rahmen einer chronischen Entzündung auf. Dabei kommt es zu längerfristigen Veränderungen des Drüsengewebes. Hierzu zählen Ablagerungen des Verdauungssekrets, das von der Bauchspeicheldrüse produziert und ausgeschüttet wird. Kann dies nicht richtig in den Darm fließen, verbleiben Reste in den Gängen, die sich über einen längeren Zeitraum ansammeln können. Die dadurch entstehenden Verkalkungen können vom Arzt bei einer Ultraschalluntersuchung abhängig von der Ausprägung gesehen werden.
Bauchspeicheldrüsenkrebs
Unter einem Bauchspeicheldrüsenkrebs versteht man eine bösartige Neubildung der Bauchspeicheldrüse.
Ursachen können u.a. chronischer Alkoholkonsum und immer wieder kehrenden Bauchspeicheldrüsenentzündungen sein.
In aller Regel wird ein Bauchspeicheldrüsenkrebs erst sehr spät diagnostiziert, da er spät bei dem Patienten Symptome verursacht. In aller Regel haben die Patienten keine Schmerzen sondern klagen über eine Dunkelfärbung des Urins und ein Hellerwerden des Stuhls.
In manchen Fällen kann es zu einer Gelbfärbung der Haut und der Bindehäute kommen.
Da die Bauchspeicheldrüse auch für die Insulinbildung verantwortlich ist, kann es vorkommen, dass das Organ bei einer Krebserkrankung nicht mehr ausreichend Insulin bilden kann.
Dies führt zu einem Zuckeranstieg im Blut, der oftmals routinemäßig diagnostiziert wird.
Bei Verdacht auf eine bösartige Neubildung (Tumor) der Bauchspeicheldrüse wird zunächst eine Ultraschalluntersuchung durchgeführt. Dabei kann man aber nicht immer sehen, ob eine bösartige Neubildung vorhanden ist.
Ein CT oder MRT des Bauchraums der Bauchspeicheldrüse kann sicherer Auskunft darüber geben, ob eine solche Erkrankung vorliegt.
Ganz sicher kann man nur durch eine Punktion, die oftmals CT gesteuert ist wissen, ob es sich um eine bösartige Neubildung im Bereich der Bauchspeicheldrüse handelt. Bei V.a. einen Bauchspeicheldrüsenkrebs werden häufig keine Punktionen durchgeführt, da eine Metastasierung durch die Punktion ausgelöst werden kann.
Die Behandlungsmöglichkeiten eines Bauchspeicheldrüsenkrebses sind eher begrenzt. Mit Chemotherapie kann versucht werden das Fortschreiten der Erkrankung aufzuhalten, oftmals kommt auch eine sogenannte Whipple OP zum Einsatz, bei der Teile der Bauchspeicheldrüse entfernt werden.
Überlebenschance:
Die Prognose der Heilung und des Überlebens richtet sich nach der Diagnosestellung eines Bauchspeicheldrüsenkrebs vor allem nach den Stadien.
So ist ein sogenanntes Staging notwendig, das überprüfen soll, wie weit der Tumor sich im Körper des Betroffenen bereits ausgebreitet hat.
Wichtig ist vor allem, ob der Tumor das Gewebe der Bauchspeicheldüse überschritten hat und umliegendes Gewebe befallen hat.
Auch sehr wichtig ist herauszufinden, ob es bereits Fernmetastasen in anderen Organen gibt und ob die Lymphknoten des Körpers bereits befallen sind.
Je nachdem, wie dieses Staging ausfällt, kann von einer längeren oder kürzeren statistischen Überlebenszeit ausgegangen werden.
Prognosen und Überlebenschancen werden in der Onkologie mit der sogenannten 5 Jahres-Überlebensrate beschrieben.
Sie wird in Prozent angegeben und gibt an, wie viele der durchschnittlich betroffenen Patienten nach einer Zeit von 5 Jahren noch am Leben sind.
Sie sagt nichts über die Lebensqualität oder eventuelle Komplikationen aus sondern lediglich, ob jemand noch lebt.
Hat sich der Bauchspeicheldrüsenkrebs über die Organgrenzen hinausbewegt und umliegende Organe infiltriert sowie hat er auch das Lymphgefäßsystem befallen und kommt es bereits schon zu Verengungen der Gallengängen, wird sich in der Regel gegen eine kurative, d.h. heilende Operation entschieden und lediglich ein palliatives Konzept angewandt.
Unter einem palliativen Behandlungskonzept versteht man kein heilenden Ansatz sondern ein schmerzlindernden Ansatz. Die Krankheit ist in diesem Fall nicht mehr aufzuhalten und führt unweigerlich zum Tod. Wird solch ein Behandlungskonzept gewählt, beträgt die 5 Jahres Überlebensrate 0%, d.h. nach 5 Jahren ist kein Patient mehr am Leben.
Wird sich für ein kuratives Konzept entschieden, d.h. werden Maßnahmen, wie Operation oder Chemotherapie ergriffen, steigen die Chancen des Überlebens an. Man spricht in diesem Fall von einer etwa 40%igen 5 Jahresüberlebensrate. Nach 5 Jahren also sind noch 40% der intensiv behandelten Patienten am Leben, in welcher Verfassung sie sind, wird nicht beschrieben.
Auch nicht, wie viele Patienten nach 6-10 Jahren noch leben.
Die Tatsache, dass über die Hälfte der behandelten Patienten nach 5 Jahren verstorben sind zeigt deutlich, wie schwer diese Erkrankung ist. Auch gibt es eine gemittelte 5 Jahresüberlebensrate, die alle Überlebensraten einer Erkrankung als Durchschnitt angibt. Da es einige Behandlungsmethoden gibt, die auch individuell angewandt werden, ist die gemittelte Prognose also nicht all zu aussagekräftig.
Die durchschnittliche 5 Jahresüberlebensrate bei einem Bauchspeicheldrüsenkrebs beträgt 10-15%. D.h nur 10-15% der Patienten im Durchschnitt überleben die Krankheit 5 Jahre lang.
Anzeichen:
Die Anzeichen eines Bauchspeicheldrüsenkrebs sind schwer zu erkennen, auch deshalb, weil die ersten Symptome sehr spät zu Tage treten.
Wird ein Bauchspeicheldrüsenkrebs früh erkannt, handelt es sich meistens um Routineuntersuchungen, deren Nebenbefund auffällige Werte z.B. im Blutbild oder auch im Ultraschallbild ergeben.
Die ersten Symptome, weshalb in der Regel ein Arzt aufgesucht wird, können Rückenschmerzen sein, die entweder gürtelförmig auf Höhe der Bauchspeicheldrüse vorhanden sind oder auch Bauchschmerzen, die in den Rücken hineinziehen.
Da es sich hierbei um völlig unspezifische Symptome handelt wird der erste Verdacht vermutlich nie ein Bauchspeicheldrüsenkrebs sein, weshalb auch hier wertvolle Zeit verstreichen kann.
Meistens kommen die Patienten jedoch mit einem unklaren sogenannten Ikterus, eine Gelbfärbung der Haut und der Bindehäute zum Arzt.
Ein Ikterus ist völlig schmerzfrei und zeigt nur an, dass es entweder mit dem Blutfarbstoff Bilirubin ein Problem gibt, wenn z.B. die Leber geschädigt ist, oder wenn es sich um ein Gallenabflussproblem im Bereich der Gallengänge oder der Bauchspeicheldrüse handelt.
Im Falle eines Ikterus muss neben der Leber auch unbedingt die Bauchspeicheldrüse genauer unter die Lupe genommen werden.
Manchmal kommt es vor, dass Patienten durch einen plötzlich stark erhöhten Blutzucker auffallen. In aller Regel handelt es sich bei diesen Patienten um einen Diabetes Mellitus und wird entsprechend mit Insulin behandelt. In diesem Fall sollte aber auf jeden Fall die Bauchspeicheldrüse untersucht werden.
Der Hintergrund ist der, dass die Bauchspeicheldrüse den lebensnotwendigen Stoff Insulin produziert.
Ist die Arbeit der Bauchspeicheldrüse durch einen Tumor beeinträchtigt, kann es vorkommen, dass zu wenig Insulin gebildet und in das Blut abgegeben wird, was dann zu einem erhöhten Blutzuckerspiegel führen kann.
Da es nur eine handvoll richtiger Symptome gibt, die auch nicht bauchspeicheldrüsenspezifisch sind, sollten bei Vorhandensein dieser Beschwerden diesen genau nachgegangen werden, um diese lebensbedrohliche Erkrankung nicht zu übersehen.
Auch ein wichtiges und richtungsweisendes erstes Symptom einer Bauchspeicheldrüsenerkrankung ist eine Stuhlveränderung sowie ein auffälliger Urin.
So zeigen ein Großteil der Betroffenen, deren Bauchspeicheldrüsengang durch eine Entzündung oder durch den entsprechenden Tumor verlegt ist ein Hellerwerden des Stuhls. Gleichzeit kommt es auch zu einem Dunklerwerden des Urins.
Grund ist der, dass die Stoffe, die von der Bauchspeicheldrüse für die Verdauung abgegeben werden, um den Stuhlgang dunkel zu färben, nicht mehr in den Verdauungstrakt gelangen sondern durch den Urin ausgeschieden werden. Deshalb geschieht die Färbung nicht im Stuhl sondern im Urin.
Patienten, die derartige Beschwerden aufweisen, sollten unbedingt genauer untersucht werden. Zwar steckt nicht immer eine bösartige Krankheitsgeschichte dahinter, jedoch ist der Verdacht auf eine Störung der Gallengänge oder Bauchspeicheldrüse sehr hoch.
Behandlung:
Wird sich für eine Behandlung entschieden, kommt es darauf an, ob es sich um eine kurative Behandlung (also ein heilender Handlungsansatz) oder ein palliativer Behandlungsansatz (leidlindernde Behandlung) handelt.
Palliative Behandlung:
Bei der palliativen Behandlung kommen Maßnahmen zum Einsatz, die den Patienten nicht unnötig schwächen aber zeitgleich lindernd auf ihn einwirken sollen.
Meistens ist es bei Patienten, die palliativ behandelt werden so, dass der Tumor bereits weite Teile der Bauchspeicheldrüse befallen hat und auch der Abfluss der Gallensäuren gestört ist, was zu starken Beschwerden und zur Gelbfärbung der Haut führt.
Hier wird meistens mittels einem endoskopischen Eingriff ein kleines Röhrchen in den Bauchspeicheldrüsengang gelegt um zu gewährleisten, dass die Gallengänge ab sofort abfließen können und wieder aktiv an der Verdauung teilnehmen können.
Bei fortschreitendem Bauchspeicheldrüsenkrebs ist es meistens so, dass der zunächst komplette schmerzfreie Tumorbefall zunehmend schmerzhafter wird, je weiter er voranschreitet. Ein wichtiges palliatives Behandlungskonzept unabhängig von der entsprechenden Tumorart ist aus diesem Grund die Schmerzfreiheit zu gewährleisten.
Meistens werden hochpotente Schmerzmittel gewählt, die sehr schnell hochdosiert werden, um eine entsprechende Schmerzfreiheit zu gewährleisten.
Kurative Behandlung:
Wird ein kurativer also heilender Behandlungsansatz gewählt, so kommen meistens operative Maßnahmen oder kombinierte operative und chemotherapeutische Maßnahmen zum Einsatz.
Je nach Ausbreitung des Tumors kann es notwendig werden vor einer Operation eine Chemotherapie zu beginnen. Dies wird meistens dann durchgeführt, wenn der Tumor sehr groß ist und eine chemotherapeutische Verkleinerung einen schonenderen Eingriff möglich machen würde.
Auch kann es notwendig werden, dass nach einem operativen Eingriff eine Chemotherapie durchgeführt wird, um noch vorhandene Tumorzellen nachträglich abzutöten.
Eine ausschließliche operative Behandlung wird eher selten durchgeführt.
Beim operativen Eingriff versucht man die befallene Bauchspeicheldrüse so gewebsschonend, wie möglich zu operieren.
Es wird versucht Teile der nicht befallenen Bauchspeicheldüse stehen zu lassen, damit die entsprechenden Funktionen weiter aufrechterhalten werden können.
Fast immer wird aber die Gallenblase und Teile des Magens sowie der Zwölffingerdarm entfernt und übriggebliebene Enden wieder zusammengefügt. Dieser auch als Whipple OP bekannte Eingriff ist heute eine standardisierte Behandlungsmethode des Bauchspeicheldrüsenkrebs.
Es gibt noch eine modifizierte Operation, bei der größere Teile des Magens stehen gelassen werden und deren Ergebnis gleich der Whipple OP ist.
Alter:
In aller Regel sind Patienten, die an einem Bauchspeichelkrebs erkranken älter. Da schwerer Alkoholismus mit immer wiederkehrenden Bauchspeicheldrüsenentzündungen als Risikofaktoren gelten kann es aber auch vorkommen, dass Patienten jüngeren Alters von einem Bauchspeicheldrüsenkrebs befallen sind.
In Deutschland erkranken 10 Menschen pro 100.000 Einwohner im Jahr neu an einem Bauchspeicheldrüsenkrebs. Die Hauptaltersgruppe ist zwischen 60 und 80 Jahren.
Diagnose:
Die Diagnose eines Bauchspeicheldrüsenkrebs zu stellen ist nicht so einfach.
Wichtig ist zunächst einmal den Verdacht zu erheben, den es dann zu erhärten gilt. Bei einem Verdacht auf ein bösartiges Geschehen im Bereich der Bauchspeicheldrüse werden neben Blutuntersuchungen auch bildgebende Verfahren angewandt.
Im Blut werden vor allem die Enzyme bestimmt, die durch die Bauchspeicheldrüse produziert werden. Ein stark erhöhter Anstieg weist auf eine generelle Erkrankung in der Bauchspeicheldrüse hin. Dabei kann es sich aber auch um eine Entzündung dieser Drüse handeln.
Aus diesem Grund ist es wichtig auch eine Bildgebung durchzuführen. Meistens wird ein Ultraschall des Bauches als erstes durchgeführt, bei dem die Bauchspeicheldrüse versucht wird darzustellen.
Große Tumoren, die sich im Bereich der Drüse befinden, können manchmal auch hierbei bereits gesehen werden.
Selbst wenn eine Raumforderung im Ultraschall gesehen wird, schließt sich meistens eine Computertomographie des Bauchs an. Hier kann, meistens auch mit Kontrastmittel, das suspekte Areal genauer untersucht werden.
Erfahrene Radiologen können oftmals schon durch die CT-Aufnahme vermuten, ob es sich eher um eine gutartige Erkrankung, wie eine besonders stark ausgeprägte Entzündung, oder eine bösartige Erkrankung handeln könnte.
Eine weitere wichtige bildgebende diagnostische Maßnahme ist die ERCP. Hierbei wird eine Magenspiegelung durchgeführt und auf Höhe des Zwölffingerdarms ein kleiner Katheter in die Gallengänge und den Bauchspeicheldrüsengang vorgeschoben.
Über diesen Katheter wird ein Kontrastmittel gespritzt, das dann mittels Röntgenstrahlung abgelichtet wird.
Es zeigt sich die Bauchspeicheldrüse mit genauer Gangdarstellung. Hierbei kann gesehen werden, ob der Gang an irgendeiner Stelle zusammengedrückt wird und wenn ja durch was.
Auch nach dieser auch als endoskopische retrograde Cholangiopankreatikographie ist nicht sicher zu klären, ob es sich um einen bösartigen Tumor handelt, der den Gallengang zusammendrückt.
Je stärker sich der Verdacht auf einen Bauchspeicheldrüsentumor erhärtet, muss die Überlegung einer Probenentnahme gestellt werden, die dann endgültig Aufschluss über die histologische Entstehung des Tumors gibt.
Die Probengwinnung kann durch die beschriebene ERCP durchgeführt werden, wenn der Tumor bereits weit an den Bauchspeicheldrüsengang hereinreicht oder aber auch von außen durch Nadelpunktion.
Da die Bauchspeicheldrüse ein relativ kleines Organ ist, das von wichtigen Strukturen umgeben ist, ist es besonders wichtig keines der umliegenden Gewebe wie Nerven oder Gefäße zu verletzen.
Aus diesem Grund wird die Punktion meistens durch CT gesteuert. Der in einem CT Gerät liegende Patient bekommt von außen gesteuert eine Nadel in den Bereich der Bauchspeicheldrüse gelegt, nachdem der Radiologe mittels CT genau die Lage der Bauchspeicheldrüse geortet hat.
Der Eingriff dauert nur wenige Minuten, die Probe ist minimal, gibt aber den entscheidenden Hinweis auf die Entstehung des Tumors und die notwendigen nächsten therapeutischen Schritte.
Die Probe wird als nächstes ins mikrobiologische Labor geschickt, wo die Zellen mit einem speziellen Färbeverfahren behandelt werden. Danach werden die Proben durch einen Pathologen begutachtet und eine entsprechende Diagnose gestellt.
Sogenannte falsch positive Ergebnisse, also dass eine Krebserkrankung gesehen wird, in Wirklichkeit aber eine gutartige Neubildung vorliegt, gibt es nur wenn es sich um eine Probenverwechslung handelt.
Eine falsch negative Befundung, also dass der Pathologe kein bösartiges Tumorgewebe sieht, obwohl es ein Krebsbefall ist, kann es dagegen häufiger geben.
Meistens liegt es daran, dass die Biopsie, die zwar genau und CT gesteuert durchgeführt wurde, und Teile der Bauchspeicheldrüse erwischt hat genau neben den bösartigen Zellen eingedrungen ist und somit auch nur gutartige Zellen erwischt hat. Der Pathologe sieht sodann auch nur gutartige Zellen unter seinem Mikroskop. Sollte der mikroskopische Befund dem Bild im CT widersprechen (typisches CT Bild aber unauffälliger mikroskopische Befund) sollte überlegt werden die Biopsie zu wiederholen.
Lesen Sie hier mehr zu den Themen Bauchspeicheldrüsenkrebs und Biopsie
Bauchspeicheldrüsenentfernung
Als einer der letzten Behandlungsmöglichkeiten von bösartigen Neubildungen der Bauchspeicheldrüse kann eine totale Bauchspeicheldrüsenentfernung durchgeführt werden.
Da die Bauchspeicheldrüse auch an viele Organe gebunden ist, ist es notwendig, dass die Organe in richtiger Weise neu angebunden werden.
Der Magen wird in der Regel verkleinert und mit dem Dünndarm verbunden. Der Zwölffingerdarm und die Gallenblase werden meistens bei einer totalen Bauchspeicheldrüsenentfernung komplett mit entfernt.
Sind noch Teile der Bauchspeicheldrüse vorhanden, müssen das Gallengangssystem mit sogenannten ausgeschalteten Dünndarmschlingen verbunden werden.
Die totale Bauchspeicheldrüsenentfernung ist mit vielen Risiken verbunden, eine intensive Nachbehandlung des Patienten ist notwendig, Pankreasenzyme müssen dem Patienten in regelmäßigen Abständen zugeführt werden.
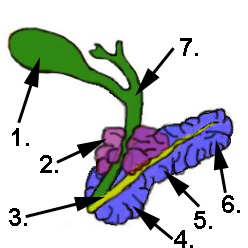
Darstellung Pankreas und Gallenblase
- Gallenblase (grün)
- Bauchspeicheldrüsen- krebs (lila)
- Bauchspeichel- drüsengang (gelb)
- Pankreaskopf (blau)
- Pankreaskörper (Copus pancreaticus) (blau)
- Pankreasschwanz (blau)
- Gallengang (Ductus cysticus) (grün)
Erkrankungen der Bauchspeicheldrüse durch Alkohol
Einer der häufigsten Erkrankungen der Bauchspeicheldrüse entsteht durch Alkohol.
Die sogenannte Bauchspeicheldrüsenentzündung, die auch als Pankreatitis bezeichnet wird, ist eine häufige und nicht ungefährliche Begleiterkrankung bei schwerem Alkoholismus. Da der Alkohol die Zellen der Bauchspeicheldrüse angreift, ist sowohl der chronische übermäßige Alkoholkonsum als auch der akute Alkoholkonsum, der übermäßig stattfindet ein großes Risiko für eine Bauchspeicheldrüsenentzündung.
Charakteristische Beschwerden einer Bauchspeicheldrüsenentzündung ist ein gürtelförmiger, etwas oberhalb des Bauchnabels beginnende Schmerz. Der Schmerzcharakter wird als drückend und äußerst unangenehm beschrieben. In aller Regel führt die Krankenbefragung nach Alkoholkonsum zur Verdachtsdiagnose einer Bauchspeicheldrüsenentzündung.
Bei der körperlichen Untersuchung fällt auf, dass der Bauch druckschmerzhaft ist und sich der Patient in einem schlechtem Allgemeinzustand befindet. Als bildgebendes Verfahren steht ein Ultraschall des Bauches sowie auch in Zweifelsfällen ein CT des Bauches zur Verfügung. Bei einer Bauchspeicheldrüsenentzündung findet sich oftmals eine aufgetriebene Bauchspeicheldrüse, oftmals mit entzündlicher Flüssigkeit. Auch das Labor des Patienten ist auffallend und zeigt in der Regel hohe Entzündungswerte sowie Lipase-Erhöhung an.
Zur Behandlung ist eine konsequente Alkoholabstinenz von sehr großer Bedeutung, daneben stehen einige Antibiotika zur Verfügung, die dem Patienten gegeben werden können.
Bauchspeicheldrüse und Ernährung

Die Bauchspeicheldrüse ist ein exokrines, das heißt Enzym herstellendes Organ. Ihm kommt eine besondere Bedeutung bei der Nahrungsverwertung zu.
Die sogenannten Beta Zellen, mit denen die Bauchspeicheldrüse durchzogen ist, stellen das lebensnotwendige Insulin her. Sobald dem Körper Zucker zugeführt wird, schütten diese Zellen Insulin aus, dieses transportiert dann den überschüssigen Zucker aus dem Blut in die Zellen und sorgt somit dafür, dass der Körper an keiner Überzuckerung leidet. Außerdem stellt die Bauchspeicheldrüse noch die sogenannte Lipase her, die für die Fettspaltung notwendig ist.
Bei zahlreichen Erkrankungen der Bauchspeicheldrüse können entsprechende Ernährungsänderungen positiv auf die Erkrankung der Bauchspeicheldrüse einwirken. Bei einer akuten Pankreatitis (akute Bauchspeicheldrüsenentzündung) sollte mindestens für 24 Stunden eine konsequente Nahrungskarenz eingehalten werden. Danach kann der stufenweise Nahrungsaufbau wieder beginnen. Die aufgenommene Nahrung sollte aber ausschließlich äußerst fettarm oder fettlos sein. Stück für Stück können dann fetthaltigere Dinge gegessen werden. Prinzipiell sollte nach einer Bauchspeicheldrüsenentzündung aber fettarm gelebt werden. Statt Butter sollte Margarine gegessen werden, statt Fleisch eher fettarmer Fisch, außerdem sollte auf frittierte Lebensmittel verzichtet werden.
Bauchspeicheldrüsenerkrankung und Durchfall
Es gibt einige Erkrankungen der Bauchspeicheldrüse, die auch mit Durchfällen einhergehen können. Ist eine infektiöse Ursache (Magen-Darm-Infekt) als Ursache ausgeschlossen worden, sollte die Bauchspeicheldrüse genauer unter die Lupe genommen werden. Es könnte sein, dass es sich als Ursache bei den Durchfällen um eine sogenannte exokrine Pankreasinsuffizienz handelt. Dabei ist die Bauchspeicheldrüse nicht in der Lage verschiedene Verdauungsenzyme in ausreichendem Maß zu bilden. Der Darm reagiert darauf nach Essensaufnahme mit Blähungen und Durchfällen, manchmal haben die Betroffenen auch Bauchschmerzen und klagen über sogenannte Fettstühle.
Zur Diagnostik werden die entsprechenden Enzyme, die für eine exokrine Pankreasinsuffizienz verantwortlich sind, quantitativ durch einen Gastroenterologen bestimmt. Zur Behandlung dieser Erkrankung können entweder Ernährungsumstellungen sowie aber auch die Einnahme der unzureichend gebildeten Enzyme angewendet werden.
Weitere Informationen zum Thema Bauchspeicheldrüse
Weitere Informationen zum Thema Bauchspeicheldrüse finden Sie unter:
- Bauchspeicheldrüse Funktion
- Hormone der Bauchspeicheldrüse
- Erkrankungen der Bauchspeicheldrüse
- Bauchspeicheldrüse Schmerzen
Folgende Themen könnten für Sie von Interesse sein:
- Bauchspeicheldrüsenentzündung
- Bauchspeicheldrüse Symptome
- Bauchspeicheldrüsenkrebs
- Bauchspeicheldrüsenkrebs Anzeichen
- Innere Organe
Eine Übersicht aller Themen der Anatomie finden Sie unter Anatomie A-Z.

