Nerven sind ein Teil des Nervensystems. Sie dienen der Aufnahme, Verarbeitung und Weiterleitung von Informationen. Die Nervenzelle besteht aus einem Zellkörper und Fortsätzen. Es werden bei den Nerven zwei Arten von Fortsätzen unterschieden, den Dendriten und den Axonen.
Nerven
Synonym
Nervenzellen, Neurone, lat.: Nervus, -i
Definition
Neurone sind Nervenzellen und somit ein Teil des Nervensystems. Sie dienen der
- Aufnahme,
- Verarbeitung und
- Weiterleitung von Informationen.
Aufbau
Eine Nervenzelle besteht aus einem Zellkörper (Perikaryon oder Soma) und Fortsätzen.
Es werden zwei Arten von Fortsätzen unterschieden:
- Dendriten und
- Axone.
Lesen Sie hier mehr zu dem Thema Dendrit
In der Regel hat eine Nervenzelle mehrere Dendriten. Sie zweigen vom Zellkörper wie Äste eines Baumes ab und diesen der Aufnahme von Reizen. Axone hingegen dienen der Weiterleitung von Informationen über zum Teil sehr weite Strecken von über einem Meter. In der Regel hat ein Neuron nur ein Axon. An den Axonendigungen gibt es zahlreiche Synapsen, die der Signalübertragung von einer auf die nächste Nervenzelle oder von der Nervenzelle auf das Empfängerorgan dienen.
Man unterscheidet Neurone nach ihrer Anzahl von Fortsätzen:
- pseudounipolar,
- bipolar und
- multipolar.
Multipolare Neurone haben viele Dendriten und ein Axon, während bipolare Neurone einen Dendriten und ein Axon besitzen. Pseudounipolare Axone haben scheinbar nur einen Fortsatz, der jedoch dendritische und axonale Anteil hat.
Ferner unterscheidet man grob:
- sensorische von
- motorischen Neuronen.
Sensorische Neurone leiten afferente Informationen.
Afferent bedeutet, dass sie Informationen in der Körperperipherie empfangen und in Richtung Zentrales Nervensystem leiten.
So beispielsweise Sinnesempfindungen wie:
- Berührung oder
- Schmerz.
Efferente Neurone hingegen – wie es die motorischen Neurone oder Motoneurone sind – leiten Informationen, die zentral generiert wurden nach peripher und lösen so beispielsweise eine Muskelkontraktion aus.
Man unterscheidet:
- myelinisierte (markhaltige) von
- nicht-myelinisierten (marklosen) Neuronen.
Myelin dient der Isolierung einer Nervenzelle und ermöglicht eine wesentlich schnellere Erregungsleitung. So leiten myelinisierte Neurone mit einer Geschwindigkeit von etwa 100 m/s während nicht-myelinisiere Nervenzellen nur mit etwa 1 m/s leiten.
Abbildung einer Nervenzelle
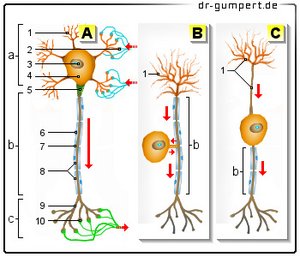
Nervenzelle -
Neuron
- Dendriten
- Synapse
(axodendritisch) - Zellkern -
Nucleolus - Zellkörper -
Nucleus - Axonhügel
- Myelinscheide
- Ranvier- Schnürrling
- Schwansche Zellen
- Axonterminale
- Synapse
(axoaxonal)
A - Multipolares Neuron
B - Pseudounipolares Neuron
C - Bipolares Neuron
a - Soma
b - Axon
c - Synapsen
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Physiologie
Informationen werden in den Nerven in Form von
- chemischer und
- elektrischer Aktivität codiert.
Eine Weiterleitung von Informationen geschieht über Aktionspotentiale. Grundlage hierfür sind Ionenströme.
An der Nervenzelle sind – in einem vereinfachten Schema – die wichtigsten Ionen:
Die Kaliumkonzentration ist in der Zelle (intrazellulär) hoch und außerhalb der Zelle (extrazellulär) niedrig, die Natriumkonzentration hingegen ist intrazellulär niedrig und extrazellulär hoch.
Diese Ionenkonzentration wird in erster Linie durch eine Ionenpumpe, die Natrium-Kalium-ATPase erreicht, die Kaliumionen in die Zelle und Natriumionen aus der Zelle heraus transportiert.
Wäre die Zellmembran nun durchlässig für Natrium und Kalium würden die Ionen jeweils vom Ort der hohen zum Ort der niedrigen Konzentration strömen. Kalium würde also nach extrazellulär fließen, Natrium hingegen nach intrazellulär. Die Membran ist jedoch nicht ohne Weiteres durchlässig für Ionen, sondern die Durchlässigkeit ist durch spezifische Kanäle geregelt.
So gibt es unter anderem Kanäle für Kaliumionen und Kanäle für Natriumionen.
Der Ionenstrom hängt also davon ab, welche Kanäle geöffnet und welche verschlossen sind. In den Nervenzellen herrscht in Ruhe – wenn sie also nicht erregt sind – ein Ruhemembranpotential mit deutlich negativen Werten:
- etwa -70 mV.
Dieses Ruhepotential wird in erster Linie über den konstanten Ausstrom von Kalium-Ionen aus dem Zellinneren nach Außen generiert. Dieser Ausstrom ist möglich, da bestimmte Kaliumkanäle in Ruhe geöffnet sind. Wird die Nervenzelle stimuliert, so öffnen sich vor allem Natrium-Kanäle. Durch diese findet ein Einstrom positiv geladener Natrium-Ionen statt, wodurch das Membranpotential positiver wird.
Wird eine bestimmt Schwelle erreicht, entsteht ein Aktionspotential an dessen Spitze das Membranpotential positive Werte annimmt:
- etwa +30 mV.
Durch den erneuten Verschluss der Natriumkanäle und die Wieder-Öffnung von Kaliumkanälen, durch die wiederum Kalium-Ionen aus der Zelle austreten, erreicht das Membranpotential nach dem Aktionspotential rasch wieder seinen negativen Ruhewert.
Erregungsleitung
Damit sich die Information entlang der Nervenzelle ausbreiten und über weite Distanzen fortgeleitet werden kann, müssen immer wieder Aktionspotentiale entlang des Nerven generiert werden.
Hierbei werden zwei Formen der Erregungsleitung unterschieden:
- saltatorische und
- kontinuierliche Erregungsleitung.
Bei der saltatorischen Leitung sind in regelmäßigen Abschnitten Teile des Nerven derart gut isoliert, dass die Erregung hier „hinüberspringen“ kann von einem zum nächsten nicht-isolierten Bereich. Diese vollständig isolierten Bereiche werden als Internodien bezeichnet. Die kurzen nicht-isolierten Bereich dazwischen werden Ranvier-Schnürringe genannt und enthalten eine hohe Anzahl an Ionenkanälen, sodass hier jeweils ein neues Aktionspotential generiert wird, dass dann wieder bis zum nächsten Schnürring springen kann.
So müssen viel weniger Aktionspotentiale ausgelöst werden, als bei der kontinuierlichen Erregungsleitung, bei der entlang des gesamten Nerven immer wieder an nahe nebeneinanderliegenden Abschnitten Potentiale ausgelöst werden müssen.
Deshalb ist die saltatorische Erregungsleitung mit etwa 100 m/s wesentlich schneller als die kontinuierliche mit etwa 1 m/s. Sie findet nur an isolierten Neuronen statt, die Isolierung wird durch Myelin gesichert, das sich um die Nervenzelle wickelt. Eine krankhafte Demyelinisierung wie sie beispielsweise bei der Multiplen Sklerose (MS) stattfindet, führt zu einer deutlichen Verlangsamung der Nervenleitung mit teilweisen Ausfällen von Nervenfunktionen. Bei der MS sind dies beispielsweise:
- Sehstörungen,
- Gefühlsstörungen und
- Muskellähmungen.
Synapsen
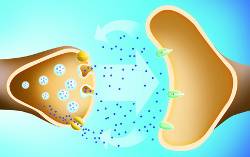
Damit eine Information auch von einer auf eine nächste Zelle übermittelt werden kann sind sogenannte Synapsen notwendig.
Sie imponieren als kolbenförmige Auftreibung an der Nervenendigung.
Jede Nervenzellen hat nicht nur eine, sondern viele Synapsen und somit zumeist auch viele Verbindungen zu anderen Zellen. Zwischen der Synpase des ersten Neurons (Präsynpase, prä – vor) und des zweiten Neuron (Postsynapse, post – nach) liegt der synaptische Spalt.
Läuft die durch Aktionspotentialentstehung fortgeleitete Erregung an der Präsynapse ein, so werden durch die Ladungsänderung an der Membram Calcium-Ionenkanäle geöffnet, sodass positiv geladenes Calcium in die Präsynpase einströmt und das Membranpotential positiver wird.
Durch komplexe molekulare Vorgänge sorgt der Calciumeinstrom dafür, dass bereits vorgefertigte Vesikel aus dem Zellinneren in Richtung Membran gelangen, dort mit der Membran fusionieren und ihren Inhalt in den synaptischen Spalt freigeben. Diese Vesikel enthalten Neurotransmitter, wie beispielsweise Acetylcholin.
Diese gelangen durch den synaptischen Spalt an die Membran der Postsynapsen, an der sie an für sie spezifische Rezeptoren binden. Durch diese Bindung können verschiedene Signalwege ausgelöst werden.
- Zum Einen können wiederum Ionen-Kanäle geöffnet werden, die für einen Ein- oder Ausstrom von Ionen sorgen. Hierdurch wird die Membran der Zielzelle entweder negativer geladen (Hyperpolarisierung) und damit weniger erregbar oder aber sie wird positiver geladen (Depolarisation) und damit erregbarer, sodass bei Erreichen eines Schwellenwertes ein Aktionspotential ausgelöst wird, das nun erneut entlang der Nervenzelle weitergeleitet wird.
- Zum Anderen können auch ohne Ionenkanäle Informationen weitergeleitet werden, nämlich in Form von kleinen Molekülen, die als Boten dienen (second messenger).
Lesen Sie mehr zum Thema: synaptischer Spalt
Zentrale und periphere Nerven
Man unterscheidet ein zentrales Nervensystem (ZNS) von einem peripheren Nervensystem (PNS) und somit auch zentrale von peripheren Nervenzellen.
Zu den Nervenzellen des ZNS zählen beispielsweise die Motoneurone, die sowohl im Gehirn, als auch im Rückenmark vorkommen. Zahlenmäßig machen die Neurone allerdings nur einen kleinen Anteil des ZNS aus, den weitaus größeren Anteil haben die sogenannten Gliazellen oder Stützzellen.
Im PNS unterscheidet man zwei Hauptarten von Nerven. Zum Einen:
- die Hirnnerven.
Die Hirnnerven gehören – auch wenn ihr Name Anderes suggeriert – bis auf Ausnahme des 1. und 2. Hirnnervs nicht zum ZNS, sondern lediglich im Bereich des ZNS in sogenannten Hirnnervenkernen entspringen.
Man unterscheidet 12 Hirnnerven, die wesentliche Körperfunktionen steuern, insbesondere solche Im Kopf- und Halsbereich. Hierzu zählen – neben anderen -
- der Nervus facialis (Hirnnerv VII), der unter anderem die mimische Gesichtsmuskulatur innerviert,
- der Nervus vestibulocochlearis (Hirnnerv VIII), der essentielle Funktionen des Hör- und Gleichgewichtsorgans steuert und
- der Nervus oculomotorius (III), der einen Großteil der Augenmuskeln innerviert und somit Augenbewegungen ermöglicht.
Die zweite große Gruppe der Nerven des PNS bilden die Spinalnerven. Sie entspringen am Rückenmark und werden gebildet aus
- afferenten und
- efferenten Nervenfasern.
Wobei die efferenten Fasern über die Vorderwurzel in den Körper hineinlaufen und im ZNS generierte Signale in die Körperperipherie leiten, während die afferenten Fasern mit Informationen aus dem Körper über die Hinterwurzel in das Rückenmark einlaufen.
Es gibt 31-32 Spinalnerven, die paarig angelegt sind und jeweils zwischen zwei Wirbelkörpern austreten. Jeder Spinalnerv gehört einem bestimmten Rückenmarkssegment an. So unterscheidet man
- 8 Hals-Spinalnerven (cervical),
- 12 Brustwand-Spinalnerven (thorakal),
- 5 Lenden-Spinalwirbel (lumbal),
- 5 Kreuzbein-Spinalnerven (sakral) und
- 1-2 Steißbein-Spinalnerven (kokzygeal).
Der eigentliche Spinalnerv ist nur etwa einen Zentimeter lang und entlässt dann Nervenfasern, die sich in Nervengeflechten (Plexus) vermischen oder aber ohne erneute Mischung die Brustwand nerval versorgen. Jedem Spinalnerv – und somit jedem Rückenmarkssegment – kann ein bestimmter Körperbezirk zugeordnet werden, den er versorgt. Dieser Bezirk wird als Dermatom bezeichnet.
Im Bereich der Brustwand sind die Dermatome regelmäßige gürtelförmige Areale. So ist der Bereich des
- Bauchnabels dem Dermatom Th (thorakal) 10 zuzuordnen (es wird also durch den 10. thorakalen Spinalnerv versorgt), während der Bereich der
- Brustwarzen Th 4 bis 5 angehört. An
- Armen und Beinen wirken die Dermatome etwas ungeordneter, dies hängt mit Prozessen in der Embryonalentwicklung zusammen.
So kommt auch eine Bildung von Nervengeflechten (Plexus) nur im in diesen Bereichen vor:
- der Arme (Plexus brachialis) und
- der Beine (Plexus lumbosacralis).
Während die Nerven zur Versorgung der Brustwand ohne vorherige Durchmischung zu ihrem Zielort ziehen.Eine Erkrankung, die sich durch den Befall bestimmter Dermatome äußert ist die Gürtelrose (Herpes Zoster). Sie entsteht durch die Reaktivierung des Varizella-Zoster-Virus. Nach einer Windpocken-Infektion im Kindesalter, die durch dieses Virus verursacht wird, verbleibt das Virus im Körper und zwar an ganz bestimmten Stellen eines oder manchmal auch mehrerer Spinalnerven, den Spinalganglien. Das Virus verbleibt dort Jahre bis Jahrzehnte ohne jedwede Symptome zu verursachen.
Solche Viren, die eine hohe Affinität zu Nervenstrukturen aufweisen, werden als neurotrope Viren bezeichnet. Zu ihnen zählen unter anderem auch
- das Herpes Simplex Virus und
- die Borrelien.
Bei einer Schwäche des Immunsystems löst das Varizella-Zoster-Virus eine zweite Infektion aus, die sich anders äußert als die erste. Typisch für die Gürtelrose ist ein schmerzhafter Hautausschlag (wobei die Schmerzen meist einige Tage vor dem Ausschlag auftreten), der auf ein bestimmtes Areal begrenzt ist. Nämlich das Dermatom des Spinalnervs, in dem das Virus sitzt. In den häufigsten Fällen sind die thorakalen Spinalnerven betroffen, sodass der Hautausschlag sich als gürtelähnliche Struktur am Rumpf befindet, was der Erkrankung ihren Namen gegeben hat. Es kann jedoch in selteneren Fällen auch zu einem Befall von Auge (Zoster ophthalmicus), Ohr (Zoster oticus) und anderen Strukturen kommen.
Weitere Informationen zum Thema Nerven
Weitere Informationen zum Thema Nerven finden Sie unter:
Folgende Themen könnten für Sie von Interesse sein:
- Ischiasnerv
- Nervus femoralis
- Nervus medianus
- Nervus radialis
- Nervus ulnaris
- Nervus vagus
- Nervus vestibularis
Eine Übersicht aller Themen der Anatomie finden Sie unter Anatomie A-Z.
