Ursachen von Unterleibsschmerzen sind häufig Erkrankungen an den Eileitern. Diese können eine Eileiterschwangerschaft, Eileiterkrebs, Ovarialvenenthrombose oder eine Adnexitis sein.
Schmerzen im Bereich der Eileiter
Die beiden Eileiter gehen rechts und links der Gebärmutter als etwa bleistiftdicke Schläuche (med. Fachbegriff: Tubus, pl. Tuben) von der Gebärmutter ab und liegen mit ihrem freien trichterförmigen Ende an den Eierstöcken an. Von dort nehmen die Eileiter das Ei auf und transportieren es zur Gebärmutter. Schmerzen im Bereich der Eileiter können vielfältige Ursachen haben. Starke Schmerzen im Unterleib können akut oder chronisch auftreten, sie können sich als Stechen, Ziehen, dumpfes, bohrendes oder verkrampftes Gefühl äußern.
Lesen Sie mehr zum Thema: Ziehen im Unterleib oder Schmerzen beim Eisprung

Bei Unterbauchschmerzen muss beispielsweise immer eine Blinddarmentzündung (Appendizitis) oder eine Eileiterschwangerschaft (Tubargravidität) ausgeschlossen werden. Eileiterschmerzen können auch auf eine Endometriose hindeuten oder eine Krebserkrankung des Eierstocks. Häufig kommt es in Verbindung mit Schmerzen am Eileiter zusätzlich zu heftigen vaginalen Blutungen, Fieber, Rückenschmerzen oder Schmerzen beim Geschlechtsakt. In den meisten Fällen sind Verdauungsprobleme oder Infektionen der Harnwege Auslöser für Unterleibsschmerzen.
Es ist häufig schwer, den genauen Ort der Schmerzen zu definieren, denn auch wenn der Schmerz in der Region der Eileiter empfunden wird, kann die Ursache für die Schmerzen in einem anderen Organ wie zum Beispiel dem Darm liegen. Häufig kommt es zu Missempfindungen und Schmerzen im Bereich der Eileiter bei der Menstruation, die zwar oft als sehr unangenehm empfunden werden, jedoch als harmlos einzustufen sind. Ein Ziehen oder Stechen im Unterbauch kann auch ein Hinweis auf den Eisprung sein. Nicht selten kommt es auch zu Bauchschmerzen beim Eisprung. Häufig werden Unterleibsschmerzen auch durch psychische Belastungen ausgelöst oder verstärkt. Bei chronischen Schmerzen im Bereich der Eileiter kann die Ursache auch eine Darmentzündung sein. Wenn die Eileiter Schmerzen nicht nachlassen, sie im Verlauf zunehmen oder sich Begleitsymptome wie Fieber, Erbrechen oder Übelkeit auftreten, sollte unverzüglich ein Arzt aufgesucht werden. Eine Notfallsituation ist ebenfalls gegeben bei Anzeichen eines akuten Abdomens (Bauch) wie Blut im Stuhl oder Urin oder Schockanzeichen (niedriger Blutdruck in Verbindung mit einem schnellen Herzschlag).
Abbildung Eileiter
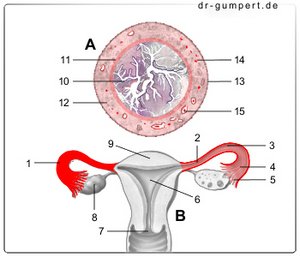
- Eileiter -
Tuba uterina - Eileiterenge -
Isthmus tubae uterinae - Weiter Teil des Eileiters -
Ampulla tubae uterinae - Falten der Eileiterschleimhaut -
Plicae tubariae - Fransentrichter des Eileiters -
Infundibulum tubae uterinae - Gebärmutterhöhle -
Cavitas uteri - Muttermund - Ostium uteri
- Eierstock - Ovarium
- Gebärmutterkuppe -
Fundus uteri - Schleimhaut -
Tunica mucosa tubae - Muskelwand
(innen Ringschicht) -
Tunica muscularis - Muskelwand
(außen Längsschicht) -
Tunica muscularis - Bauchfellüberzug -
Tunica serosa - Vene der Muskelwand
- Arterie der Muskelwand
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Eileiterschwangerschaft
Wenn es der befruchteten Eizelle (Zygote) nicht gelingt, den Eileiter zu durchwandern, nistet sie sich außerhalb der Gebärmutter und in den meisten Fällen in der Schleimhaut des Eileiters ein (Tubargravidität).
Kommt es zum Wachstum des Embryos im wenig dehnbaren Eileiter, so besteht in vielen Fällen Lebensgefahr für die Schwangere, da der Eileiter reißen (rupturieren) kann und es zu starken inneren Blutungen im Bauch kommen kann.
Die Folge können Kreislaufversagen und Schock sein. Eine Eileiterschwangerschaft kommt in etwa ein bis zwei Prozent aller Schwangerschaften vor.
Bis zum Nachweis eines Embryos in der Gebärmutter besteht immer die theoretische Möglichkeit einer Eileiterschwangerschaft. Diese verläuft für die Frau in den ersten Wochen schmerzfrei und ist auch im Ultraschall zunächst nicht feststellbar.
Mithilfe eines Schwangerschaftstest (zB. Clearblue®) kann die Schwangerschaft nachgewiesen werden. Häufig kommt es zu unregelmäßigen Blutungen und im Verlauf zu Schmerzen (meist einseitig), wobei der Bauch sehr berührungsempfindlich wird.
Kommt es zu plötzlich auftretenden, sehr starken Schmerzen im Unterleib, so kann dies auf einen möglichen Eileiterbruch (Tubarruptur) hinweisen.
Dabei ist eine sofortige Bauchspiegelung oder Notoperation mit Bauchschnitt notwendig um das embryonale Gewebe vollständig aus dem Eileiter und in manchen Fällen auch den (beschädigten) Eileiter selbst zu entfernen.
Jedoch kommt es auch häufig zu einer natürlichen Rückbildung der Schwangerschaft (Tubarabort). Dabei stirbt der Embryo im Eileiter ab und das Gewebe wird entweder absorbiert oder wird mit der nächsten Regelblutung ausgestoßen.
Der natürliche Schwangerschaftsabbruch macht sich durch Wiedereinsetzen der Menstruation und einen (zuvor positiven und nun) negativen Schwangerschaftstest bemerkbar.
Wird eine Eileiterschwangerschaft frühzeitig erkannt kann auch ein operativer Eingriff geplant durchgeführt werden, wobei versucht wird, den Eileiter als solchen funktionell zu erhalten.
Nach einer Eileiterschwangerschaft kann eine erneute Eileiterschwangerschaft nicht ausgeschlossen werden, meist ist das Risiko sogar erhöht, da es zu Vernarbungen im Eileiter kommen kann.
Das Risiko einer Eileiterschwangerschaft ist grundsätzlich erhöht, wenn
- bereits eine Eileiterentzündung durchgemacht wurde,
- nach vorangegangenen Operationen, bei Endometriose (Wucherung von Gebärmutterschleimhaut außerhalb der Gebärmutter),
- bei künstlicher Befruchtung
- oder Empfängnisverhütung mit einer Spirale (Intrauterinpessar).
Entzündung der Eierstöcke und Eileiter (Adnexitis)
Eine Eileiterentzündung geht meist mit einer Entzündung der Eierstöcke einher. Eileiter und Eierstöcke werden als Anhängsel (Adnexe) der Gebärmutter (Uterus) bezeichnet, weshalb die Entzündung der Adnexe als Adnexitis bezeichnet wird. Eileiterentzündungen treten gehäuft bei jungen, nicht schwangeren Frauen auf, die Erkrankung kann jedoch in jeder Altersgruppe auftreten und wird meist durch Bakterien (Chlamydien), seltener durch Viren oder im Rahmen einer Geschlechtskrankheit ("Tripper", Gonorrhoe) ausgelöst.
Eine Entzündung der Eierstöcke kann vor allem in der Schwangerschaft zu Schmerzen in den Eierstöcken führen, lesen Sie mehr zum Thema unter Schmerzen der Eierstöcke in der Schwangerschaft.
Das Risiko einer Ansteckung mit den Krankheitserregern ist erhöht während der Menstruation, nach der Geburt und in der Zeit nach der Entbindung oder nach Eingriffen am Gebärmutterhals wie beispielsweise nach einer Ausschabung, Einsatz einer Spirale oder nach künstlicher Schwangerschaftsunterbrechung. Die Adnexitis äußert sich häufig durch übelriechenden Ausfluss, Brennen (mit oder ohne Juckreiz) der Scheide, Fieber oder Druckempfindlichkeit, Schmerzen und Spannungsgefühle im Unterleib, die durch die geschwollenen Eileiter verursacht werden. Auch Blutungsunregelmäßigkeiten, verminderte Leistungsfähigkeit, Schmerzen in der Kreuzbeingegend oder Schmerzen während des Geschlechtsaktes können auf eine Entzündung der Eileiter hinweisen. Die Diagnose wird nach Erhebung der Krankengeschichte durch eine körperliche und gynäkologische Untersuchung, eine Ultraschalluntersuchung sowie durch Laboruntersuchungen mit Bestimmung des Erregers gestellt. In zweifelhaften Fällen kann eine Spiegelung der Bauchhöhle in Narkose (Laparoskopie) sinnvoll sein, um andere Erkrankungen auszuschließen. Die Behandlung einer Adnexitis erfolgt durch die Gabe von Antibiotika sowie schmerz- und entzündungshemmenden Medikamenten. Da die Entzündung starke Schmerzen verursachen kann, helfen in der Akutphase oft Eiswürfel, um die Beschwerden zu lindern und das Gewebe abschwellen zu lassen. Im weiteren Verlauf können feucht-warme Umschläge und Sitzbäder angewandt werden. Eine Eileiterentzündung kann sich auf die Nachbarorgane ausbreiten und ein sogenanntes akutes Abdomen verursachen (z.B. Bauchfellentzündung, Darmverschluss, Blinddarmentzündung). Die antibiotische Therapie sollte frühzeitig erfolgen, sodass eine Abszessbildung (Eiterhöhle) verhindert wird. Im schlimmsten (seltenen) Fall kann eine operative Entfernung der Eileiter (und eventuell weiterer Organe, je nach Ausbreitung der Krankheit) notwendig werden.
Eine Entzündung der Eileiter nimmt in vielen Fällen einen chronischen Verlauf und führt dann häufig zur Unfruchtbarkeit der Frau, weshalb es eine ernstzunehmende Krankheit ist, die frühstmöglich behandelt werden sollte.
Lesen Sie mehr zum Thema unter: Symptome einer Eileiterentzündung
Krebserkrankung der Eileiter
Ein bösartiger Tumor an einem Eileiter kann sich durch Schmerzen bemerkbar machen. Allerdings beträgt die Häufigkeit eines Eileiterkrebs nur 1% aller weiblichen Unterleibskrebserkrankungen. Dagegen kommt ein bösartiger Tumor am Eierstock etwa in 25 % aller Fälle von weiblichen Genitaltumoren vor. Jedoch ist der Eileiterkrebs biologisch und klinisch dem Eierstock- oder Baufellkrebs sehr ähnlich, weshalb die Behandlung dieser Erkrankungen sich gleich. Zum Zeitpunkt der Entdeckung eines Eileiterkrebs (Diagnosestellung) ist der Tumor meist schon in einem fortgeschrittenen Stadium, da der Eileiterkrebs keine Frühsymptome verursacht und es bisher keine Möglichkeiten zur Früherkennung der Krebserkrankung gibt. Warnsignale für einen Eileiterkrebs können Blutungsstörungen, Gewichtsabnahme bei gleichzeitiger Zunahme des Bauchumfangs oder Müdigkeit und Erschöpfung sein. Diese Symptome sind sehr unspezifisch und können auch eine harmlose Ursache haben. Auch die Risikofaktoren, die die Wahrscheinlichkeit eines Auftretens von Eileiterkrebs erhöhen, sind noch nicht geklärt. Kinderlosigkeit, Unfruchtbarkeit und genetische Faktoren scheinen eine Rolle zu spielen. Die Therapie eines Eileiterkrebs besteht in der operativen Entfernung möglichst des gesamten Tumorgewebes, weshalb zusätzlich die Eierstöcke, die Gebärmutter, das Bauchfell und das große Bauchnetz (Omentum majus) entfernt werden. Häufig schließt sich eine Chemotherapie über einen Zeitraum von etwa vier Monaten an die Operation an.
Endometriose

Endometriose ist eine gutartige, chronische Erkrankung, bei der Gebärmutterschleimhaut (Endometrium) außerhalb der Gebärmutter vorkommt, beispielsweise am Eileiter oder an den Eierstöcken. Warum die Endometriose entsteht, ist bisher noch nicht abschließend geklärt. Die Gebärmutterschleimhaut verändert sich während des Menstruationszyklus auch dort, wo sie außerhalb der Gebärmutter bei der Endometriose auftritt. Es kommt zu Blutungen, wenn die Schleimhaut während der Menstruation abgestoßen wird. Die häufig dadurch ausgelösten starken Schmerzen im Unterleib werden oft von den Betroffenen sowie von den behandelnden Ärzten als normale Menstruationsbeschwerden interpretiert werden. Aus diesem Grund vergeht oft eine längere Zeit, bis die gutartige Erkrankung diagnostiziert wird. Eine Vorbeugung oder ursächliche Behandlung der Endometriose ist bisher noch nicht möglich. Die Therapie der Erkrankung besteht in der Zerstörung oder operativen Entfernung der Gebärmutterschleimhautherde außerhalb der Gebärmutter zusätzlich zu einer hormonellen Hemmung des Zyklus. So wird die Wahrscheinlichkeit des Wiederauftretens der Endometriose verringert.
Ovarialvenenthrombose
Bei starken, kolikartigen Schmerzen im Bereich eines Eierstocks (beziehungsweise Eileiters) sollte unter Umständen auch an einen vollständigen oder unvollständigen Verschluss (Thrombose) der Ovarialvene gedacht werden. Die Ovarialvene werden Eierstock und Eileiter mit Blut versorgt. Kommt es im Rahmen einer Ovarialvenenthrombose zu mangelnder Blutversorgung, kommt es zu starken Schmerzen im Bereich der Eileiter ähnlich wie bei einer Blinddarmentzündung (Appendizitis). Häufig tritt diese Erkrankung zwei bis sechs Tage nach der Entbindung (postpartal) auf. Hohes Fieber kann begleitend zu den starken Schmerzen auftreten. Wenn es zu einem entzündlichen (septischen) Krankheitsverlauf kommt, so ist die Ovarialvenenthrombose lebensbedrohlich. Die Therapie besteht aus der medikamentösen "Blutverdünnung", wobei durch die Gabe des Wirkstoffes Heparin die Blutgerinnung gehemmt wird. Zusätzlich erfolgt eine antibiotische Therapie.
Weitere Informationen zu diesem Thema
Weitere interessante Informationen zu diesem Thema:
- Eileiter
- Eierstöcke
- Eierstock Schmerzen Schwangerschaft
- Adnexitis
- Eileiterschwangerschaft
- Brustschmerzen beim Eisprung
- Schmerzen Eierstöcke in den Wechseljahren
Mehr Informationen zu gynäkologischen Themen finden Sie unter Gynäkologie A-Z

