Als Schädel (Latein: Cranium) bezeichnet man den knöchernen Teil des Kopfes, also sozusagen das Kopfskelett.
Schädel
Definition
Als Schädel (Latein: Cranium) bezeichnet man den knöchernen Teil des Kopfes, also sozusagen das Kopfskelett.
Knöcherner Aufbau
Der menschliche Schädel besteht aus vielen Knochen, die allerdings durch die Knochennähte (Suturen) fest miteinander verwachsen sind.
Diese Nahtstellen gehören zu den unechten Gelenken. Im Laufe des Lebens verknöchern diese Nähte nach und nach, man spricht dann von Synostosen.
Direkt nach der Geburt sind die Knochennähte allerdings zum Teil noch nicht vollständig ausgebildet. Hier befinden sich Knochenlücken, die sogenannten Fontanellen, weshalb der Kopf von Neugeborenen sich an bestimmten Stellen noch weich anfühlt, da sich hier eben noch kein Knochen befindet. Während der ersten Lebensjahre verschließen sich die Fontanellen normalerweise auf eine bestimmte Art und Weise. Wenn die Knochen im weiteren Verlauf jedoch falsch zusammenwachsen, kommt es zu charakteristischen Veränderungen der Kopfform, zum Beispiel zum
- Skaphozephalos („kahnförmig“) oder zum
- Trigonozephalos (dreieckig).
Abbildung Schädel
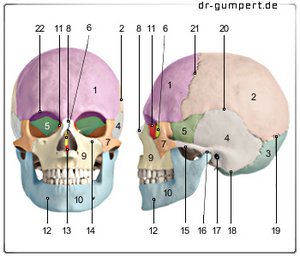
- Stirnbein -Os frontale
- Scheitelbein - Os parietale
- Hinterhauptbein - Os occipitale
- Schläfenbein - Os temporale
- Keilbein - Os sphenoidale
- Siebbein - Os ethmoidale
- Jochbein - Os zygomaticum
- Nasenbein - Os nasale
- Oberkiefer - Maxilla
- Unterkiefer - Mandibula
- Tränenbein -Os lacrimale
- Kinnloch - Foramen mentale
- Pflugscharbein - Vomer
- Unteraugenhöhlenloch -
Foramen infraorbitale - Jochbogen -
Arcus zygomaticus - Kiefergelenk -
Articulatio temporomandibularis - Äußerer Gehörgang -
Meatus acusticus externus - Warzenfortsatz
(Teil des Schläfenbeins) -
Processus mastoideus - Lambdanaht -
Sutura lambdoidea - Schuppennaht -
Sutura squamosa - Kranznaht - Sutura coronalis
- Augenhöhlenoberrand -
Margo supraorbitalis
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Einteilung
Für anatomische Zwecke unterteilt man den Schädel in zwei Teile:
- den Gehirnschädel (Neurocranium) und
- den Gesichtsschädel (Viscerocranium).
Der Hirnschädel besteht aus 8 Knochen:
- dem unpaarigen Hinterhauptbein (Os occipitale),
- dem paarigen Scheitelbein (Os parietale),
- dem paarigen Schläfenbein (Os temporale),
- dem unpaarigen Keilbein (Os sphenoidale),
- einem Teil des Stirnbein (Os frontale) und dem
- unpaarigen Siebbein (Os ethmoidale).
Darüber hinaus lässt sich beim Neurocranium noch einmal das Schädeldach (Schädelkalotte, Calvaria) von der Schädelbasis unterscheiden.
Über zwei Kopfgelenke besteht ein direkter Kontakt zwischen dem Gehirnschädel und der Wirbelsäule. Das Rückenmark tritt durch eine Öffnung der Schädelbasis aus und verläuft im Rückenmarkskanal in der Wirbelsäule bis zum Steißbein. Die Knochen des Gehirnschädels beherbergen unser Gehirn und stellen einen wichtigen Schutz des Gehirns gegen äußere Einflüsse dar. Dazu liegt das Gehirn nicht direkt auf dem Knochen, sondern ist noch einmal in einer Flüssigkeit (dem Hirnwasser oder Liquor) eingebettet, damit Stöße oder Ähnliches besser abgefangen werden können.
Gesichtsschädel
Der Gesichtsschädel wird von den folgenden Knochen gebildet:
- Den Anteilen des Stirnbeins, die eine Beteiligung an der Augenhöhle haben,
- dem paarigen Jochbein (Os zygomaticum),
- dem ursprünglich paarig angelegten Oberkiefer (Maxilla),
- dem paarigen Zwischenkieferbein (Os incisivum),
- dem unpaarigen Unterkiefer (Mandibula),
- dem paarigen Nasenbein (Os nasale),
- dem paarigen Nasenmuschelbein (Os conchale),
- dem paarigen Tränenbein (Os lacrimale),
- dem paarigen Gaumenbein (Os palatinum),
- dem unpaarigen Pflugscharbein (Vomer) und
- dem unpaarigen Siebbein (Os ethmoidale).
Die Knochen des Gesichtsschädels bilden die Grundlage unseres Gesichtes, bestimmen also in großem Maße mit, wie wir aussehen.
Während beim Neugeborenen das Verhältnis von Gehirn- zu Gesichtsschädel noch etwa 8:1 beträgt, liegt es beim Erwachsenen nur noch ungefähr bei 2:1.
Schädelbasis
Die Schädelbasis bezeichnet einen Teil des Hirnschädels (Neurocranium). Im Gegensatz zum Gesichtsschädel (Viszerocranium) umgibt der Hirnschädel direkt das Gehirn und erfüllt somit eine gewisse Schutzfunktion. Die Schädelbasis ist nun der untere Anteil dieses Hirnschädels, sie wird von mehreren knöchernen Anteilen gebildet. Am Aufbau beteiligen sich das Keilbein (Os sphenoidale), das Schläfenbein (Os temporale), das Stirnbein (Os frontale), das Siebbein (Os ethmoidale) und das Hinterhauptsbein (Os occipitale).
Man darf sich die Schädelbasis jedoch nicht als ebene Struktur vorstellen, denn aufgrund der wallnussartigen Form des Gehirns lässt sie sich in drei Gruben einteilen. Am weitesten dem Gesicht zugewandt liegt die vordere Schädelgrube (Fossa cranii anterior), im Bereich des Hinterkopfes findet sich die hintere Schädelgrube (Fossa cranii posterior) und genau zwischen vorderer und hinterer Schädelgrube findet man eine mittlere Schädelgrube (Fossa cranii media).
Jede dieser Gruben weist charakteristische Löcher (Foramina) auf. Diese Löcher dienen als Durchtrittsstellen für diverse Nerven, Arterien und Venen, außerdem lässt sich jeder Schädelgrube ein Hirnabschnitt zuweisen.
In der vorderen Schädelgrube (Fossa cranii anterior) befindet sich vor allem der vordere Hirnanteil (Frontallappen) und der, für den Geruch wichtige, Nervus olfactorius. Sie wird gebildet durch das Stirnbein (Os frontale), Teile des Siebbeins (Os ethmoidale) und Abschnitte des Keilbeins (Os sphenoidale).
Die mittlere Schädelgrube (Fossa cranii media) wird hauptsächlich durch das Keilbein und das Schläfenbein begrenzt, sie beinhaltet vor allem den seitlichen Anteil des Gehirns (Temporallappen) und die Hypophyse. In ihr befinden sich die meisten Durchtrittsstellen und somit weist die mittlere Schädelgrube auch die meisten Verbindungen zu anderen Hohlräumen des knöchernen Schädels auf.
Die wichtigsten Verbindungen sind:
- Canalis opticus (zwischen Schädelbasis und Augenhöhle), hier verläuft der Sehnerv (Nervus opticus) und jene Arterie, welche die Augenhöhle und das Auge selbst versorgt (Arteria ophthalmica).
- Fissura orbitalis superior (zwischen Schädelbasis und Augenhöhle), durch die vor allem die Augenmuskelnerven (Nervus occulomotorius, Nervus trochlearis und Nervus abducens) und der sensible Nerv der oberen Gesichtshälfte (Nervus ophthalmicus) ziehen.
- Foramen rotundum (zwischen Schädelbasis und Flügelgaumengrube), durch das der Oberkiefernerv (Nervus maxillaris) tritt.
- Foramen ovale (führt Leitungsbahnen von der Schädelbasis aus dem Schädel) mit dem Unterkiefernerv (Nervus mandibularis).
Der hintere Teil der Schädelbasis, gebildet durch die hintere Schädelgrube (Fossa cranii posterior), wird begrenzt durch Teile des Schläfenbeins und des Hinterhauptbeins. In diesem Abschnitt der Schädelbasis sind weitere kleine Vertiefungen zu erkennen. In diesen Vertiefungen kommen das Kleinhirn und die venösen Abflussstraßen (Sinus) zu liegen.
Innerhalb der hinteren Schädelgrube befinden sich vor allem Verbindungen zum Ohr (über den Porus acusticus internus) und zum Rückenmarkskanal (über das Foramen magnum). Über den Porus acusticus internus gelangen sowohl der Hör-, als auch der Gleichgewichtsnerv zum Innenohr. Das Foramen magnum liegt vollständig im Hinterhauptsbein und stellt die wichtigste Verbindung zwischen dem Gehirn und dem Rückenmarkskanal dar, denn sowohl der verlängerte Hirnstamm mitsamt der Hirnhäute, als auch die das Rückenmark versorgenden Leitungsbahnen treten durch diese Öffnung der Schädelbasis.
Aufgrund der eben erläuterten anatomischen Verhältnisse lässt sich nachvollziehen, aus welchem Grund ein Schädelbasisbruch als lebensbedrohlich einzustufen ist.
Durch Gewalteinwirkung, meistens im Zuge von Verkehrsunfällen, kommt es zum Bruch (Fraktur) der vorderen, der mittleren und in seltenen Fällen auch der hinteren Schädelgrube. Häufige Symptome sind starke Kopfschmerzen, Erbrechen, der Austritt von Blut und Hirnflüssigkeit (Liquor) aus Nase oder Ohren und Bewusstseinsstörungen.
Lesen Sie mehr zum Thema: Schädelbasis
Schädelknochen
Als Schädelknochen werden alle Knochen des menschlichen Skelettes oberhalb der Halswirbelsäule bezeichnet. Grob unterteilen lassen sie sich in die das Hirn umgebende Gehirnschädelknochen und die Gesicht und Kiefer formenden Gesichtsschädelknochen. Der Gehirnschädel besteht aus dem Hinterhauptbein (Os occipitale), den beiden Scheitelbeinen (Os parietale) sowie Schläfenbeinen (Os temporale), sowie dem Keilbein (Os sphenoidale) und dem Stirnbein (Os frontale). Bei der Geburt sind diese noch nicht gänzlich miteinander verwachsen, was jedoch im Laufe der ersten beiden Lebensjahre geschieht.
Mit Ausnahme des gelenkig verbundenen Unterkiefers (Mandibula) sind auch die Knochen des Gesichtsschädels beim Erwachsenen knöchern zusammengewachsen. Abgesehen vom Unterkieferknochen sind nur das Pflugscharbein (Vomer) und das Siebbein (Os ethmoidale) Knochen des Gesichtsschädels, die mittig angelegt sind und daher nur einmal pro Person vorkommen. Die Nasenbeine (Os nasale), unteren Nasenmuscheln (Concha nasalis inferior), die Gaumenbeine (Os palatinum), die Jochbeine (Os zygomatikum), die Tränenbeine (Os lacrimale), sowie die die Oberkieferknochen (Maxilla) kommen jeweils symmetrisch links und rechts angelegt zweimal vor.
Ob das Zungenbein (Os hyoideum) und die Gehörknöchelchen Malleus (Hammer), Incus (Amboss) und Stapes (Steigbügel) ebenfalls zu den Schädelknochen zahlen, ist umstritten. In ihrer Gesamtheit zählen die Schädelknochen formmäßig zu den variabelsten des menschlichen Skelettes. Anhand verschiedener Messpunkte werden eine Vielzahl an Schädelformen unterschieden.
Verletzungen

Der Schädel stellt also ganz offensichtlich eine lebenswichtige Struktur unseres Körpers, weshalb Verletzungen des Schädels immer ernstgenommen werden sollten.
Häufige Verletzungen sind zum Beispiel das
- Schädel-Hirn-Trauma und die
- Schädelbasisfraktur.
Beim Schädel-Hirn-Trauma kommt es durch eine äußere Einwirkung zu einer Verletzung des Schädels mit Hirnbeteiligung. Dieses Trauma kann von außen sichtbar sein, dann spricht man von einem offenen Schädel-Hirn-Trauma. Hier sind
- die Kopfhaut,
- der Schädel und
- gegebenenfalls die harte Hirnhaut (Dura mater) zu sehen.
Aus der Kopfplatzwunde kann unter Umständen Gehirngewebe austreten. Genauso kann ein Schädel-Hirn-Trauma aber geschlossen, man sagt auch gedeckt, sein.
Dies ist keinesfalls ungefährlicher!
Trotz fehlender äußerer Befunde kann es zu massiven
- Hirnblutungen,
- Einquetschungen oder
- Schwellungen kommen, die im schlimmsten Falle zu einer Bewusstlosigkeit führen können.
Die Symptome müssen hierbei nicht direkt nach dem Trauma auftreten, weshalb es immer sinnvoll ist, einen Patienten, der ein Schädel-Hirn-Trauma erlitten hat, stationär zu überwachen, um Komplikationen ausschließen zu können.
Der Schädelbasisbruch (Schädelbasisfraktur) entsteht ebenfalls durch eine Gewalteinwirkung gegen den Kopf, oft durch einen Verkehrsunfall. Am häufigsten befindet sich der Bruchspalt entweder im Bereich der Nase oder des Ohres. Je nach dem tritt oft Hirnwasser entweder aus Nase oder Ohr aus. Bei Patienten mit einem Schädelbasisbruch sieht man häufig außerdem eine Einblutung um ein oder beide Augen herum (entsprechend Monokel- oder Brillenhämatom), da sich austretendes Blut im weichen Gewebe hinter den Augen gut sammeln kann. Hier gibt es sowohl leichte Verlaufsformen als auch schwere Verläufe, die dem Bild des Schädel-Hirn-Traumas entsprechen.
Schädel-Hirn-Trauma
Wird im Zuge einer Verletzung (meist durch einen Unfall) sowohl der Schädelknochen, als auch das Gehirn in Mitleidenschaft gezogen, so spricht der Fachmann von einem Schädel-Hirn-trauma (SHT).
Je nachdem, ob durch die Gewalteinwirkung die äußere Hirnhaut (Dura mater) durchbrochen wird, oder nicht, handelt es sich entweder um ein schwerwiegenderes offenes SHT oder ein gedecktes Trauma.
Weiter wird unterschieden, ob die Gewalteinwirkung direkt das Gehirn verletzte (direkt Schädigung), oder ob etwa durch Blutungen oder Schwellungen in Folge der Verletzung das Gehirn in Bedrängnis gerät.
Abhängig von einer Bewertung des Bewusstseinszustandes des SHT-Patienten anhand der sogenannten Glasgow-Coma-Scale (GCS), bei der maximal 15 Punkte erreicht werden können, beurteilt der Kliniker die Schwere des SHTs. Ein GCS-Wert von 13-15 Punkte entspricht einem SHT Grad 1 (Gehirnerschütterung) sind keine dauerhaften Gehirnschäden zu erwarten. Bei 8-12 Punkten im GCS handelt es sich um eine Gehirnprellung (SHT Grad 2). Eine längere Bewusstlosigkeit und ausgeprägtere Symptome als bei einer Gehirnerschütterung sind typisch. Unter 8 Punkte auf der GCS-Skala deuten auf eine sogenannte Gehirnquetschung (SHT Grad 3) hin. Um den damit einhergehenden schweren Verletzungen des Gehirns zumindest teilweise heilend begegnen zu können, verbleibt der Betroffene oft Wochen in Bewusstlosigkeit. Eine vollständige Wiederherstellung aller Hirnfunktionen ist zwar möglich, aber sehr unwahrscheinlich.
Schädel MRT / MRT vom Kopf
Die Magnetresonanztomographie vom Schädel, auch Kernspintomographie genannt, ist ein strahlungsfreies bildgebendes Verfahren, das in der Medizin vor allem zur Beurteilung von Weichteilstrukturen eingesetzt wird. Im Vergleich zum ebenfalls Schnittbilder liefernden Verfahrens des CT, das allerdings mit Röntgenstrahlung arbeitet und vor allem knöcherne Strukturen besser abbildet, ist das MRT lauter, teurer und dauert wesentlich länger (zum Beispiel 10 bis 30 Minuten für ein Schädel-MRT). In Notfällen wird daher in der Regel auf ein MRT-Bild vom Kopf verzichtet.
Lesen Sie mehr zum Thema unter: MRT des Schädels
Bei anderen Fragestellungen zu (etwaigen) Erkrankungen des Schädels beziehungsweise des Schädelinneren, vor allem das Weichteilgewebe betreffend, bei denen keine derartige Zeitnot entsteht, ist eine MRT-Untersuchung oft das bildgebende Verfahren der Wahl.
Dies ist neben einer erhöhten Aussagekraft vor allem mit dem Verzicht auf Röntgen- oder sonstige ionisierende (und damit potenziell krebserregende) Strahlen zu erklären. Da es die Untersuchung dem Patienten jedoch abverlangt, für viele Minuten still in einer sehr lauten, engen Röhre zu liegen, wird das MRT vom Kopf von einigen als unangenehm empfunden.
Der Magnetresonanztomograph arbeitet mit schnell wechselnden, starken Magnetfeldern, die im Körper vor allem Wasserstoffkerne in eine Richtung ausrichten, wie etwa ein großer Kamm. Springen diese dann wieder in ihre ursprüngliche Ausrichtung zurück, so entsteht dadurch ein kleiner elektromagnetischer Impuls, der gemessen wird. Je nachdem wie und wie viel Wasserstoff in einem Gewebe gebunden ist, fällt dieses sogenannte Resonanzsignal in Stärke und zeitlicher Verzögerung zum „Kämmen“ unterschiedlich aus und ein Bildkontrast entsteht. Je nach Gewichtung der Signale erscheint dann entweder fettreiches, oder aber wasserreiches Gewebe im Bild hell.
Durch eine zusätzliche venöse Gabe von Kontrastmittel, in diesem Fall Gadolinium, kann der Informationsgehalt einer MRT- Bildserie weiter erhöht werden. Gerade bei der Suche nach tumorösem Gewebe oder Entzündungsherden ist eine sogenannte zusätzliche Kontrastmittelsequenz von unschätzbarem diagnostischen Wert.
Häufige Indikationen für ein Schädel-MRT sind daher der Verdacht auf ein tumöröses Geschehen (etwa ein hirneigenes Geschwülst, oder aber Absiedlungen (Metastasen) eines anderswo gelegenen Ursprungstumors) und der Verdacht auf einen entzündlichen Prozess (etwa im Rahmen einer Multiplen Sklerose).
Lesen Sie mehr zu diesem Thema unter: MRT vom Kopf
Weitere Informationen zum Thema Schädel
Weitere Informationen zum Thema Schädel finden Sie unter:
Folgende Themen könnten für Sie von Interesse sein:
Eine Übersicht aller Themen der Anatomie finden Sie unter Anatomie A-Z.