Der AV-Knoten ist ein Teil des Erregungsleitungssystems des Herzens. Er bildet nach dem Sinusknoten das sekundäre Schrittmacherzentrum und leitet die Erregung zum His-Bündel weiter.
Atrioventrikularknoten
Synonyme

AV-Knoten, Vorhof-Kammer-Knoten, Aschoff-Tawara-Knoten
Definition
Der AV-Knoten ist ein Teil des Erregungsleitungssystems des Herzens. Dieses besteht weiterhin aus dem Sinusknoten, dem His-bündel und den Tawara-Schenkeln. Der AV-Knoten bildet nach dem Sinusknoten das sekundäre Schrittmacherzentrum in diesem System und leitet die Erregung zum His-Bündel weiter, welche sich im Folgenden in die beiden Tawara-Schenkel aufteilen. Die Regulation der Herzfrequenz ist die primäre Funktion des Erregungsleitungssystems.
Anatomie
Der AV-Knoten ist im sogenannten Koch-Dreieck gelegen, welches sich im rechten Vorhof in der Nähe des Vorhofseptums befindet. Makroskopisch (das heißt: „mit bloßem Auge“) lässt er sich nur schwer von den umliegenden Strukturen abgrenzen. Es ziehen sowohl Nervenbahnen, die vom Sympathikus stammen als auch Nervenbahnen die vom Parasympathikus kommen zum AV-Knoten und regulieren so seine Funktion. Seine Durchblutung erhält der AV-Knoten meist aus der Arteria coronaria dextra.
Abbildung AV- Knoten
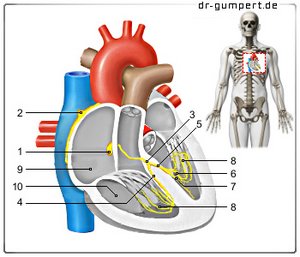
- AV-Knoten
(=Vorhof-Kammer-Knoten)
Nodus atrioventricularis - Sinusknoten -
Nodus sinuatrialis - Stamm des
Erregungsleitungssystems -
Fasciculus atrioventricularis - Rechter Schenkel -
Crus dextrum - Linker Schenkel -
Crus sinistrum - Hinterer Schenkelast -
R. cruris sinistri posterior - Vorderer Schenkelast -
R. cruris sinistri anterior - Purkinje Fasern -
Rami subendocardiales - Rechter Vorhof -
Atrium dextrum - Rechte Herzkammer -
Ventriculus dexter
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Histologie
Kardiomyozyten sind spezifische Herzmuskelzellen, welche den den AV-Knoten bilden. Diese sind im Vergleich zu den Zellen der Arbeitsmuskulatur (Myokard) des Herzens arm an Myofibrillen und Mitochondrien.
Funktion
Die Funktion des AV-Knotens ist die Weiterleitung der Erregung vom Sinusknoten zu dem His-Bündel. Da die Erregung der Herzmuskelzellen nicht einfach über das bindegewebige Herzskelett laufen um so die Zellen der Kammermuskulatur zu erregen, bedarf es den AV-Knoten. Dieser überträgt als einzige elektrische Verbindung zwischen den Vorhöfen und Kammern die Erregung. Er induziert dabei eine Verzögerung, die wichtig für die Herzfunktion ist. Diese Verzögerung wird auch atrioventrikuläre Überleitungszeit genannt (AV-Zeit) und ist wichtig, damit die Kontraktion der Vorhöfe und der Kammern des Herzens koordiniert ablaufen. Im EKG ist diese Verzögerung als PQ-Intervall ablesbar.
Pathophysiologie
Sollte der Sinusknoten seine Funktion nicht mehr erfüllen können, kann der AV-Knoten die Aufgabe als primärer Rhythmusgeber übernehmen. Die Herzfrequenz liegt dann allerdings nur noch bei 40-60 Schlägen pro Minute.
Die zeitliche Verzögerung kann auch zu lange dauern oder auch ganz ausfallen, wodurch es zu dem Krankheitsbild des sogenannten AV-Blockes kommt. Hierbei werden drei Grade unterschieden. Beim AV-Block 1. Grades ist die Überleitungszeit zwischen Vorhof und Kammer verlängert. Im EKG ist das als längere PQ-Strecke sichtbar (> 200 ms). Meist haben die Patienten keine Symptome und es bedarf keiner Behandlung.
Beim AV-Block 2. Grades fällt die Erregungsüberleitung teilweise aus. Dabei gibt es zwei Formen: Beim Mobitz Typ I (Wenckebach-Block) wird die Überleitungszeit (=PQ-Intervall im EKG) bei jeder Herzaktion länger bis eine Überleitung irgendwann ganz ausfällt. Nach dem Ausfall der Überleitung, geht es mit der schlagweisen Verlängerung des PQ-Intervalls von vorne los (Wenckebach-Periodik). Diese Form des AV-Blocks hat generell eine gute Prognose.
Beim AV-Block 2.Grades Typ Mobitz II ist die Überleitungszeit prinzipiell nicht verlängert (keine vergrößertes PQ-Intervall im EKG), allerdings wird jede zweite, dritte oder vierte Vorhofkontraktion nicht auf die Kammer weitergeleitet. Die Prognose ist ungünstiger als die des AV-Blocks 2.Grades, da die Wahrscheinlichkeit größer ist, dass sich ein AV-Block 3.Grades entwickelt.
Beim AV-Block 3. Grades, auch totaler AV-Block genannt, ist die Überleitung zwischen Vorhof und Kammern des Herzens komplett ausgefallen. Vorhof und Kammer schlagen völlig unkoordiniert unabhängig voneinander. Die Kammer kann einen Ersatzrhythmus entwickeln, der dann unabhängig vom Sinusrhythmus läuft. In der Regel reicht dieser aber nicht aus um den Körper mit sauerstoffreichem Blut zu versorgen. Im EKG sieht man keinen Zusammenhang zwischen der P-Welle (Vorhoferregung) und den QRS-Komplexen (Kammererregung).
Der gegenteilige Fall, eine beschleunigte Überleitung zwischen Vorhof und Kammer, liegt beim Wolff-Parkinson-White-Syndrom vor. Dies kommt durch eine zusätzliche (=akzessorische) Leitungsbahn zwischen Vorhof und Kammer zustande. Über diese zusätzliche Leitungsbahn kann die Erregung von der Kammer wieder zurück in den Vorhof geleitet werden und so eine erneute Erregung in den Herzkammern über den AV-Knoten induzieren. Das ergibt das Bild einer kreisenden Bewegung und es kommt zu einer anfallsartigen Tachykardie (das Herz schlägt viel zu schnell). Typisch ist dabei das plötzliche auftreten eines sehr hohen Pulses (häufig 150 bis 230 Schläge pro Minute), welcher ebenso abrupt wieder endet.

