Eine Gebärmutterentfernung kann aus verschiedenen Gründen erfolgen. Es gibt sogenannte relative und absolute Indikationen. Bei Krebs wird die Gebärmutter meist komplett mit den Eierstöcken, dem oberen Teil der Scheide und den Beckenlymphknoten entfernt. Komplikationen können wie bei jeder anderen Operationen auch auftreten. Dazu zählen zum Beispiel Blutungen, Narbenbildung und Infektionen.
Inhaltsverzeichnis
- Indikationen
- Durchführung
- Dauer der OP
- LASH - Verfahren
- Gebärmutterentfernung in den Wechseljahren
- Risiken einer Gebärmutterentfernung
- Abbildung einer Gebärmutter
- Komplikationen
- Folgen
- Kosten einer Gebärmutterentfernung
- Dauer des Krankenhausaufenthalts
- Dauer der Krankschreibung
- Wiederaufnahme des Sports
- Weitere Informationen zu diesem Thema
Hysterektomie - die Entfernung der Gebärmutter
Synonym
Synonym: Hysterektomie (aus dem Griechischen von „hyster“ = Gebärmutter und „ektomie“ = Ausschneidung)
Definition
Bei einer Gebärmutterentfernung, welche in der Fachsprache als Hysterektomie bezeichnet wird, wird die Gebärmutter der Frau aufgrund von verschiedenen vorliegenden klinischen Situationen entfernt. Ein häufiger Grund für eine Gebärmutterentfernung sind gutartige Wucherungen der Gebärmutter, sogenannte Myome. Jedoch können auch bösartige Erkrankungen wie der Gebärmutterhalskrebs oder das Endometriumkarzinom, ebenfalls eine Krebserkrankung der Gebärmutter, Gründe für eine Gebärmutterentfernung sein.
Hierbei stehen dem Arzt drei verschiedene Entfernungsmöglichkeiten zur Verfügung (abdominell, vaginal, laparoskopisch). Dieser Eingriff gehört zu den häufigsten in der Frauenheilkunde.
Indikationen
Bei den Indikationen für eine Gebärmutterentfernung unterscheidet man zwischen absoluten Indikationen, also Fällen, in welchen die Hysterektomie auf jeden Fall durchgeführt werden muss, und relativen Indikationen, bei denen die Entfernung der Gebärmutter zwar empfohlen wird, aber nicht unbedingt notwendig ist.
Zu den absoluten Indikationen gehören:
- Eierstock- und Gebärmutterkrebs,
- schwergradige Entzündungen der inneren Genitale (wenn diese durch konventionelle Maßnahmen nicht beherrschbar sind) und
- bedrohliche Blutungen aus der Gebärmutter, so wie sie zum Beispiel im Rahmen einer Geburt vorkommen können (ebenfalls nur, wenn anders nicht unter Kontrolle zu bekommen).
Relative Indikationen sind:
- Muskelgeschwülste (Myome) oder andere gutartige Tumoren in der Gebärmutter,
- ein Gebärmuttervorfall (Prolaps / Senkung der Gebärmutter) bzw. Gebärmuttersenkung nach Geburt
- Verwachsungen im Unterbauchbereich,
- eine Endometriose,
- Blutungsstörungen (häufige, starke oder schmerzhafte Regelblutungen) oder
- eine stark vergrößerte Gebärmutter
- Eine Beckenbodensenkung
Letztendlich muss eine Frau allerdings immer selbst entscheiden, ob sie mit bestimmten Schmerzen oder Risiken lieber leben möchte als sich die Gebärmutter entfernen zu lassen und dadurch die Möglichkeit zu einer Schwangerschaft aufgibt. Der Frauenarzt kann hierbei immer nur eine beratende Funktion übernehmen.
Durchführung
Mittlerweile stehen einem Gynäkologen drei Verfahren zur Verfügung, mit deren Hilfe er eine Gebärmutter entfernen kann. Welches davon für eine bestimmte Patientin am besten geeignet ist, muss für jeden Fall individuell entschieden werden. Diese Entscheidung richtet sich hauptsächlich danach, welche Erkrankung vorliegt, wie alt die Patientin ist bzw. in welcher körperlichen Verfassung sie sich befindet und welche Schwierigkeiten oder Komplikationen bei einer Operation erwartet werden können (zum Beispiel aufgrund von Begleiterkrankungen, Entzündungen oder vorausgegangen Operationen), wie groß und beweglich die Gebärmutter ist und vor allem auch immer danach, welchen Wunsch die Patientin äußert.
Die drei Verfahren unterscheiden sich nach ihrem Zugangsweg zur Gebärmutter: Es gibt die abdominale, die vaginale und die laparoskopische Hysterektomie. Bei allen drei Optionen ist es wichtig, dass vor der Operation die Harnblase mithilfe eines Blasenkatheters vollständig entleert wird. Dieser wird nach der Gebärmutterentfernung wieder entfernt, manchmal muss er zunächst noch einige Tage liegenbleiben.
Die älteste Methode ist die abdominale Hysterektomie (Laparohysterektomie), bei welcher die gesamte Gebärmutter durch einen Unterbauchschnitt entfernt wird. Sie stellte noch vor nicht allzu langer Zeit die einzige Variante dar. Entscheidende Vorteile dieses Zugangsweges sind, dass für den Operateur eine große Übersicht besteht, dass die Operation bei Notwendigkeit (zum Beispiel auf die Eierstöcke) ausgeweitet werden kann und, dass Verwachsungen gut lösbar sind. Deshalb wird bei bösartigen Erkrankungen immer diese Methode gewählt. Auch wenn die Gebärmutter deutlich vergrößert ist, bietet sich dieses Verfahren an. Nachteil der abdominalen Hysterektomie ist allerdings der große Hautschnitt, der mit einer großen Narbe, einem höheren Infektionsrisiko, einem langen Krankenhausaufenthalt und einer längeren Genesungszeit einhergeht.
Bei der vaginalen Gebärmutterentfernung (Kolphysterektomie) kann die Gebärmutter mithilfe besonderer Instrumente durch die Scheide hindurch entfernt werden. Diese Methode ist vorteilhaft, da der Eingriff durchgeführt werden kann, ohne dass Narben entstehen. Außerdem sind gegenüber der abdominalen Hysterektomie die Erholungszeit verkürzt und die verursachten Schmerzen meist vermindert. Dieses Verfahren kann allerdings nur erfolgen, wenn die Gebärmutter nicht allzu groß ist.
Die neueste Methode ist die laparoskopische Hysterektomie. Hierbei handelt es sich um ein minimal-invasives Verfahren. Die Bauchdecke wird nicht wirklich eröffnet, sondern es werden spezielle Instrumente zur Bauchspiegelung durch winzige Hautschnitte in den Bauch eingeführt. Zum einen ist ein Laparoskop nötig, welches eine kleine Kamera, ein Vergrößerungssystem und eine Lichtquelle enthält, zum anderen braucht man natürlich die Instrumente, um die Lösung der Gebärmutter durchzuführen. Wenn diese geschehen ist, kann die Gebärmutter anschließend über die Scheide entfernt werden (laparoskopisch assistierte Hysterektomie). Noch moderner ist die laparoskopisch assistierte suprazervikale Hysterektomie, bei welcher der Gebärmutterhals (Zervix) im Körper verbleibt. Der Körper der Gebärmutter (Corpus) wird in kleine Teile geschnitten und danach über die Schnitte in der Bauchdecke entfernt.
Darüber hinaus kann man auch noch zwischen einer kompletten (totalen) Gebärmutterentfernung, bei welcher die gesamte Gebärmutter inklusive Gebärmutterhals entfernt wird, und einer partiellen (subtotalen) Gebärmutterentfernung unterscheiden, bei welcher der Gebärmutterhals im Körper bleibt. Bei der radikalen Hysterektomie (die bei Krebsbefall erfolgt), wird nicht nur die Gebärmutter, sondern auch ein Teil des Halteapparats, der obere Teil der Scheide, die Beckenlymphknoten und gegebenenfalls auch die Eierstöcke entfernt.
Nach der Gebärmutterentfernung sollte man sich für einige Zeit schonen. In den ersten vier Wochen sollten sportliche Aktivitäten vermieden werden - Spaziergänge etc. sind in Ordnung, wenn man sich gut fühlt, um den Kreislauf in Schwung zu halten. Je nach OP-Methode kann 2-3 Monate nach der Gebärmutterentfernung wieder mit dem Sport begonnen werden.
Lesen Sie hier mehr zum Thema: Bauchmuskeltraining nach Gebärmutterentfernung
Dauer der OP
Die Gebärmutterentfernung kann mittels verschiedener OP-Techniken erfolgen. Das angewandte Verfahren wird an die zugrundeliegende Erkrankung angepasst, sodass nicht jedes Verfahren bei jeder Erkrankung angewandt werden kann. Die Dauer der Operation kann daher ebenfalls variieren. Man unterscheidet wie oben erwähnt die vaginale Hysterektomie, bei der die Gebärmutter durch die Vagina entfernt wird, die abdominelle Hysterkektomie, bei welcher die Entfernung über einen Bauchschnitt erfolgt, und die laparoskopische Hysterektomie, bei der durch kleine Schnitte Behandlungsinstrumente eingebracht werden. Bei letzterem wird auch gerne von einer Schlüssellochtechnik gesprochen. Die Dauer der Operation kann je nach angewandtem Verfahren und zugrundeliegender Erkrankung zwischen 1 bis 3 Stunden dauern.
LASH - Verfahren
Bei der LASH handelt es sich um die laparoskopische suprazervikale Hysterektomie. Dieser Eingriff stellt eine modifizierte Form der Gebärmutterentfernung dar. Die LASH findet ausschließlich bei gutartigen Erkrankungen der Gebärmutter statt und ist nicht geeignet zur Behandlung von Krebserkrankungen oder Krebsvorstufen. Typische Erkrankungen, bei denen der Eingriff angewendet wird, sind Myome sowie eine Endometriose der Muskelschicht der Gebärmutter (Adenomyosis uteri).
Bei der LASH wird die Gebärmutter mittels kleinster OP-Zugänge entfernt, die wenige Millimeter groß sind, entstehen. Daher entstehen nur sehr kleine OP-Wunden. Dieses Vorgehen bezeichnet man als minimalinvasive Chirurgie. Ein Teil des Gebärmutterhalses wird belassen. Im Folgenden sollen einige Vorteile sowie Nachteile der LASH erörtert werden.
Lesen Sie mehr zu den Themen: Myome, Endometriose
Vorteile: Die Vor- sowie Nachteile der LASH sind aktuell noch Gegenstand verschiedener Untersuchungen im Rahmen von Studien. Es scheinen sich jedoch bereits einige Vorteile für die Patientinnen abzuzeichnen, sodass die LASH durchaus eine Berechtigung als modernes Verfahren besitzt. Durch die kleinen OP-Zugänge entstehen nur kleine Wunden, die sehr gut abheilen können. Die Erholung der Patientin erfolgt dadurch schneller. Durch Erhalt des Beckenbodens scheinen Folgeerscheinungen wie Inkontinenz oder eine Verschlechterung der Sexualität selten zu sein. Inwiefern diese jedoch seltener als bei anderen Verfahren sind, ist noch nicht abschließend geklärt. Das Risiko für Begleiterkrankungen (Morbidität) ist geringer als bei anderen Verfahren. Auch intraoperative Komplikationen sind seltener. Der stationäre Aufenthalt ist kürzer und die Erholungsphase geht schneller vonstatten. Die LASH ist jedoch nicht ambulant durchführbar. Dies wird fälschlicherweise oft angenommen, ist jedoch nicht der Fall.
Nachteile: Die LASH bietet auch einige Nachteile, die an dieser Stelle kurz erörtert werden sollen. Da ein Teil des Gebärmutterhalses belassen wird, muss die Patientin nach der erfolgten Gebärmutterentfernung trotzdem noch die Krebsvorsorge wahrnehmen. Leichte postoperative Regelblutungen sind ebenfalls noch möglich. Dies ist bei circa 10 bis 17 % der Patientinnen der Fall, bei denen eine LASH durchgeführt wurde.
Gebärmutterentfernung in den Wechseljahren
Viele Frauen erhoffen sich, durch die Gebärmutterentfernung nicht in die Wechseljahre zu kommen.
Dies ist jedoch nicht der Fall. Im Gegenteil: Die Entfernung der Gebärmutter kann zum vorzeitigen Eintreten der Wechseljahre führen, insbesondere wenn bei dem Eingriff die Eierstöcke mitentfernt werden. Dies wird auch als chirurgische Postmenopause bezeichnet, da in diesem Fall das Eintreten der Wechseljahre durch die chirurgische Entfernung der Eierstöcke ausgelöst wird.
Die Eierstöcke sind maßgeblich für die Produktion der Sexualhormone verantwortlich und steuern somit den weiblichen Regelzyklus. Mit Wegfall der Hormonproduktion setzen die typischen Wechseljahrsbeschwerden, wie beispielsweise Hitzewallungen, Stimmungsschwankungen und Schlafprobleme ein.
Auch wenn die Eierstöcke bei der Gebärmutterentfernung im Körper belassen werden, zeigt sich häufig ein verfrühter Ausfall ihrer Funktion, sodass die Frauen auch in diesem Fall früher in die Wechseljahre eintreten (im Schnitt vier Jahre früher, als Frauen ohne Gebärmutterentfernung).
Die entstehenden Wechseljahrsbeschwerden können beispielsweise mit einer Hormontherapie behandelt werden. Dabei werden die körpereigenen weiblichen Sexualhormone (Östrogene) ersetzt. Eine postmenopausale Hormontherapie ist jedoch nicht risikofrei.
Neben dem positiven Einfluss auf die Wechseljahrsbeschwerden und dem protektiven Effekt gegen Osteoporose ist beispielsweise das Risiko der Entwicklung bösartiger Erkrankungen (insbesondere Brustkrebs) stark erhöht. Auch das Auftreten von Beinvenenthrombosen und Lungenembolien wird dadurch deutlich gesteigert. Die Entscheidung zu einer hormonellen Therapie sollte daher nur nach sorgfältigem Abwägen und ausführlicher Beratung durch einen Arzt getroffen werden.
Risiken einer Gebärmutterentfernung

Die Entfernung der Gebärmutter ist heutzutage ein häufig vorgenommener Eingriff, mit dem die meisten gynäkologischen Operateure gut vertraut sind. Dennoch kann es bei der Operation zu Komplikationen kommen. Die Gebärmutterentfernung birgt, wie jede andere Operation auch, allgemeine Operationsrisiken.
Dazu gehören Blutungen während und nach der Operation, Wundheilungsstörungen, Infektionen der Operationswunde, sowie eine Verletzung benachbarter Organe, Nerven und Blutgefäße. Nach der Operation ist eine mäßige Blutung über einige Tage normal.
Blutet es jedoch stark oder gesellen sich weitere Symptome wie Fieber hinzu, so muss von einer Infektion ausgegangen werden. Außerdem kann es im Anschluss an die Operation zur Bildung eines Blutgerinnsels kommen (Thrombose), welches sich lösen und in die Lunge schießen kann (Lungenembolie). Dies ist ein potenziell lebensgefährlicher Zustand.
Um dies zu verhindern, erhält jeder stationär im Krankenhaus aufgenommene Patient jedoch eine Thromboseprophylaxe in Form von Heparinspritzen, sowie Thrombosestrümpfe.
Generell sind die Risiken der Gebärmutterentfernung auch von der Art der Gebärmutterentfernung abhängig. Wird die Gebärmutter durch die Scheide entfernt, so stehen als mögliche Risiken eine postoperative Verengung von Scheide und/oder Harnleiter, die Entwicklung von Nachblutungen oder Blutergüssen (Hämatomen), sowie Schmerzen beim Geschlechtsverkehr im Vordergrund.
Bei einer Entfernung der Gebärmutter durch die Bauchdecke kann es hingegen eher zu einer Verletzung der Blase oder des Darms, Infektionen der Operationswunde und Verwachsungen kommen. Auch Narbenbrüche werden beschrieben.
Bei beiden Verfahren kann sich der blind verschlossene Scheidenstumpf mit der Zeit absenken, sodass der Geschlechtsverkehr schmerzhaft sein kann. Auch das sexuelle Verlangen und die sexuelle Erregbarkeit können durch die Entfernung der Gebärmutter abnehmen, jedoch sind auch gegenteilige Fälle beschrieben.
Die Komplikationen treten insgesamt häufiger bei der Gebärmutterentfernung durch die Bauchdecke auf, als bei der vaginalen Gebärmutterentfernung.
Im Anschluss an die Gebärmutterentfernung verspüren die Frauen häufig einige Wochen Schmerzen, die jedoch mit einer adäquaten Schmerzmedikation gut in den Griff zu kriegen sind. Manche Frauen berichten zusätzlich über eine länger andauernde Trägheit, Müdigkeit und Schwäche. Dies ist jedoch umstritten, da viele Frauen eher eine positive Beeinflussung ihres Allgemeinzustandes im Anschluss an die Gebärmutterentfernung feststellen.
Durch eine Gebärmutterentfernung erhöht sich das Risiko einer Harninkontinenz (Blasenschwäche mit Unfähigkeit, den Urin zu halten). Dies äußert sich durch spontanen Urinabgang beim Lachen, Husten oder dem Heben schwerer Gegenstände.
Bei Frauen, deren Gebärmutter vor Eintritt der Wechseljahre entfernt wird, werden die Eierstöcke in der Regel im Körper belassen. Es gibt jedoch Anhaltspunkte dafür, dass die Eierstöcke durch die Gebärmutterentfernung ihre Funktion frühzeitiger aufgeben, sodass ein verfrühter Eintritt in die Wechseljahre (bis zu 4 Jahre früher) möglich ist. Natürlich haben diese Frauen im Anschluss an die Operation keine Regelblutungen mehr und können auch nicht mehr schwanger werden.
Abbildung einer Gebärmutter
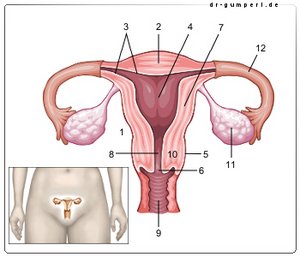
- Gebärmutter -
Uterus - Gebärmutterkuppe -
Fundus uteri - Gebärmutterschleimhaut -
Tunica mucosa - Gebärmutterhöhle -
Cavitas uteri - Bauchfellüberzug -
Tunica serosa - Muttermund -
Ostium uteri - Gebärmutterkörper -
Corpus uteri - Gebärmutterenge -
Isthmus uteri - Scheide - Vagina
- Gebärmutterhals - Cervix uteri
- Eierstock - Ovarium
- Eileiter - Tuba uterina
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
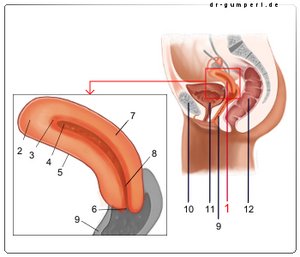
- Gebärmutter - Uterus
- Gebärmutterkuppe - Fundus uteri
- Gebärmutterschleimhaut -
Tunica mucosa - Gebärmutterhöhle - Cavitas uteri
- Bauchfellüberzug - Tunica serosa
- Muttermund - Ostium uteri
- Gebärmutterkörper - Corpus uteri
- Gebärmutterenge - Isthmus uteri
- Scheide - Vagina
- Schambeinfuge -
Symphysis pubica - Harnblase - Vesica urinaria
- Mastdarm - Rectum
Komplikationen
So wie alle Operationen birgt auch die Gebärmutterentfernung die Gefahr einiger Komplikationen. Zum einen bestehen die üblichen Risiken der Narkose und die Möglichkeit einer Infektion. Darüber hinaus können während der Operation Nachbarorgane der Gebärmutter, Nerven, Weichteile und die angrenzende Haut verletzt werden. Auch zu stärkeren Blutungen kann es in einigen Fällen kommen. Im Anschluss an den Eingriff können außerdem Nachblutungen, überschießende Narbenbildungen, Verwachsungen im operierten Gebiet, eingeschränkte Harnblasenfunktion und selten Harn- und Stuhlinkontinenz (allerdings nur bei einer angeborenen Bindegewebsschwäche und auch nur nach mehreren Jahren nach der OP) entstehen. Das sexuelle Empfinden bleibt nach einer Hysterektomie in der Regel unbeeinträchtigt.
Folgen
Die wohl wichtigste Folge der Gebärmutterentfernung ist der dauerhaft bestehende Verlust der Möglichkeit zur Entstehung einer Schwangerschaft. Auch eine Regelblutung findet nicht mehr statt (außer wenn der Gebärmutterhals nicht entfernt wurde). Hormonelle Ausfallerscheinungen (die den Beschwerden der Wechseljahre ähneln, also unter anderem Hitzewallungen und Schwindel) kommen nur zustande, wenn beide Eierstöcke mit der Gebärmutter herausgenommen werden mussten. Diesen Symptomen kann man jedoch durch die Einnahme von Hormonen entgegenwirken.
Dieses Thema könnte Sie ebenfalls interessieren: Schmerzen nach Gebärmutterentfernung
Kosten einer Gebärmutterentfernung
Die Entfernung der Gebärmutter findet unter stationären Bedingungen statt. Die Kosten für den Eingriff belaufen sich auf rund 3000 Euro. In der Regel werden die Kosten durch die Krankenkasse übernommen.
Dauer des Krankenhausaufenthalts
Bei einer Gebärmutterentfernung ist ein stationärer Aufenthalt notwendig, da vor allem in den ersten Tagen nach der Operation eine Kontrolle der Wunde sowie des allgemeinen Zustandes der Patientin sehr wichtig ist. Ein Krankenhausaufenthalt von circa 5 bis 7 Tagen ist dabei normal. Längere Aufenthalte können bei komplizierten Eingriffen, einem schlechten Allgemeinzustand der Patientin oder schwerwiegenden Vorerkrankungen ebenfalls notwendig sein.
Dauer der Krankschreibung
Patientinnen mit einer Gebärmutterentfernung sind circa für 5 bis 7 Tage stationär aufgenommen. In dieser Zeit sind sie selbstverständlich krankgeschrieben und arbeitsunfähig. Nach der Operation erfolgt in der Regel eine Krankschreibung für circa 2 bis 3 Wochen, damit eine gute Heilung gewährleistet wird. Bei Komplikationen oder Schwierigkeiten in der Heilungsphase kann auch eine längere Krankschreibung notwendig sein. Daher ist es wichtig, dass Patientinnen dem behandelnden Arzt auftretende Beschwerden bei ihren Nachsorgeuntersuchungen mitteilen.
Wiederaufnahme des Sports
Eine komplette Abheilung nach der Operation sollte circa nach 4 Wochen erreicht sein. Dies ist jedoch vom Verlauf der Operation, dem Alter und Allgemeinzustand der Patientin sowie vom Verlauf der Heilungsphase abhängig, sodass keine pauschale Aussage getroffen werden kann. In der Nachsorge der Operation erfolgen gynäkologische Untersuchungen bei denen der Heilungsprozess verfolgt wird, sodass Patientinnen am besten individuell mit dem behandelnden Arzt besprechen sollten, zu welchem Zeitpunkt sportliche Aktivitäten wiederaufgenommen werden dürfen. Bei einem komplikationslosen Verlauf und einer guten Heilung kann man in der Regel nach 4 Wochen wieder Sport machen. Es ergeben sich jedoch auch Unterschiede bei der Art und Intensität der sportlichen Aktivität. Vor allem das Heben schwerer Gewichte sollte bis zur definitiven Heilung unterlassen werden.
Weitere Informationen zu diesem Thema
- Gebärmutter
- Gebärmutter Zyste
- Gebärmutter Polypen
- Gebärmutter Schmerzen
- Gebärmuttersenkung
- Schmerzen nach Gebärmutterentfernung
Weitere interessante Informationen aus dem Gebiet der Gynäkologie:
- Eierstockkrebs
- Gebärmutterkrebs
- Brustkrebs
- Schwangerschaft
- Funktionen der Gebärmutter
- Eierstöcke entfernen (Ovarektomie)
- Entzündung Gebärmutter
Alle Themen, die zum Bereich Gynäkologie veröffentlicht wurden, finden Sie unter:
- Gynäkologie A-Z
