Als Gaumenmandel (lat: Tonsilla palatina) bezeichnet man die Ansammlung von lymphatischem Gewebe zwischen den Gaumenbögen in einer Kapsel. Dieses paarige Organ dient der Abwehr und Bekämpfung von Krankheitserregern. Lesen Sie mehr zu Anatomie, Erkrankungen und Entfernung der Gaumenmandel.
Inhaltsverzeichnis
- Anatomie
- Wo liegen die Gaumenmandeln genau?
- Test Entzündung des Gaumens
- Abbildung der Gaumenmandeln
- Funktion
- Erkrankungen der Gaumenmandeln
- Die Gaumenmandelentzündung
- Schwellung der Gaumenmandeln
- Abszess an den Gaumenmandeln
- Kann man die Gaumenmandeln entfernen?
- Können Gaumenmandeln nachwachsen?
- Was ist der Unterschied zwischen Gaumen- & Rachenmandeln?
- Was sind die Ursachen für Mundgeruch?
- Ursachen vergrößerter Gaumenmandeln
- Weiter Informationen
Gaumenmandeln
Was sind Gaumenmandeln?
Als Gaumenmandel (lat: Tonsilla palatina) bezeichnet man die Ansammlung von lymphatischem Gewebe zwischen den Gaumenbögen in einer Kapsel. Jeweils eine dieser Mandeln sitzt rechts und links am Übergang von der Mundhöhle zum Rachen. Wie alle Mandeln zählen sie zu den sekundären lymphatischen Organen und sind Teil des Waldeyerschen Rachenrings. Als lymphatische Organe dienen sie der Abwehr und Bekämpfung von Krankheitserregern.

Anatomie
Die Gaumenmandel ist ähnlich aufgebaut wie die übrigen Mandeln des Waldeyerschen Rachenrings. Sie zählt zum sogenannten MALT (= mucosa associated lymphatic tissue). Im lymphatischen Gewebe der Gaumenmandel sind viele Lymphfollikel zu finden. Diese Lymphfollikel bestehen aus großen Ansammlungen von Immunzellen (z.B. B-Lymphozyten). Die Gaumenmandel wird durch Einbuchtungen (sog. Septen) in Läppchen unterteilt. Sie ist von einer Bindegewebskapsel umgeben und von Schleimhaut (mehrschichtigem unverhornten Plattenepithel) überwachsen. In der Schleimhaut finden sich zahlreiche Vertiefungen (sog. Krypten). Diese dienen dazu, die Oberfläche der Gaumenmandel zu vergrößern.
In den Krypten kann sich sog. Detritus sammeln. Dieser besteht aus Speiseresten, abgestorbenen Zellen und Zellen der Immunabwehr. Wird der Detritus aus den Krypten ausgeschieden, so kann er als weißliche Erhebung auf den Mandel sichtbar werden ( sog. Mandelpfröpfe/Mandelsteine). In der Nähe der Gaumenmandeln befinden sich kleine Speicheldrüsen, die die Mandeln durchspülen und so reinigen können.
Die Gaumenmandeln sind in der Regel 1 – 2 cm groß und mandelförmig.
Die arterielle Versorgung der Gaumenmandel wird von der A. palatina ascendens (Ast der A. fascialis), der A.palatina descendes ( Ast der A. maxillaris) und aus kleineren Ästen der A. lingualis versorgt. Das venöse Blut fließt über den Rachenplexus (Plexus venosus pharyngeus) in die V. jugularis interna. Die Lymphe fließt in die tiefen Halslymphknoten (Nodi lymphatici profundi) und in die Lymphknoten unter dem Umterkiefer ab (Nodi lymphatici submandibularis).
Die Gaumenmandeln werden nerval vom 9. Hirnnerv (N. glossopharyngeus) und vom 10. Hirnnerv (N. vagus) versorgt.
Erhalten Sie allgemeine Informationen zu dem Thema Mandeln
Wo liegen die Gaumenmandeln genau?
Im Mund befinden sich zwei Gaumenmandeln, eine auf der rechten und eine auf der linken Seite. Die Gaumenmandel ist also ein paariges Organ. Sie liegen zwischen dem vorderen Gaumenbogen (lat. Arcus palatoglossus) und dem hinteren Gaumenbogen (lat. Arcus palatopharyngeus). Die beiden Gaumenbögen werden von zwei Muskelsträngen (M. palatoglossus und M. palatopharyngeus) aufgeworfen. Den Bereich, den sie eingrenzen, bezeichnet man auch als Tonsillarbucht. Die Mandeln können bei geöffnetem Mund gut gesehen werden, auch wenn sie nicht krankhaft vergrößert sind.
Abbildung der Gaumenmandeln
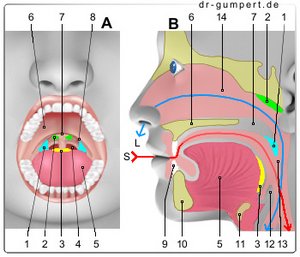
- Gaumenmandel (blau) -
Tonsilla palatina - Rachenmandel (grün) -
Tonsilla pharyngea - Zungenmandel (gelb) -
Tonsilla lingualis - Hinterer Gaumenbogen -
Arcus palatopharyngeus - Zunge - Lingua
- Harter Gaumen -
Palatum durum - Weicher Gaumen -
Palatum molle - Vorderer Gaumenbogen -
Arcus palatoglossus - Schneidezähne -
Dens incisivus - Unterkiefer - Mandibula
- Zungenbein - Os hyoideum
- Kehldeckel - Epiglottis
- Rachen - Pharynx
- Nasenhöhle - Cavitas nasi
S - Speiseweg
L - Luftweg
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Funktion
Die Gaumenmandeln dienen als sekundäres lymphatisches Organ der Abwehr von Krankheitserregern. Über die Lymphe, das Blut oder ihre Oberfläche können die Mandeln mit Krankheitserregern (sog. Pathogenen) in Kontakt kommen. Der Teil des Pathogens, auf den das Immunsystem reagiert, bezeichnet man als Antigen. Die zahlreichen Immunzellen, die in den Mandeln zu finden sind, lernen die Antigene so kennen.
Die verschiedenen Immunzellen reagieren unterschiedlich auf den Antigenkontakt: Die B-Lymphozyten beginnen damit genau passende Antikörper zu produzieren. Die T-Lymphozyten stimulieren und unterstützen die weitere Immunantwort. Außerdem vermehren sich in den Mandeln die Zellen besonders stark, die effektiv gegen die Krankheitserreger vorgehen können. Somit wird an den Mandeln die Reaktion des Immunsystems in die Wege geleitet. Durch ihren engen Kontakt mit den Schleimhäuten erschweren es die Gaumenmandeln Krankheitserregern, sich entlang dieser Struktur auszubreiten. Durch ihre Lage zwischen Mund und Rachen dient sie besonders der Überwachung dieser beiden Bereiche.
Erkrankungen der Gaumenmandeln
Die Gaumenmandelentzündung
Die Ursachen einer Gaumenmandelentzündung
Zu einer Entzündung der Gaumenmandeln (Tonsilitis, Angina tonsiliaris) kommt es durch den Befall der Tonsilla palatina mit Pathogenen. Erreger sind in den meisten Fällen Viren (z.B. Adenovien), doch auch Bakterien (z.B. beta-hämolysierende Streptokokken, Pneumokokken, Hämophilus Influenza) oder Pilze (z.B. Candida albicans) können eine Entzündung auslösen. Die meisten dieser Erreger finden sich auch unter physiologischen Bedingungen im Mund. Bei geschwächtem Immunsystem oder wenn eine Form des Erregers auftritt, gegen den noch keine Immunität besteht, kommt es zur Entzündung. Die Entzündung kann dabei auf eine Seite beschränkt bleiben (unilaterale Tonsilitis) oder beide Gaumenmandel befallen (bilaterale Tonsilitis).
Die verschiedenen Formen einer Gaumenmandelentzündung
Die Tonsilitis lässt sich in eine akute und eine chronische Form unterscheiden.
Die akute Form (Tonsilitis acuta) wird meistens durch Viren ausgelöst. Sie tritt schnell auf, innerhalb von Stunden können sich die Symptome ausbilden. Das Leitsymptom sind starke Schmerzen in der Kehle, die sich beim Sprechen und Schlucken verstärken. Die Schmerzen können weiter in den Kopf, den Hals und die Ohren ausstrahlen. Da das Schlucken die Beschwerden verschlimmert, wird während der Erkrankung oft weniger gegessen und getrunken. Außerdem können zunehmender Speichelfluss, Engegefühl und Atembeschwerden auftreten. Eine Tonsilitis acuta geht häufig mit starkem Krankheitsgefühl und erhöhter Körpertemperatur einher. Die Gaumenmadeln sind während einer Entzündung deutlich geschwollen und gerötet. Sie sind oft mit weißlichen Belägen (Stippchen) überzogen, die aus Eiter und Fibrin (einem Gerinnungsfaktor) bestehen. Außerdem können die Halslymphknoten geschwollen sein. Eine Mandelentzündung wird häufig von Mundgeruch (Foeter ex ore) begleitet. Die Entzündungsparameter wie CRP und BSG sind häufig erhöht.
Erfahren Sie mehr über die akute Mandelentzündung
Chronische Mandelentzündungen werden meistens von Bakterien (v.a. beta-hämolysierenden Streptokokken) ausgelöst. Dabei kann es auch zum Befall der Mandeln durch verschiedene Bakterienarten kommen (aerobe und anerobe Bakterienarten). Die chronische Form der Mandelentzündung kann sich aus der akuten Form entwickeln. Dies findet besonders dann statt, wenn in den Krypten der Gaumenmandeln schädliche Bakterien verbleiben und vom Immunsystem nicht vollständig beseitigt werden. Die Entzündungen treten dann immer wieder auf (rezidivierend) und sind latent vorhanden. Eine chronische Mandelentzündung verläuft deutlich symptomärmer als die akute. Leichte Schluckbeschwerden, wiederkehrendes Kratzen und Trockenheitsgefühl im Hals und eine Rötung des Rachens deuten auf eine chronische Mandelentzündung hin. Durch den ständigen Entzündungsprozess beginnen die Gaumenmandeln zu vernarben und zu zerklüften. Die Lymphknoten im Halsbereich sind bei einer chronischen Mandelentzündung oft dauerhaft geschwollen. Außerdem kann Mundgeruch auftreten. Die Entzündungsparameter sind auch bei einer chronischen Mandelentzündung oft erhöht.
Sollten Sie diese Symptome an sich entdecken sollten sie einen Arzt aufsuchen. Dies dient auch dem Ausschluss von Differentialdiagnosen wie z.B. dem Pfeifferischen Drüsenfieber.
Lesen Sie mehr zur Chronischen Mandelentzündung
Ansteckungsgefahr
Die Ansteckungsgefahr ist bei Mandelentzündung sehr hoch. Schon ein bis zwei Tage bevor man sich krank fühlt kann man den Erreger weiterverbreiten. Erst mit Abklingen der Symptome sinkt auch die Ansteckungsgefahr.
Lesen Sie dazu auch: So ansteckend ist eine Mandelentzündung
Genesung
Die Genesung bei einer Mandelentzündung wird durch viel Ruhe und Schonung unterstützt. Außerdem sollten Erkrankte trotz der Beschwerden beim Schlucken viel Flüssigkeit zu sich nehmen. Antibiotika wird bei Entzündungen, die durch Bakterien ausgelöst wurden oder zur Prophylaxe weiterer Infektionen verschrieben. Bei chronischen oder rezidivierenden Entzündungen sowie schweren Krankheitsverläufen (z.B. mit Abzessbildung) besteht die Therapie in einer Entfernung der Mandeln.
Erhalten Sie Informationen zur Behandlung einer Mandelentzündung
Schwellung der Gaumenmandeln
Eine Schwellung der Gaumenmandel ist bei geöffnetem Mund meist schon ohne weitere Hilfsmittel zu sehen. Die Schwellung der Mandeln hat meist harmlose Ursachen und geht nach einiger Zeit ganz von selbst wieder zurück. Dennoch sollte ein Arzt aufgesucht werden, um ernsthafte Erkrankungen auszuschließen. Dies gilt besonders dann, wenn weitere Symptome wie Krankheitsgefühl, Schmerzen, Lymphknotenschwellungen oder Beläge auf den Mandeln auftreten.
Eine Schwellung (lat.Tumor) zählt zu den fünf klassischen Entzündungszeichen (Rötung (Rubor), Überwärmung (Calor,) Schmerz (Dolor), Funktionseinschränkung (Functio laesa)). Sie tritt also bei Entzündungen unterschiedlichster Art auf. So z.B. bei der chronischen oder akuten Tonsillitis.
Außerdem können die Gaumenmandeln bei einer bereits bestehenden Erkrankung von anderen Erregern befallen werden. Dies nennt man Sekündär- oder Superinfektion. Das Immunsystem ist mit der Bekämpfung der eigentlichen Erkrankung (Primärinfektion) so gefordert, dass es z.B. die Schleimhäute des Rachens nicht mehr effektiv schützen kann. Diese werden dann von Erregern besiedelt, die einem gesunden Menschen kaum hätten schaden können (Sekundärinfektion). Durch eine Sekundärinfektion können die Mandeln befallen werden und anschwellen, dies kann z.B. bei einer echten Grippe (Influenza) der Fall sein.
Ein weiterer Grund für eine Schwellung der Mandeln kann eine Angina Plaut-Vincent sein. Hierbei handelt es sich um eine seltene Form der Tonsillitis. Sie wird durch die gleichzeitige Infektion der Mandeln durch zwei verschiedene Bakterienarten ausgelöst (Treponema vincenti, Fusobacterium nucleatum). Bei dieser Erkrankung bildet sich ein Geschwür auf den Mandeln das meist schmerzlos ist. Außerdem stirbt die Schleimhaut um die Mandeln ab, es bilden sich sog. Nekrosen. Die Mandel selbst ist hierbei von grauem bis grünlichem Belag bedeckt.
Außerdem kann Pfeifferisches Drüsenfieber (Mononukleose) zu geschwollenen Mandeln führen. Dieser Krankheit wird durch das Epstein-Barr-Virus ausgelöst. Oft macht sie sich durch eine sog. Monzytenangina bemerkbar, bei der starke Halsschmerzen auftreten. Die Mandeln sind hier im Gegensatz zur klassichen Tonsillitis von einem grauen, nicht weißen Belag bedeckt. Dieser beschränkt sich in der Regel streng auf die Mandeln und greift nicht aufs umliegende Gewebe über.
Auch Diphterie kann zu einer Schwellung der Mandeln führen. Diese vom Cornybacterium diphtariae ausgelöste Erkrankung wird u.a. durch weiße bis gelbe Beläge auf den Mandeln symptomatisch. Diese können sich schnell im ganzen Rachenraum ausbreiten.
Die Kinderkrankheit Scharlach, an der auch Erwachsene erkranken können, verursacht ebenfalls starke Halsschmerzen (Scharlach-Angina). Auch diese Infektion kann zu einer Mandelentzündung und somit zu geschwollenen Mandeln führen.
Lesen Sie mehr zum Thema: Geschwollene Mandeln
Abszess an den Gaumenmandeln
Als Abszess bezeichnet man eine abgekapselte Ansammlung von Eiter. Bildet sich ein Abszess in der Nähe der Gaumenmandeln, spricht man von einem Peritonsiliarabszess. Eine solche Eiteransammlung findet sich meist zwischen der Gaumenmandel und den Muskeln des hinteren Rachenbereiches (M. constrictor pharyngis superior, M. constrictor pharyngis medius, M. constrictor pharyngis inferior). Die Abszessbildung wird meist durch eine Infektion mit verschiedenen Erregern zur selben Zeit ausgelöst. Besonders häufig sind hier Streptokokken beteiligt.
Einem Peritonsiliarabszess geht oft eine akute Mandelentzündung (Tonsillitis) vorran. Doch auch in Folge einer chronischen Tonsilitis oder einer Rachenentzündung (Pharyngitits) kann ein Abszess auftreten. Die Entzündung der Mandel oder des Rachens dringt in das Gewebe um die Gaumenmandelkapsel ein. Dort bildet sich infolge der Infektion Eiter.
Als Symptome treten Schwierigkeiten beim Schlucken und beim Öffnen des Mundes auf (Kieferklemme). Dies kann zu einer verminderten Nahrungsaufnahme führen. Außerdem wird vermehrt Speichel gebildet (Hypersalivation). Betroffene klagen über ins Ohr einschießende Schmerzen (Otalgie). Starke Halsschmerzen und Fieber sowie Lymphknotenschwellungen am Hals begleiten die Erkrankung.
Ein Abszess der Gaumenmandeln sollte so schnell wie möglich von einem Arzt behandelt werden. Die Eiteransammlung kann durch einen Einschnitt (Inzision) entleert werden. Genügt dies nicht, so wird der Abszess zusammen mit der Gaumenmandel entfernt (Abszesstonsillektomie). Zur Bekämpfung der Entzündung wird außerdem Antibiotika verschrieben.
Erfahren Sie mehr zum Thema Mandelabszess
Kann man die Gaumenmandeln entfernen?
Das Entfernen der Gaumenmandeln (Tonsilla palatina) ist möglich und in vielen Fällen sogar von erheblichem Vorteil für den Patienten. Die Gaumenmandel kann entweder ganz entfernt werden (Tonsillektomie) oder nur teilweise (Tonsillotomie). Die Tonsillektomie zählt noch immer mit zu den häufigsten Operationen in Deutschland. Da man der Gaumenmandel inzwischen eine größere Rolle bei der Abwehr von Infektionen zuspricht, wird mittlerweile öfter versucht sie zumindest teilweise zu erhalten.
Trotzdem gibt es Indikationen, bei denen eine Tonsillektomie empfehlenswert ist. Dazu zählen z.B.
- häufig wiederkehrende oder chronische Gaumenmandelentzündungen (Tonsillitis)
- Abszesse an den Gaumenmandeln (Peritonsillarabszess)
- maligne Tumore
- Behinderung des Atmens oder Schluckens und Schlafapnoe durch die Größe der Mandeln.
In Deutschland findet eine Entfernung der Gaumenmandeln meist im Krankenhaus statt. Der Patient wird für ca. eine Woche stationär aufgenommen. Die Operation findet meist in Vollnarkose statt, bei Erwachsenen kann jedoch auch auf eine lokale Betäubung ausgewichen werden. Es gibt viele verschiedene Techniken einer Tonsillektomie. Bei der gängigsten wird während der Operation die Gaumenmandel unter der Schleimhaut freigelegt und anschließend ausgeschält. Um vollständig zu verheilen, benötigt die Wunde in der Regel vier Wochen. In dieser Zeit können Schmerzen und Beschwerden beim Schlucken auftreten. Außerdem sollte auf körperliche Anstrengung verzichtet werden.
Bei Komplikationen wie z.B. Nachblutungen, Wundinfektionen, Geschmacks- oder Schluckbeschwerden sollte ein Arzt aufgesucht werden.
Lesen Sie mehr zum Thema Mandeln entfernen
Können Gaumenmandeln nachwachsen?
Die Gaumenmandeln können nach einer Entfernung nachwachsen. Dies geschieht in etwas weniger als der Hälfte der Fälle. Lymphatisches Gewebe der Zungenmandel oder des Seitenstranges besiedelt die Stelle, an der die entfernte Mandel lag. Dort bildet sich eine neue Gaumenmandel. Die Neubildung dauert in der Regel jedoch mehrere Jahre. Sollte auch bei den nachgewachsenen Gaumenmandeln die Indikation zur Entfernung bestehen, so ist dies auch bei diesen möglich.
Was ist der Unterschied zwischen Gaumen- & Rachenmandeln?
Gaumenmandel (Tonsilla palatina) und Rachenmandel (Tonsilla pharyngealis) unterscheiden sich vor allem in ihrer Lage und Anzahl. Zwei Gaumenmandeln liegen rechts und links im Mund zwischen den Gaumenbögen. Die Rachenmandel hingegen ist ein unpaares Organ, sie Rachenmandel „hängt“ am Rachendach. Sie wird im Volksmund auch als „Polyp“ oder „Polypen“ bezeichnet.
Histologisch unterscheiden sich die beiden Mandeln vor allem in der Tiefe der Einbuchtungen (Krypten) die sie durchziehen. Diese sind bei der Rachenmandel stärker ausgeprägt. Außerdem finden sich in der Rachenmandel Stränge aus Bindegewebe, die sie unterteilen (Bindegwebssepten).
Was sind die Ursachen für Mundgeruch?
Mundgeruch (Foreter ex ore) kann viele verschiedene Ursachen haben. In den meisten Fällen sind diese harmlos, doch besonders bei gleichzeitig auftretenden Krankheitssymptomen sollte die Ursache genauer abgeklärt werden. Das Problem liegt meist im Mund- und Rachenbereich, seltener sind der Magen-Darm-Trakt oder systemische Erkrankungenan der Entstehung beteiligt. Mögliche Ursachen sind:
- Lebensmittel wie Knoblauch, Alkohol oder Nikotin
- bestimmte Medikamente, vor allem wenn sie Schwefel enthalten
- eine verminderte Speichelbildung (Xerostomie, kann ebenfalls durch bestimmte Medikamente ausgelöst werden)
- eine mangelnde Mund- oder Zahnpflege (Essensreste, die nicht durch regelmäßiges Zähneputzen entfernt werden, beginnen zu verfaulen und dünsten übelriechende Gase aus. Außerdem kann durch schlechte Mundhygiene Karies entstehen, der ebenfalls Mundgeruch verursachen kann)
- Entzündungen im Mund- und Rachenbereich
- eine Besiedlung des Mundes mit Pilzen (meist Candida Albicans), auch Soor genannt
- Mandelsteine (Tonsillensteine)
- bösartige Tumoren
- Aussackunden der Wand der Speiseröhre (Ösophagusdivertikel)
- eine Überzuckerung bei einer bekannten Diabeteserkrankung (süßlicher Geruch nach Nagellackentferner)
- beeinträchtigte Nieren- oder Leberfunktion
Ursachen vergrößerter Gaumenmandeln
Es gibt viele verschiedene Ursachen für vergrößerte Mandeln. Gerade bei kleinen Kindern wachsen die Gaumenmandeln oft über das normale Maß hinaus (Hyperplasie). Dies ist meist nur ein Zeichen für die Auseinandersetzung des Immunsystems mit noch unbekannten Erregern. Oft bilden sich diese Vergrößerungen mit zunehmendem Alter zurück. Sie sollten jedoch behandelt werden, wenn sie dem Kind Probleme wie Schluckbeschwerden oder Atemaussetzter im Schlaf (Schlafapnoe) bereiten.
Da die Gaumenmandeln der Immunabwehr dienen, vergrößern sie sich häufig auch im Zuge von Infektionen. Die Erreger sind dabei sehr unterschiedlich. Schon ein einfacher Schnupfen kann zu einer solchen Vergrößerung führen. Aber auch Grippeviren, das Pfeifferische Drüsenfieber, Scharlach oder eine HIV-Infektion können zu dieser Reaktion führen.
Eine akute oder chronische Entzündung der Gaumenmandeln (Tonsillitis) geht meist mit einer Schwellung einher, die die Mandeln ebenfalls vergrößert erscheinen lässt. Auch eine Eiteransammlung um die Mandel herum (Peritonsilliarabszess) lässt die Mandeln und das sie umgebende Gewebe anschwellen.
Darüber hinaus können sowohl gutartige (benigne) als auch bösartige (maligne) Tumore der Gaumenmandel zu einer Vergrößerung führen.
Da eine Schwellung der Gaumenmandeln so unterschiedliche Ursachen haben kann, sollte sie von einem Arzt abgeklärt werden.
Weiter Informationen
Diese Themen könnten Sie ebenfalls interessieren:

