Beginnt ein entzündlicher Prozess nach einer Implantation gibt es verschiedene Therapiemöglichkeiten um die Entzündung zu stoppen und den Erhalt des Implantats zu gewährleisten.
Inhaltsverzeichnis
- Periimplantitis
- Ursachen/Risikofaktoren
- Lokale Risikofaktoren
- Systemische Risikofaktoren
- Diagnose
- Was sieht man auf dem Röntgenbild?
- Häufigkeit
- Diese Symptome können auf eine Entzündung am Zahnimplantat hindeuten
- Schmerzen
- Eiter
- Therapie
- Therapie der periimplantären Mukositis
- Therapie der Periimplantitis
- Diese Antibiotika werden eingesetzt
- Dauer
- Kosten
- Weitere Informationen
Periimplantitis
Bei einer Entzündung am Zahnimplantat handelt es sich um eine sogenannte “Periimplantitis”, bei der 2 unterschiedliche Typen beschrieben werden können. Zum einen gibt es die so genannte periimplantäre Mukositis, bei der die Entzündung auf die das Implantat umgebende Schleimhaut begrenzt ist. Zum anderen wird die Periimplantitis beschrieben, die auf das knöcherne Implantatlager übergegriffen hat. Einer Periimplantitis geht immer eine periimplantäre Mukositis voraus. Im Schlimmsten Fall kann die Periimplantitis zum Implantatverlust führen und erfordert demnach eine frühzeitige adäquate Behandlung.
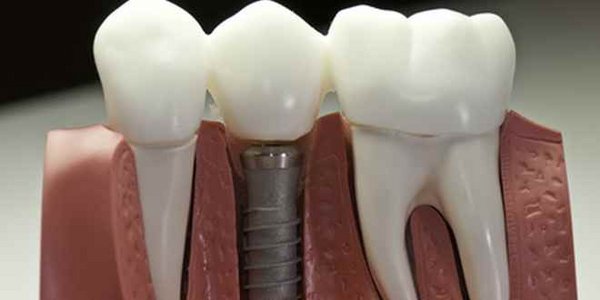
Ursachen/Risikofaktoren
Bei der Periimplantitis werden lokale und systemische Risikofaktoren unterschieden. Bei den lokalen Risikofaktoren handelt es sich um Ursachen, die das Implantat selber betreffen. Bei den systemischen Risikofaktoren jedoch, handelt es sich um Ursache, die den Patienten betreffen.
Allgemein lässt sich sagen, dass ein dentales Implantat eng mit dem intraoralen Milieu in Kontakt steht, und damit auch mit den dort befindlichen Bakterien. Es sollte ein fester, bindegewebiger, periimplantärer Verschluss zur Mundhöhle gewährleistet werden, damit eine bakterielle Besiedlung in diesem Bereich verhindert wird. In dem Bereich wo das Implantat das Zahnfleisch bzw. die Schleimhaut durchbricht bildet sich ein sogenannter Sulkus. Dort lagern sich Beläge und Bakterien an und es kommt, bei einer nicht regelrechten Reinigung oder bestimmten Risikofaktoren, zu einer Entzündung und schlimmstenfalls zum Verlust des Implantats.
Lesen Sie hierzu auch: Zahnimplantat entfernen, Haltbarkeit von Zahnimplantaten
Lokale Risikofaktoren
Hier wird vor allem das Fehlen der sogenannten “keratinisierten Gingiva” als Ursache beschrieben. Dabei handelt es sich um einen Bereich des Zahnfleisches, der unverschieblich am Knochen befestigt ist. Bei der Implantatinsertion ist es wichtig, dass dieser Bereich mindestens 2mm breit ist, damit das Implantat einheilen kann. Der Zahnarzt sollte sich also bei der Planung vergewissern, dass diese Breite gegeben ist, da das Zahnfleisch andernfalls vor der Implantation an dieser Stelle chirurgisch verbreitert werden muss.
Lesen Sie hierzu: Zahnfleischtransplantation
Außerdem kann ein festsitzender Zahnersatz ein lokales Risiko darstellen, ebenso wie Zementreste. Die Zementreste können beispielsweise von vorher eingesetztem Zahnersatz stammen. Sie verbleiben in der Mundhöhle und begünstigen schließlich eine Entzündung.
Systemische Risikofaktoren
Es gibt mehrere Ursachen für eine Entzündung am Zahnimplantat, die auf den Patienten zurückzuführen sind. Als wichtigstes Beispiel sollte hier die mangelnde Mundhygiene genannt werden. Der Patient sollte regelmäßige Zahnpflege betreiben und besonders das Implantat mit speziellen Zahnzwischenraumbürstchen reinigen. Zum anderen muss hier das Rauchen erwähnt werden, denn der Tabakkonsum gilt als größter Risikofaktor.
Außerdem wird bei Patienten mit Allgemeinerkrankungen wie zb.Diabetes mellitus vermehrt eine Periimplantitis diagnostiziert, ebenso wie bei Patienten mit einer bereits bestehenden Parodontitis. Weitere Risikofaktoren sind:
- Medikamente (z.B Immunsuppressiva),
- hormonelle Veränderungen,
- unregelmäßige zahnärztliche Kontrollen
Lesen Sie mehr zu diesem Thema unter: Richtige Pflege eines Zahnimplantats
Diagnose
Eine Entzündung am Zahnimplantat kann durch Sondieren am Zahnfleisch und durch ein Röntgenbild diagnostiziert werden. Beides sollte von einem Zahnarzt durchgeführt werden, was einen Termin bei diesem unausweichlich macht. Ohne fachmännische Untersuchung kann keine sichere Diagnose gestellt werden.
Durch eine vorsichtige Sondierung mit einer Parodontalsonde fährt der Zahnarzt dabei am Zahnfleischrand des Implantates entlang und kontrolliert dabei, ob eine Entzündung in diesem Bereich vorliegt. Ist dies der Fall wird ein Röntgenbild angefertigt, welches die Verdachtsdiagnose eindeutig sichern kann.
Unterschieden wird hierbei wieder zwischen periimplantärer Mukositis und Periimplantitis. Durch das Messen der Sondierungstiefen und der Auswertung des Röntgenbildes kann der Zahnarzt hierbei die beiden Krankheitsbilder voneinander abgrenzen.
Was sieht man auf dem Röntgenbild?
Durch das Anfertigen einer Röntgenaufnahme lässt sich erkennen, ob ein Knochenabbau im Bereich des Implantates stattgefunden hat. Hierbei kann es äußerst hilfreich sein aktuelle Röntgenbilder mit älteren zu vergleichen, um Veränderungen in diesem Bereich besser erkennen zu können.
Im Röntgenbild können horizontaler und vertikaler Knochenabbau verifiziert werden, ebenso kann der Schweregrad des Knochenverlust dargestellt werden. Je weiter fortgeschritten der periimplantäre Knochenabbau, desto größer sind die Knochendefekte im Röntgenbild.
Häufigkeit
Die Häufigkeit von Entzündungen an Zahnimplantaten kann man pauschal sehr schwer voraussagen. Die aktuelle Datenlage besagt jedoch, dass es bei bis zu 43% der Patienten zu einer periimplantären Mukositis kommt und bei ca. 22% zu einer Periimplantitis. Allerdings sind die Daten schwer zu erheben, da der Anteil der Patienten mit gesunden periimplantären Verhältnissen nicht genau bestimmt wurde.
Dennoch lässt sich hieraus erkennen, wie wichtig die richtige Implantat- und Mundpflege ist, damit Entzündungen in diesem Bereich minimiert werden können und der Verlust des Implantats verhindert werden kann.
Diese Symptome können auf eine Entzündung am Zahnimplantat hindeuten
Wie bereits erwähnt kann nur der Zahnarzt selber die Diagnose einer Periimplantitis sichern. Demnach sind regelmäßige Kontrollen beim Zahnarzt der beste Schutz, um einer Entzündung vorzubeugen. Es gibt jedoch Symptome, die auf eine periimplantäre Mukositis/ Periimplantitis hindeuten und die Sie selber erkennen können.
- Beispielsweise können Sie eine genaue Inspektion mit dem Auge durchführen, bei der sie auf Beläge/Plaque in dem Bereich des Implantats achten.
- Weiterhin könnten Sie spontane Blutungen und Eitersekretionen bemerken, die als Hinweise gelten. Durch vorsichtiges Tasten mit dem Finger können diese auch provoziert werden, was bei gesunden Verhältnissen nicht der Fall wäre.
- Es kann auch zu einem leichten Berührungsschmerz in diesem Bereich kommen, wobei manche Patienten diesen jedoch weniger wahrnehmen als andere.
- Im fortgeschrittenen Stadium einer Periimplantitis kommt es außerdem zu einem Zahnfleischrückgang, wodurch die Implantatoberfläche sichtbar werden kann.
- Oft macht sich auch ein süßlicher Mundgeruch bemerkbar, der durch die Entzündung hervorgerufen werden kann.
Schmerzen
Kommt es zu einer Entzündung im Bereich des Implantats und damit zu einer periimplantären Mukositis kann der Patient einen leichten Berührungsschmerz verspüren. Ebenso ist es möglich, dass der Zahnersatz selber, also beispielsweise die Krone auf dem Implantat, schmerzt. Oft ist das Zahnfleisch gerötet und bei einer bereits bestehenden Periimplantitis kommt es zu einer Eitersekretion im Bereich des Implantats. Ist es bereits zu einem massiven Knochenabbau gekommen, kann es auch zu Schmerzen im Bereich des Kieferknochens kommen.
Eiter
Hat sich die periimplantäre Mukositis bereits zu einer Periimplantitis weiterentwickelt kann es im Zuge des Entzündungsprozesses neben einer Blutung auf Sondieren (BOP genannt beim Zahnarzt), auch zu einer Eitersekretion kommen. Diese ist sichtbar und für den Patienten häufig auch durch einen unangenehmen Geschmack wahrnehmbar.
Therapie
Die Therapie bei Entzündungen am Zahnimplantat kann je nach Schweregrad chirurgisch oder nichtchirurgisch erfolgen. Außerdem unterscheidet sich die Therapie bei der periimplantären Mukositis von der der Periimplantitis.
Therapie der periimplantären Mukositis
Nichtchirurgische Therapie:
- Zunächst soll die Entzündung eliminiert werden. Dies geschieht durch Reduktion der Implantatoberflächenkontamination. Hierbei wird die Oberfläche des Implantats beim Zahnarzt oder Oralchirurgen mit speziellen Geräten gereinigt und somit der Bakterienfilm entfernt.
- Zusätzlich wird in der Literatur auch eine antibiotische Therapie diskutiert. Durch Anwendung von Chlorhexidinlösungen (CHX) können die vertieft gemessenen Sondierungstaschen rund um das Implantat reduziert werden.
- Außerdem wird vom Zahnarzt häufig eine lokale Antibiotikatherapie über 10 Tage angeordnet, was ebenfalls zu einer Reduktion der Entzündung führen kann.
Therapie der Periimplantitis
Nichtchirurgische Therapie:
- Hier wird ebenfalls eine Reinigung der Implantatoberfläche durch spezielles Instrumentarium angestrebt. Die klinischen Anzeichen der Infektion sollen so eliminiert werden. Hierbei können Ultraschall- oder auch Lasertherapien zum Einsatz kommen.
- Genau wie bei der periimplantären Mukositis wird häufig auch eine antibiotische Therapie mit CHX Lösungen und einer lokalen Antibiotikagabe empfohlen.
Chirurgische Therapie:
Bei der chirurgischen Therapie soll neben der Eliminierung der Infektion und der Reduktion der Sondierungstiefen auch das Knochenniveau stabilisiert werden, da es bei der Periimplantitis bereits zu einem Knochenabbau gekommen ist. Hier wird mit dem Operateur individuell entschieden, welche Therapiemaßnahme am geeignetsten ist. Folgende Möglichkeiten kommen hierbei zum Einsatz:
- Lappenoperation,
- Lappenoperation + resektive Maßnahmen,
- Lappenoperation + Knochenaufbaumaterialien,
- Lappenoperation + resektive Maßnahmen + Knochenaufbaumaterialien.
Was genau mit den verschiedenen Methoden gemeint ist und welche Risiken ein chirurgisches Verfahren mit sich bringt sollte in jedem Fall mit dem Zahnarzt genau besprochen werden.
Diese Antibiotika werden eingesetzt
Bei der Antibiotikatherapie haben sich 2 unterschiedliche Medikamente durchgesetzt.
- Doxycyclin und Minocyclin (Breitbandantibotika aus der Gruppe der Tetracycline).
Bei bestimmten Allergien und Unverträglichkeiten sollte der Patient in jedem Fall Rücksprache mit dem Arzt halten, um ein geeignetes Alternativmedikament zu finden.
Lesen Sie mehr unter: Tetracycline
Dauer
Die Dauer einer Behandlung kann nicht vorausgesagt werden, da es in jedem Fall individuell und abhängig vom Patienten ist. Es sollte jedoch festgehalten werden, dass eine regelmäßige, professionelle Zahnreinigung mit spezieller Reinigung des Implantats unerlässlich für den Erhalt eines Implantats ist.
Durch regelmäßige Kontrollen kann sich eine periimplantäre Mukositis beispielsweise gar nicht erst zu einer Periimplantitis entwickeln. Diese regelmäßigen Kontrollen sollten immer erfolgen.
Mehr zu diesem Thema finden Sie unter: Professionelle Zahnreinigung
Kosten
Die Implantation ist eine Privatleistung, die nicht von der gesetzlichen Krankenkasse übernommen wird. Genauso ist es auch bei der Therapie einer periimplantären Mukositis bzw. einer Periimplantitis. Die Kosten müssen über eine private Abrechnung getragen werden.
Sie sind hierbei abhängig von dem gewählten Verfahren und den nötigen Zusatzleistungen je nach Komplexität des Falles. Es kommt also immer darauf an, ob ein chirurgisches Verfahren nötig ist oder ob es sich lediglich um eine mechanische Entfernung der Beläge am Implantat handelt (nichtchirurgische Therapie). Sie sollten die Kosten in jedem Fall mit Ihrem Zahnarzt besprechen, um eine Überraschung im Rechnungsbetrag zu vermeiden.
Dieser Artikel könnte Sie auch interessieren: Kosten eines Zahnimplantats
